【中西合璧】经皮耳迷走神经刺激通过增强迷走神经活性改善伴睡眠障碍的功能性消化不良:一项随机对照试验
时间:2026-05-05 13:04:45 热度:37.1℃ 作者:网络
引言
功能性消化不良是一种常见的胃肠道疾病,影响全球约16%的人口。其特征包括餐后饱胀感、早饱、上腹痛和上腹烧灼感等症状。睡眠障碍在FD患者中非常普遍;一项荟萃分析显示睡眠障碍的平均患病率约为53.23%。一项为期11年的历史队列研究报告称,与对照组相比,睡眠障碍患者的消化不良累积发病率高出约10.5%。FD与睡眠障碍之间常常存在相互触发和恶化的关系,形成恶性循环,其潜在机制包括胃肠动力异常、内脏高敏感、炎症、神经内分泌系统及自主神经系统紊乱。这些共同导致患者的生活质量显著降低。
伴有睡眠障碍的FD的管理因其复杂的相互作用而仍具挑战性。治疗通常包括抑酸药和促动力药。先前一项研究表明,尼扎替丁可改善FD患者的临床症状和睡眠障碍。镇静药物和抗抑郁药也已显示出缓解消化不良症状和睡眠障碍的疗效。研究表明,苏沃雷生、右佐匹克隆或唑吡坦可通过缓解疼痛改善睡眠和胃肠道症状。一项调查三环类抗抑郁药在FD患者中应用的临床试验发现,阿米替林可减轻FD症状并适度改善睡眠。然而,这些药物的长期使用常常伴有副作用,如依赖性、戒断反应和锥体外系症状,这是由于它们涉及中枢神经递质和受体调节的机制。因此,迫切需要探索安全有效的治疗方法来管理伴有睡眠障碍的FD患者。
经皮耳迷走神经刺激是一种新颖、非侵入性的技术,在安全性、便携性和经济性方面具有优势。在这种方法中,电刺激通过投射到孤束核的迷走神经耳支传递。这种刺激随后激活尾侧腹外侧延髓和迷走神经背核,从而调节迷走神经传出纤维的兴奋性。迷走神经具有广泛的影响范围,调节包括循环、呼吸和消化在内的生理系统。近期研究表明,taVNS可以改善如消化不良、腹痛和便秘等胃肠道症状。它也已显示出治疗各种中枢神经系统疾病的潜力,如癫痫、重度抑郁症和失眠。然而,其治疗伴有睡眠障碍的FD的潜力仍不确定。
该研究旨在探讨taVNS对伴有睡眠障碍的FD患者的消化不良症状和睡眠质量的影响,并探索涉及胃动力、褪黑素水平和自主神经功能的潜在机制。

方法
研究设计与伦理批准:
这项前瞻性单中心随机对照试验于2022年2月至2023年6月在消化内科进行。研究方案已获得伦理委员会批准,并在ClinicalTrials.gov注册(NCT05827575)。所有参与者在入组前均签署了书面知情同意书。
参与者:
参与者符合以下条件即可入选:(1) 年龄在18至70岁之间;(2) 符合罗马IV功能性消化不良诊断标准;(3) 匹兹堡睡眠质量指数评分至少为7分;(4) 近期未使用促动力药或处方助眠药物;(5) 同意参与研究并签署知情同意书。
排除标准包括:(1) 引起消化不良症状的器质性胃肠道疾病,如活动性消化性溃疡、糜烂性胃炎、胆囊炎、胃肠道肿瘤或疑似胃肠道梗阻;(2) 已知的幽门螺杆菌感染;(3) 目前正在使用非甾体抗炎药或其他影响胃肠道症状的药物;(4) 有胃肠道手术史;(5) 已知的肝脏、胰腺或肾脏疾病(如慢性肝炎、肾功能不全);(6) 内分泌、血液或代谢性疾病(如糖尿病);(7) 已知的中枢神经系统疾病(如中风)或严重心理障碍(如重度抑郁症、精神分裂症),或目前正在使用抗焦虑药或抗抑郁药;(8) 严重的心肺疾病(如未受控制的哮喘、心肌梗死);(9) 体内有植入式电子医疗设备(如起搏器、除颤器);(10) 外耳疾病、损伤或炎症妨碍进行适当的taVNS治疗;(11) 熟悉穴位;(12) 已知其他器官系统恶性肿瘤;(13) 怀孕、哺乳期或无法提供知情同意;(14) 过去3个月内参与过其他临床试验。
样本量计算:
样本量估算基于先前研究的主要结局数据(均值±标准差),即非侵入性神经调节结束时的消化不良症状评分为4.2±1.5,假治疗结束时的评分为9.4±1.6。此外,参考了Zhang等人研究中报告的PSQI评分进行样本量计算(taVNS: 11.1±4.3;假刺激: 14.9±4.3)。计算得出的这些结局的Cohen's d效应量分别为0.86和0.74。使用更保守的效应量0.74,采用单侧独立t检验,α=0.05,把握度为80%(G*Power软件),得出所需最低样本量为48名参与者(每组24名)。考虑到5-10%的脱落率以及类似研究的样本量,招募了54名参与者(每组27名)以确保足够的统计把握度。
操作流程:
如图1所示,参与者在治疗前后在诊所或医院完成评估,包括尼平消化不良指数症状清单和生活质量、PSQI、汉密尔顿焦虑量表和汉密尔顿抑郁量表。此外,他们还接受了心电图和胃电图记录、营养饮水试验和血液检测。在治疗期间,通过定期电话随访监测患者的依从性。治疗后,对患者进行为期4周的随访,并要求他们在诊所再次完成PSQI、NDIS和NDIQOL。该工作已按照CONSORT指南和更新的STROCSS 2025标准进行报告。
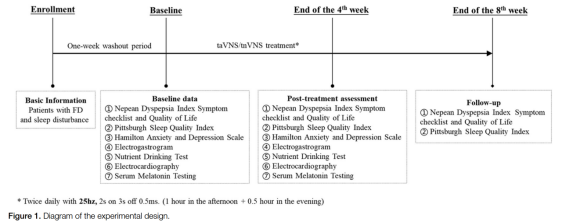
干预措施:
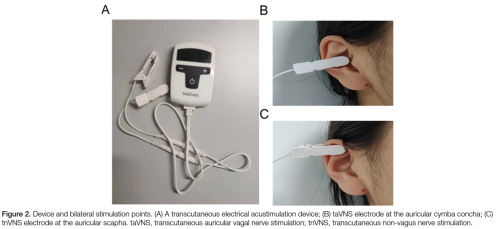
在taVNS治疗中,使用夹式电极连接到一个手表大小的经皮电刺激设备,刺激耳甲艇。刺激参数包括脉冲频率25Hz,脉冲宽度0.5ms,刺激2秒、间歇3秒,电流幅度根据受试者最大耐受度在2-10mA之间,这些参数基于先前一项使用taVNS治疗FD的研究,该研究发现taVNS能有效减轻FD症状以及焦虑和抑郁,提示其同时具有外周和中枢效应。治疗方案持续4周,包括午餐后1小时的刺激和睡前躺下时30分钟的刺激。tnVNS使用相同的刺激参数和治疗方案应用于耳舟(图2)。
主要结局指标:
采用NDIS checklist评估FD症状的严重程度。这一经过验证的工具包含15个项目,涵盖常见的上消化道症状,如腹胀、嗳气、上腹痛和烧灼感。对于每个症状,参与者对过去2周内经历的发生频率、强度和困扰程度进行评分。每个维度使用标准化量表进行评分,总分通过将各个项目的分数相加计算得出。NDIS总分越高,反映症状负担越重,消化不良表现越严重。NDIS评分范围为0至195。
PSQI用于全面评估睡眠质量,涵盖睡眠潜伏期、持续时间、效率、 disturbances、助眠药物使用和日间功能障碍等方面。评分范围为0至21,PSQI评分越高表示睡眠质量越差。应答者定义为在4周治疗期间,与基线相比,NDIS和PSQI评分均降低≥30%的参与者。
次要结局指标:
NDIQOL用于评估FD特异性的生活质量。它包含42个项目,评估FD对日常生活的17个关键领域的影响,包括进食、工作、社交功能等。每个项目按李克特量表评分,最终分数根据标准化评分算法计算,最终分数越低表示生活质量越差。NDIQOL评分范围为0至100。HAMA和HAMD分别用于评估焦虑和抑郁。HAMA评分范围为0至56,分数越高表示焦虑越严重。同样,HAMD评分范围为0至68,分数越高表示抑郁越严重。
通过使用动态胃电图检测仪计算正常慢波百分比来评估胃动力。患者取仰卧位,在操作过程中保持空腹和静止。胃电图记录其胃电活动30分钟。随后,参与者进食标准餐(100克面包和50克火腿),再进行30分钟的胃电图记录。NSW%代表胃电频率在2.4至3.7次/分钟范围内的比例。通过营养饮水试验中的最大耐受容量评估胃容受性。空腹12小时并禁水后,参与者坐直。然后他们饮用液体营养餐,该营养餐由50克巧克力固体饮料和100克全脂奶粉溶解在1120毫升35-38℃的水中组成。这种混合物的能量密度约为0.75千卡/毫升(包含48%碳水化合物、13%蛋白质和39%脂肪),通过吸管以50毫升/分钟的速度饮用。当参与者达到最大饱腹感时记录MTV。
使用动态心电图衍生的心率变异性评估自主神经功能。心电图与胃电图同时记录。五枚电极放置在胸部:一枚在右胸骨缘与第三肋间隙交界处,另外四枚在双侧锁骨中线与第二肋间隙和第八肋的交界处。使用配套软件进行HRV频谱分析,自动计算三个关键的频域参数:低频功率、高频功率以及LF/HF比值。这些参数分别代表交感神经活性、迷走神经活性和交感迷走平衡。在该研究中,HF表示HF与(HF+LF)的比值。
在上午8点至10点之间,使用EDTA抗凝管从空腹状态的受试者采集5毫升静脉血。然后以3000rpm离心10分钟,将所得上清液分装成1毫升等份,储存于-80℃。使用ELISA试剂盒按照制造商的说明测定血清褪黑素水平。
统计分析:
正态分布的结局测量结果以均值±标准差表示。使用Shapiro-Wilk检验评估正态性。组内正态分布测量值的比较采用配对样本t检验,组间比较采用独立样本t检验。分类数据以百分比表示,并使用卡方检验进行分析。使用Pearson和Spearman相关分析来检验变量之间的相关性。对变化分数的事后分析以均值和95%置信区间表示。采用单变量和多变量逻辑回归分析来确定治疗反应的预测因子,结果以优势比和相应的95% CI表示。对于两个主要结局,经Bonferroni校正后,统计学显著性定义为P<0.025。对于所有其他结局,P<0.05被认为具有统计学显著性。所有统计分析均使用SPSS 22.0版进行。
结果
患者特征:
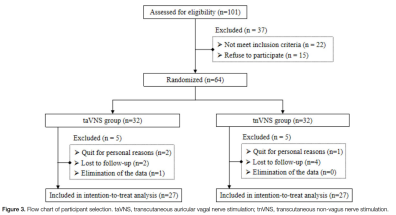
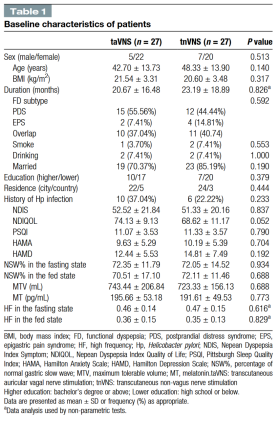
共有64名伴有睡眠障碍的FD患者被纳入并随机分为两组:taVNS组(n=32)和tnVNS组(n=32)。其中,taVNS组5名患者和tnVNS组5名患者因各种原因被排除,共54名患者的数据被纳入最终数据分析(图3)。两组在人口统计学或基线特征方面无显著差异(表1)。
taVNS对消化不良症状的影响:
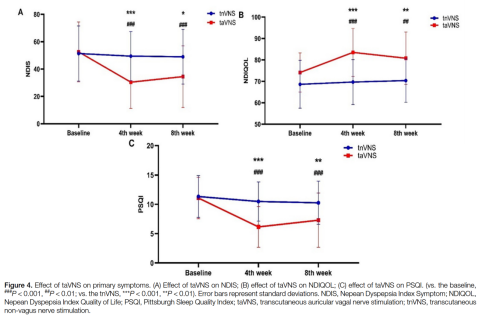
与基线相比,taVNS在第4周末显著降低了NDIS评分(从52.52±21.84降至30.41±19.19,P<0.001),并在第8周末(治疗后随访)持续降低(降至34.44±22.55,P<0.001)。taVNS组的NDIS评分在第4周末(30.41±19.19 vs. 49.44±17.91,P<0.001)和第8周末(34.44±22.55 vs. 49.00±19.98,P=0.015)均低于tnVNS组(图4A)。
此外,taVNS将NDIQOL评分从基线值74.13±9.13提高到第4周末的83.50±11.20(P<0.001),以及第8周末的80.77±12.21(P=0.002)。taVNS组的NDIQOL评分在第4周末(83.50±11.20 vs. 69.66±10.50,P<0.001)和第8周末(80.77±12.21 vs. 70.33±10.16,P=0.001)均高于tnVNS组(图4B)。
taVNS对睡眠障碍的影响:
taVNS治疗后,PSQI评分从基线的11.07±3.53显著下降至第4周末的6.15±3.47(P<0.001),以及第8周末的7.30±4.64(P<0.001)。与tnVNS治疗相比,taVNS治疗在第4周末(6.15±3.47 vs. 10.48±3.33,P<0.001)和第8周末(7.30±4.64 vs. 10.26±3.67,P=0.007)的PSQI评分均更低(图4C)。
此外,taVNS组中有13名患者(48.15% vs. 0.00%,P<0.001)被归类为应答者(治疗4周后NDIS和PSQI评分均降低≥30%)。
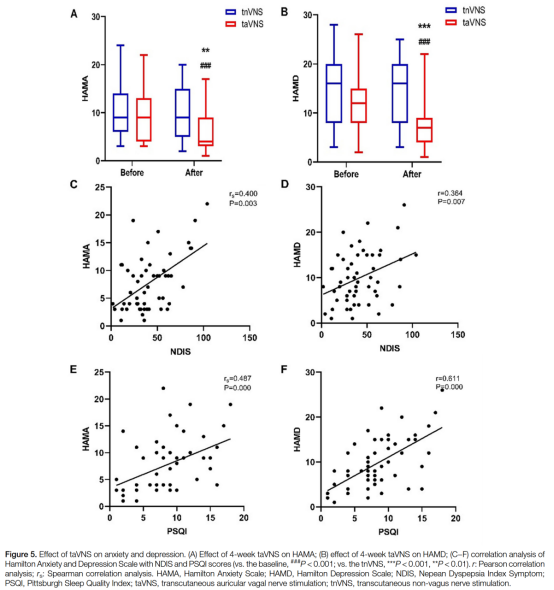
taVNS对焦虑和抑郁的影响:
基线时,两组中共有37名参与者(68.52%)HAMA评分≥7,12名参与者(77.78%)HAMD评分≥8。治疗4周后,taVNS降低了这些患者的HAMA评分(9.63±5.29 vs. 5.93±4.00,P<0.001)和HAMD评分(12.44±5.53 vs. 7.41±4.92,P<0.001),而tnVNS未导致任何显著变化。taVNS组的HAMA评分(5.93±4.00 vs. 9.63±4.99,P=0.006)和HAMD评分(7.41±4.92 vs. 14.30±7.27,P<0.001)均低于tnVNS组(图5A和B)。HAMA与NDIS(rs=0.400,P=0.003)和PSQI(rs=0.487,P<0.001)呈正相关,同样,HAMD与NDIS(r=0.364,P=0.007)和PSQI(r=0.611,P<0.001)呈正相关(图5C-F)。
taVNS对胃功能的影响:
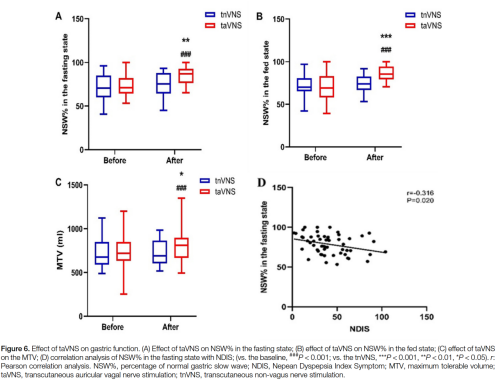
与基线相比,taVNS在空腹状态(72.35±11.79% vs. 84.76±9.77%,P<0.001)和餐后状态(70.51±17.10% vs. 86.08±8.71%,P<0.001)均提高了正常慢波百分比;在治疗结束时与tnVNS组相比也有类似改善(空腹:84.76±9.77% vs. 74.36±13.51%,P=0.002;餐后:86.08±8.71% vs. 74.07±9.34%,P<0.001)(图6A和B)。在空腹状态下,NSW%与NDIS呈负相关(r=-0.316,P=0.015)(图6D)。
基线时,taVNS组和tnVNS组之间的营养液最大耐受容量无统计学差异。经过4周治疗后,taVNS组的MTV较基线增加(768.70±193.81 mL vs. 743.44±206.84 mL,P<0.001),并且与tnVNS组相比也更高(768.70±193.81 mL vs. 730.56±155.57 mL,P=0.043)(图6C)。
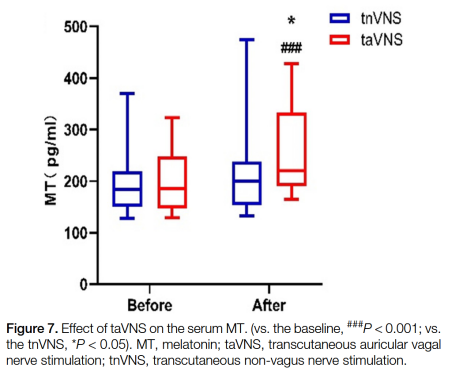
血清褪黑素的影响:
taVNS将血清褪黑素水平从基线的195.66±53.18 pg/mL提高到4周治疗结束时的253.77±81.21 pg/mL(P<0.001)。此外,治疗4周后,taVNS组的血清褪黑素水平显著高于tnVNS组(209.25±75.07 pg/mL vs. 191.61±49.53 pg/mL,P=0.031)(图7)。
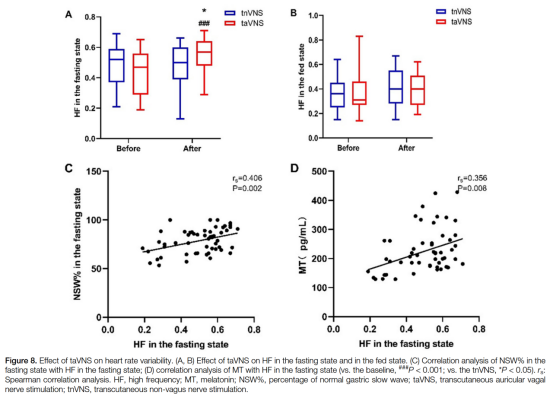
taVNS对自主神经功能的影响:
与基线相比,taVNS治疗后空腹状态下的HF增加(0.45±0.14 vs. 0.55±0.12,P<0.001)(图8A)。在4周治疗结束时,taVNS组与tnVNS组相比表现出更高的HF值(0.55±0.12 vs. 0.47±0.16,P=0.048)。然而,在治疗4周后的餐后状态下,两组在HF方面无统计学差异(0.40±0.13 vs. 0.40±0.15,P=0.959)(图6)。此外,空腹状态下的HF与空腹状态下的NSW%(rs=0.406,P=0.002)和MT(rs=0.356,P=0.004)呈正相关(图8C和D)。
事后分析:
考虑到taVNS组和tnVNS组之间NDIQOL评分的基线差异接近统计学显著性(P=0.052),进行了变化分数分析。taVNS组NDIQOL从基线到第4周的平均变化为-9.36(95% CI: -12.69至-6.03),在第8周为-6.64(95% CI: -10.62至-2.66)。与tnVNS组相比,taVNS组在第4周(P<0.001)和第8周(P=0.004)均显示出显著更大的改善,进一步支持taVNS对患者生活质量的改善效果。
反应预测因子:
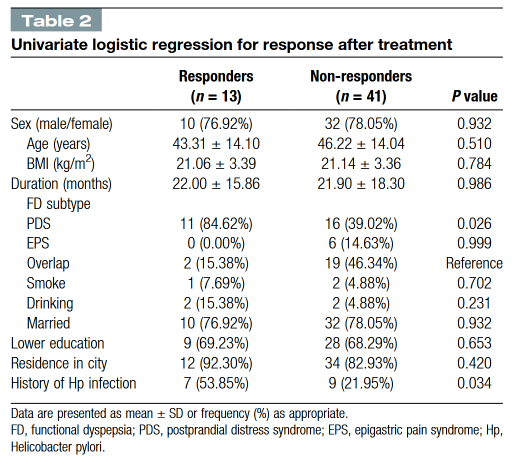
为了进一步探索治疗反应的预测因子,进行了二元逻辑回归分析。根据患者是否达到NDIS和PSQI评分均降低至少30%,将患者重新分类为应答者和无应答者。在单变量分析中,FD亚型和幽门螺杆菌感染史被确定为潜在的预测因子(表2)。随后的多变量逻辑回归显示,PDS亚型是taVNS在消化不良症状和睡眠质量同时改善方面获得阳性反应的独立预测因子(OR=7.23,95% CI: 1.28至40.80,P=0.025)。幽门螺杆菌感染史也与治疗反应相关(OR=4.46,95% CI: 1.01至19.63,P=0.048)。
安全性与不良事件:
试验期间未发生严重不良事件。taVNS组的一名参与者在刺激期间出现短暂的寒战,停止刺激后几分钟内自行缓解,且未再复发。taVNS组有四名参与者,tnVNS组有两名参与者报告了轻微的、短暂的刺激部位皮肤刺激;通过降低刺激强度可减轻症状,仍可耐受,且自行缓解。未报告过敏反应、局部红斑、肿胀或电极部位疼痛。未见其他与刺激相关的不良反应(如头晕、耳部不适或疼痛)。没有参与者因不良事件而终止干预,也没有任何退出者将不良反应作为退出原因。
中西合璧述评
该研究通过前瞻性随机对照试验证实,经皮耳迷走神经刺激能够显著改善功能性消化不良患者的消化不良症状、睡眠质量及焦虑抑郁状态,其疗效在治疗结束后可持续至少4周。机制研究表明,taVNS可增强迷走神经活性,提高空腹状态下高频功率,促进正常胃慢波百分比及最大耐受容量,同时升高血清褪黑素水平,且HF与NSW%及褪黑素水平呈正相关。上述证据提示,taVNS通过激活迷走神经耳支-孤束核-迷走神经背核通路,实现对脑-肠轴的双向调控,从而同时作用于胃肠道与中枢神经系统。
从中医理论视角分析,上述机制与经典理论存在深刻呼应。《灵枢·口问》云:“耳者,宗脉之所聚也。”耳廓密集分布全身脏腑经络之反射区,其中耳甲艇区域恰对应中医“胃”与“心”之功能定位。该研究采用的耳甲艇刺激,实质上可视为通过耳穴调理“胃气”与“心神”。中医理论强调“胃不和则卧不安”,阐明脾胃运化失常与心神不宁之间的双向病理关联;同时,“心主神明”“脾主运化”之论,亦提示消化与睡眠功能共处于“心-脾-胃”轴心的整体调控之下。taVNS能够同时改善消化不良与睡眠障碍,正是“心胃同病、心胃同治”原则的现代技术体现。
综合而言,该研究不仅为功能性消化不良伴睡眠障碍提供了一种安全、无创、便携的非药物干预手段,更在机制层面将现代神经胃肠病学的“脑-肠轴”理论与中医“心胃相关”“形神一体”的整体观相衔接。taVNS作为连接耳部刺激与脑-肠功能调控的桥梁,展现了中西医结合在功能性胃肠病治疗中的潜在价值。未来研究可进一步结合中医辨证分型,探索个体化刺激参数及联合治疗策略,以深化疗效机制理解并优化临床结局。
原始文献
Li J MD, Wang L MD, Zhang Y MD, et al. Transcutaneous auricular vagal nerve stimulation improves functional dyspepsia with sleep disturbance via enhanced vagal activity: a randomized controlled trial. Int J Surg. 2026;112(1):961-972. doi:10.1097/JS9.0000000000003296
https://journals.lww.com/international-journal-of-surgery/fulltext/2026/01000/transcutaneous_auricular_vagal_nerve_stimulation.77.aspx


