【骨麻征途】关节囊周围神经阻滞和腰方肌阻滞对全髋关节置换术后阿片类药物累积消耗量的比较:一项随机对照试验
时间:2025-02-06 12:10:15 热度:37.1℃ 作者:网络
腰方肌阻滞(QLB)和关节囊周围神经(PENG)阻滞均可为髋关节术后提供有效的镇痛,同时最大限度地减少对运动功能的影响。本期带来一篇发表在《Regional Anesthesia & Pain Medicine》杂志中的文章进行解读,研究旨在比较QLB和PENG在初次全髋关节置换术(THA)患者中的应用。

研究背景
全髋关节置换术 (THA) 是常见的骨科手术,需求随老龄人口增长而增加,预计到 2040 年增长 176%,2060 年增长 659%。为缩短住院时间 (LOS),快速康复治疗方案快速发展,区域麻醉技术是关键,旨在控制术后疼痛、促进早期活动、减少阿片类药物使用。腰方肌阻滞 (QLB) 和关节囊周围神经(PENG)阻滞两种技术在 THA 术后疼痛管理中效果良好。QLB 能显著控制疼痛并减少阿片类药物使用,PENG 阻滞通过靶向多个神经分支,抑制前关节囊感觉神经,保留运动功能。本研究比较初次THA 术后,PENG 阻滞联合股外侧皮神经 (LFC) 阻滞与单纯的外侧 QLB 阻滞患者的阿片类药物消耗情况,认为联合阻滞可能提供更优的镇痛效果。
研究方法
本研究为双盲试验,符合条件的患者被随机分配到 PENG + LFC 阻滞组或外侧 QLB 组。纳入标准:年龄 ≥18 岁,择期行髋关节置换术,并计划术后当天出院或观察时间 ≤23 小时。排除标准:局部麻醉药过敏、体重 <40 kg、无法或不愿意提供知情同意书、药物滥用(定义为过去一个月平均每日吗啡毫克当量(MME)≥15,男性每周饮酒≥14次,女性每周饮酒≥7次)。
外侧 QLB:在超声引导下将局部麻醉药(30 mL 0.25% 罗哌卡因)注入腰方肌外侧的腹横肌腱下(如图1A)。
PENG阻滞 + LFC 阻滞:在超声引导下将局部麻醉药(20ml; 0.25%)注射到髂腰肌腱外侧和下方(图1B),以及股外侧皮神经周围(10ml; 0.25%)(图1C)。
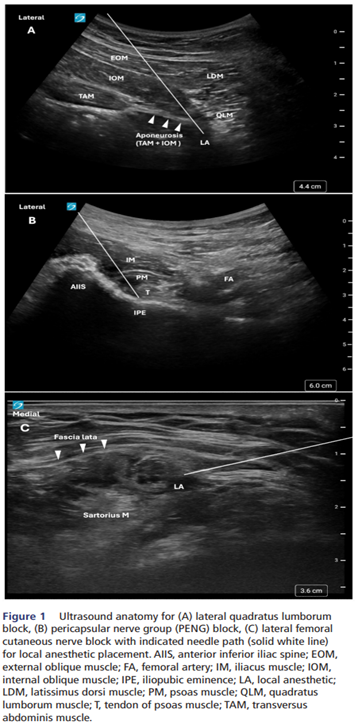
超声解剖图(A)腰方肌外侧阻滞;(B)关节囊周围神经阻滞;(C)股外侧皮神经阻滞,沿指示的针路(白色实线)注入局麻药。AIIS:前下髂棘;EOM:外侧斜肌;FA:股动脉;IM:髂肌;IOM:内侧斜肌;IPE:髂耻隆起;LA:局部麻醉药;LDM:背阔肌;PM:腰大肌;QLM:腰方肌;T:腰大肌肌腱;TAM:腹横肌。
对麻醉护理进行标准化管理。多模式镇痛包括术前对乙酰氨基酚、术中酮洛酸和椎管内麻醉,必要时使用全身麻醉。所有患者给予地塞米松 0.1 mg/kg(最大 10 mg),术前进行关节周围注射。术后镇痛采用氢吗啡酮、对乙酰氨基酚、甲氧萘丙酸和羟考酮。PACU 出院标准包括清醒、疼痛控制良好、椎管内麻醉消退。出院标准包括物理治疗评估、排尿和口服药物控制疼痛。
主要观察结果为术后 72 小时内阿片类药物累积消耗量。次要观察结果为疼痛评分、首次下床活动时间、住院时间、患者报告的功能结果及阿片类药物副作用。
研究结论
本试验同意并随机纳入106例受试者,其中101例纳入分析:PENG组50例,QLB组51例(见图2)。
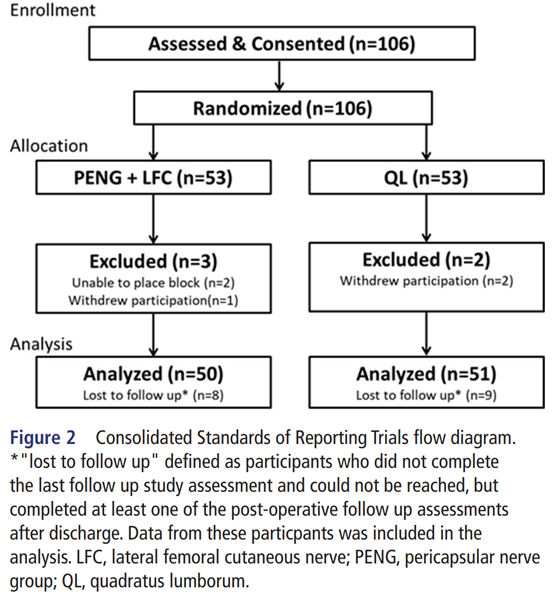
图2. 试验报告统一标准流程图。*'失访'定义为未完成最后一次随访研究评估且无法联系到的参与者,但在出院后至少完成了一次术后随访评估。这些参与者的数据被纳入分析中。LFC,股外侧皮神经;PENG,关节囊周围神经群;QL,腰方肌。
两组在人口统计学和基线特征上无显著差异(见表1)。
表1 患者特征
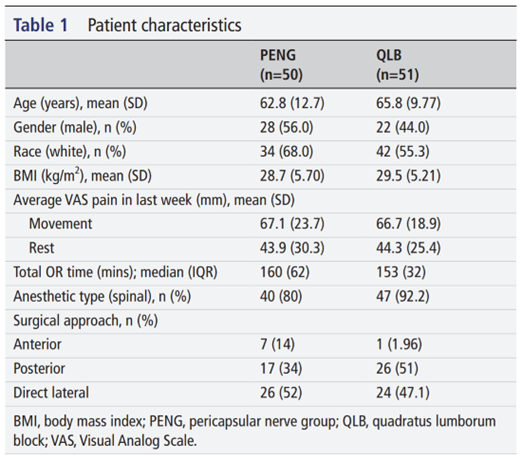
BMI,体质指数;PENG,关节囊周围神经群;QLB,腰方肌阻滞;VAS,视觉模拟评分法
累积阿片类药物消耗量在36小时 [18.0(0.80,35.1);p=0.040]、48小时 [23.0(5.20,40.8);p=0.011]、60小时 [28.0(9.24,46.7);p=0.004] 和72小时 [33.0(13.0,53.0);p=0.001] 有所不同(见图3)。
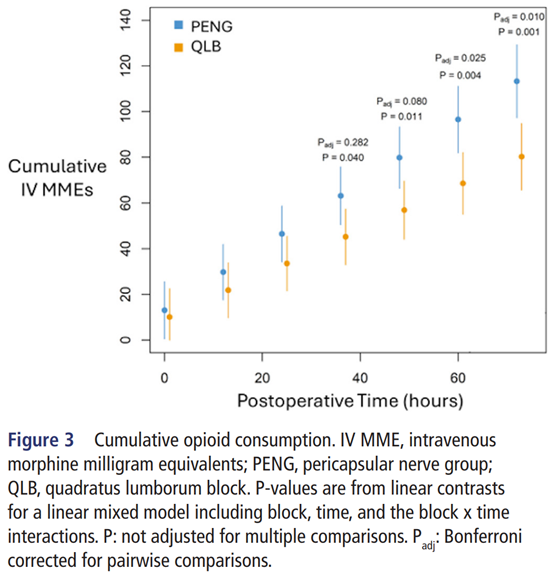
图3. 累积阿片类药物消耗。IV MME,静脉注射吗啡毫克当量;PENG,关节囊周围神经群;QLB,腰方肌阻滞。P值包含阻滞、时间×阻滞与时间交互作用的线性混合模型的线性对比。P:未进行多重比较调整。Padj:经Bonferroni校正的成对比较。
PENG组的运动时疼痛评分(使用视觉模拟评分尺,VAS)平均比QLB组高出7mm(平均差异 7.05(0.62,13.5),p=0.032),但在完整案例分析中差异不显著(p=0.061)。两组在静息疼痛、首次行走时间、行走距离和运动功能恢复时间方面无显著差异。功能结果测量(HOOS、PROMIS身体和心理评分)也未见组间差异(见表2)。
表2. 其他感兴趣的结果
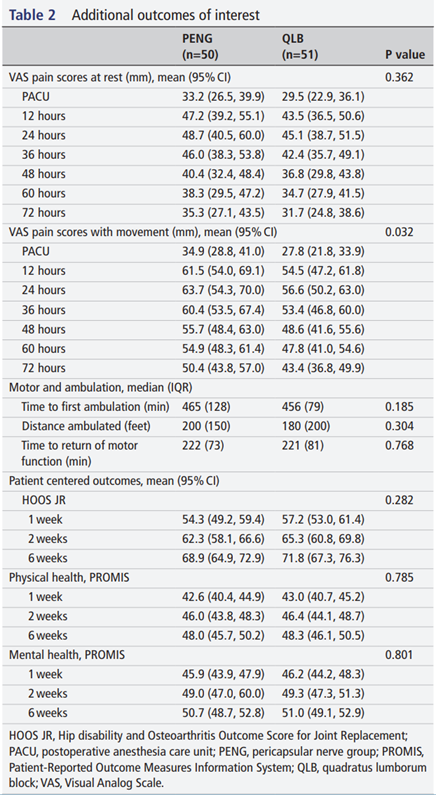
HOOS JR,髋关节置换术髋关节功能障碍和骨关节炎结局评分;PACU,术后麻醉恢复室;PENG,关节囊周围神经群;PROMIS,患者报告结局测量信息系统;QLB,腰方肌阻滞;VAS,视觉模拟评分。
PENG组与QLB组的医院住院时间(LOS)平均差异(95% CI)为0.15小时[(−1.3,2.05),p=0.821],当日出院率分别为48%和52%(p=0.561),组间无显著差异。阿片类药物副作用(包括任何副作用、瘙痒和恶心)在两组间也无显著差异(p=0.366、p=0.352、p=0.145)(见图4)。
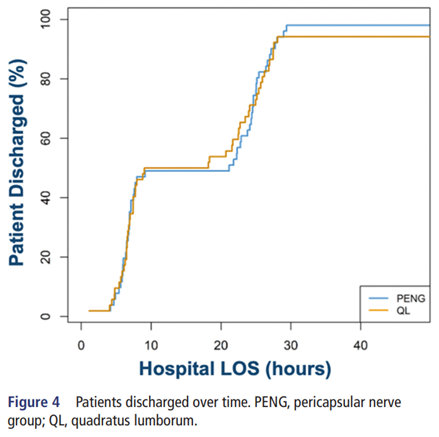
图4. 患者出院时间。PENG,关节囊周围神经群;QL,腰方肌。
由此可见,外侧 QLB 和 PENG+LFC 阻滞都是 THA 术后有效的镇痛方法,并且具有相似的当天出院率。与 PENG+LFC 阻滞相比,外侧 QLB 可降低术后 36 - 72 小时的阿片类药物消耗量并减少运动疼痛。
讨论
本研究比较了PENG阻滞联合LFC阻滞与外侧QLB阻滞在THA术后减少阿片类药物消耗和疼痛评分的效果。结果显示,PENG+LFC组在术后36-72小时内的阿片类药物消耗更高,且运动时的疼痛评分更高,而外侧QLB组在这些指标上表现更优。此前关于PENG阻滞在THA术后或髋部骨折手术中是否能减少阿片类药物消耗的研究结果尚未统一。本研究追踪了术后72小时内的数据,发现外侧QLB在减少阿片类药物消耗方面更有效,并在促进早期功能恢复方面也显示出优势。PENG阻滞虽然在维持股四头肌力量方面有优势,但并未显著缩短住院时间。PENG和外侧QLB在术后功能恢复方面无显著差异,但在减少疼痛和阿片类药物消耗方面均优于关节内注射。总之,PENG和外侧QLB都是有效的THA术后镇痛方法。外侧QLB在术后36-72小时内减少阿片类药物消耗和运动时的疼痛控制上更优,有助于早期功能恢复和当日出院。医疗人员应根据患者的具体情况和自身技术熟练程度选择合适的阻滞技术,并结合多模式镇痛方案以优化疼痛管理。
骨麻征途点评
随着全髋关节置换术 (THA) 逐渐转向门诊手术,早期活动和有效的疼痛控制对于实现当日出院目标变得尤为重要。早期活动不仅有助于预防术后并发症,如深静脉血栓形成和肺部感染,还能促进患者更快地恢复日常功能,提高其术后的生活质量。有效的疼痛控制是实现早期活动的基础,可以显著减少患者的术后不适,提高患者参与康复训练的积极性和依从性。此外,减少阿片类药物的使用还能降低与之相关的副作用,如恶心、呕吐、便秘和呼吸抑制,进一步提高患者的安全性和舒适度。因此,针对 THA 门诊手术的患者,开发和优化有效的镇痛方案,特别是那些能够兼顾疼痛控制和肌肉功能的阻滞技术,对于提升手术成功率和患者满意度具有重要意义。本文比较了关节囊周围神经群(PENG)阻滞和外侧腰方肌阻滞 (QLB)在THA患者术后阿片类药物消耗量和疼痛控制的效果,结果显示外侧 QLB 在术后 36 - 72 小时内显著降低了阿片类药物消耗量并改善了运动疼痛评分,而两组在活动度和功能结果上无明显差异。尽管研究提供了有价值的见解并强调了多模式镇痛方案的重要性,但仍存在一些局限性,多模式镇痛和关节周围注射可能对疼痛评分结果产生影响,PENG作为一种较新的技术在实施中可能受到体位和解剖结构的影响,物理治疗师的活动安排和患者/家属的选择也影响了患者当日出院的能力。未来研究需进一步确定最佳局麻药剂量和浓度,并考察功能恢复情况。总的来说,这项研究为 THA 术后镇痛提供了重要的参考信息,帮助医疗人员为患者选择最合适的镇痛方案。


