病例分享:这个病例的分享是一本肺结节诊疗大全书、一幅徐徐展开的决策画作、一篇临床反思的绝佳案例
时间:2026-05-05 17:02:13 热度:37.1℃ 作者:网络
前言:行医过程中,总有一些病例特别值得铭记,值得分享与借鉴,值得给结友、给同道以启迪。今天分享的这个病例就是极具科谱与医学反思总结的绝佳案例。她有几点特别之处:1、结友是本院退休的老同事,是真正的关系户(不涉权势,只讲情分的关系户);2、肺结节有长达十多年的随访资料与变迁过程;3、临床决策仍具困惑与两难,仍是既可随访也可干预的模糊地带,非常考验医患双方的沟通与决策水平;4、多发结节的处理也具个体化思维并难以所有医生定是一致意见;5、术后病理的结果仍值得反思,并对后续肺结节的诊疗有借鉴意义。我花了整整一天的时间编辑影像资料,上下班路上多次构思文章内容,再花很长的时间码字,形成长篇的病例分析文章。目的既是记录医疗的过程,更是希望对结友对同道能有些启示。个人认为是非常值得阅读的一个病例分析!
(一)病史基本资料
患者,女性,66岁,本院退休职工。
主 诉:发现肺部阴影12年。
现病史:患者12年余前医院体检查胸部CT提示“双肺多发结节”。当时患者无咳嗽咳痰,无咯血,无胸闷气促,无心悸,无发热等不适。未进一步诊治.长期门诊随访复查。2026-03-30 肺结节CT靶重建+结构化报告(无胶片):1 【靶结节1】右肺上叶前段结节,倾向于MIA或IAC,与前片2025-10-21相仿,请结合肺结节门诊意见。2 【靶结节2】左肺上叶尖后段,AIS或MIA考虑,与前片相仿,请结合肺结节门诊意见。3 余两肺多发小结节,部分腺体前驱病变考虑,建议3个月复诊复查。现患者无咳嗽咳痰,无咯血,无胸闷气促,无心悸,无发热等不适。今患者为求进一步诊治来我院门诊就诊,门诊拟“肺部阴影”收住入院。 起病以来,患者睡眠可、精神可,胃纳可,二便如常,无明显体重变化。
(二)既往影像资料回顾
1、先看两处最主要病灶的既往资料:
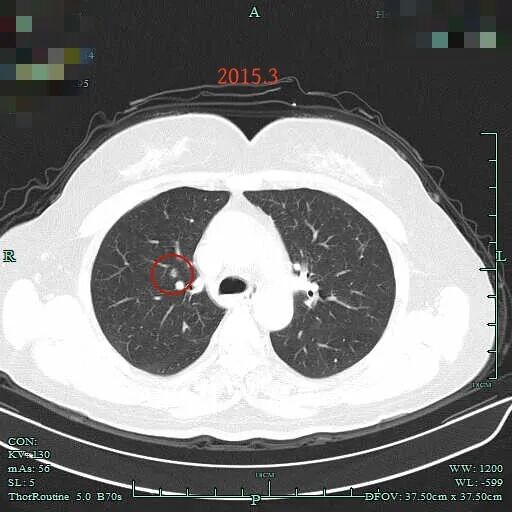
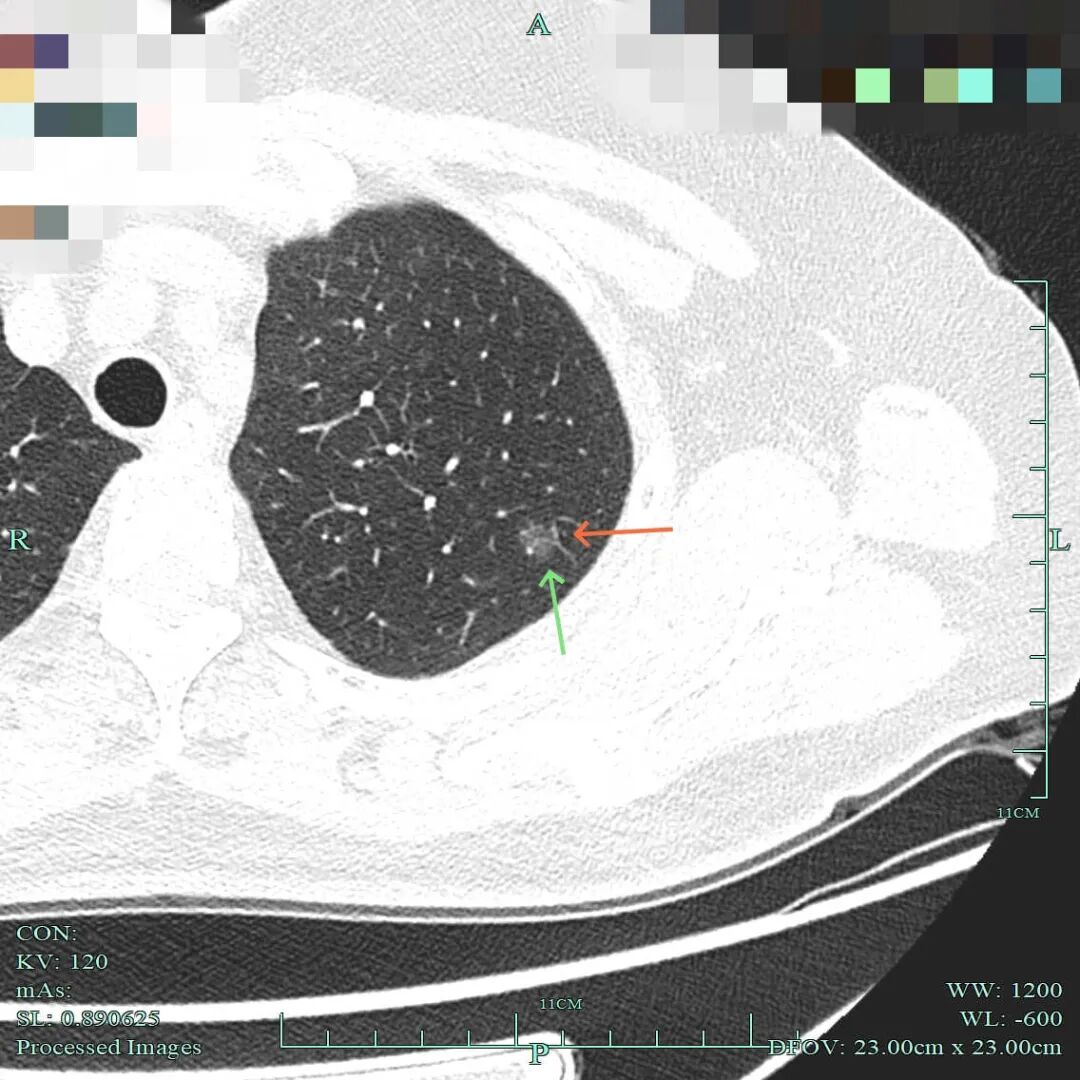
2015年时右上叶小结节(病灶A),密度不纯,混合密度,边缘毛糙,但整体轮廓清楚,瘤肺边界较清,若随访持续存在是要考虑肺癌的,但位置很差,在肺门部,若手术基本上就是得切肺叶,可这么小的病灶切肺叶感觉非常可惜。
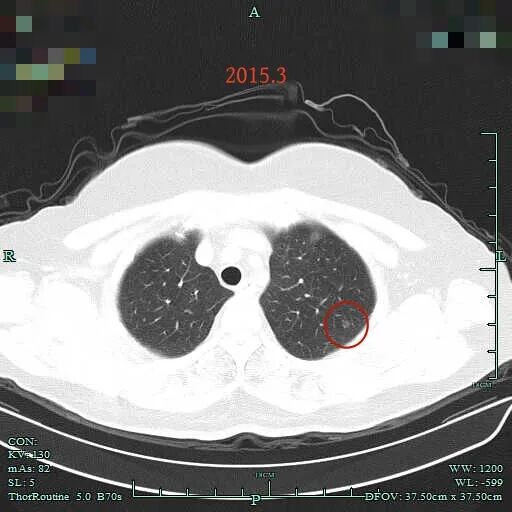
2015年时左上叶磨玻璃结节(病灶B),密度纯, 轮廓与边界清,有血管贴边,没有实性成分,也要考虑是肿瘤范畴的,但大概仍是肺泡上皮增生或不典型增生可能性大。
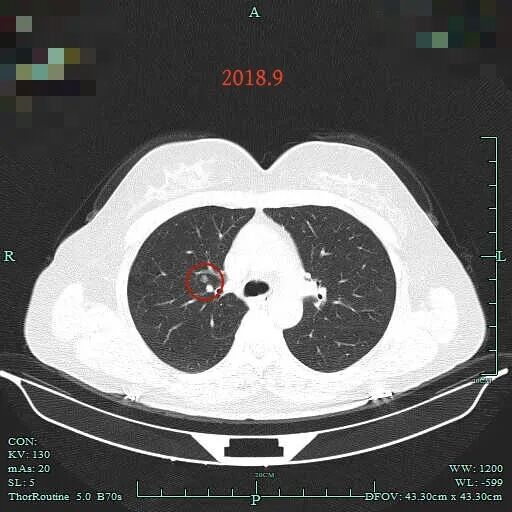
到了2018年,三年过去了,右上主病灶无显著进展,感觉似乎密度稍纯了点。
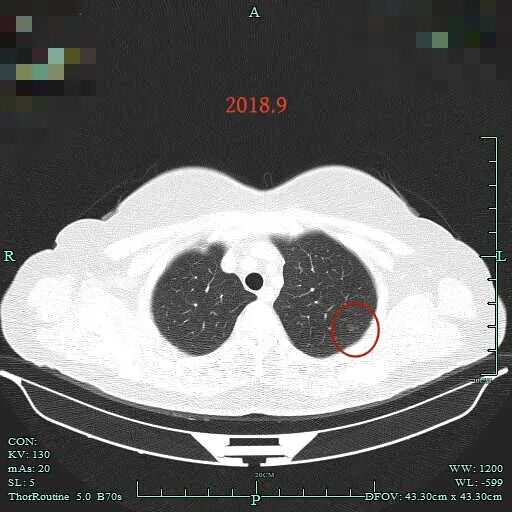
左上结节也仍在,但密度似乎也稍淡点,应该是扫描条件与2015年时可能有所不同的关系。但肯定说不上明显进展,是稳定的。
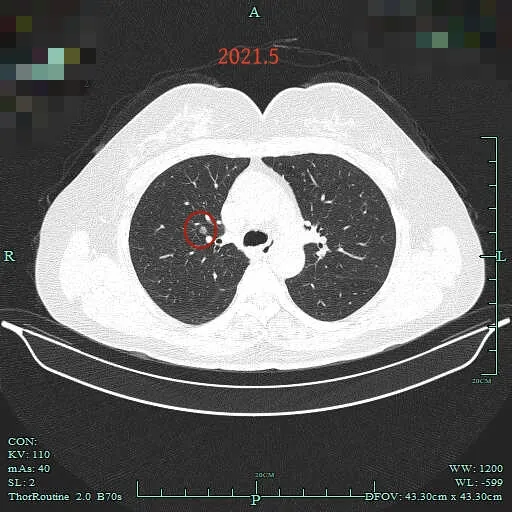
到了2021年5月,右上病灶相仿。
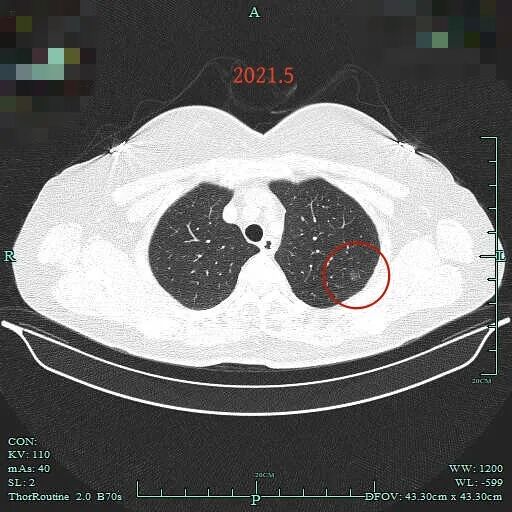
左上病灶与2015年相仿。
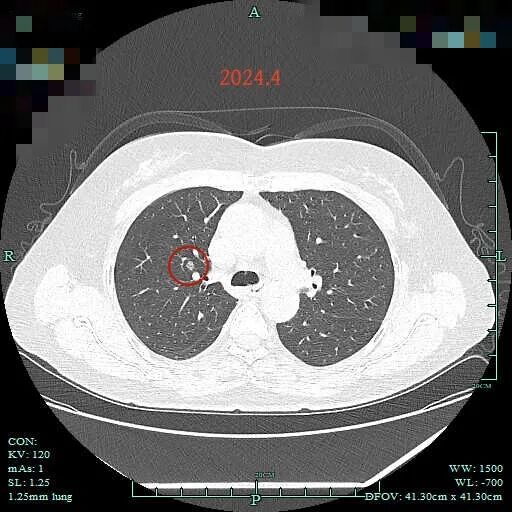
再到2024年4月右上病灶显得像混合密度,灶内显得不均质,大小与前相仿。
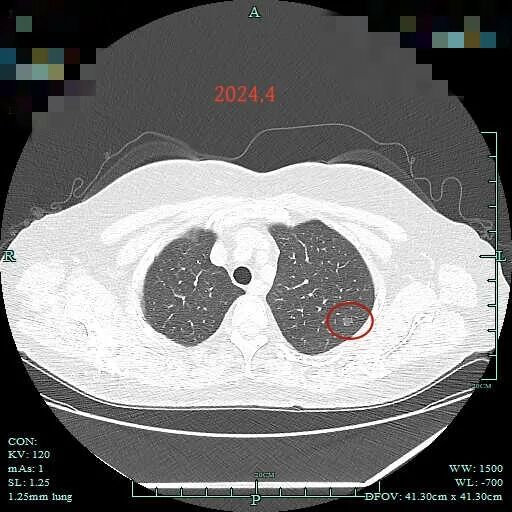
左上病灶仍没显著变化,血管贴边明显,但没有异常增粗。
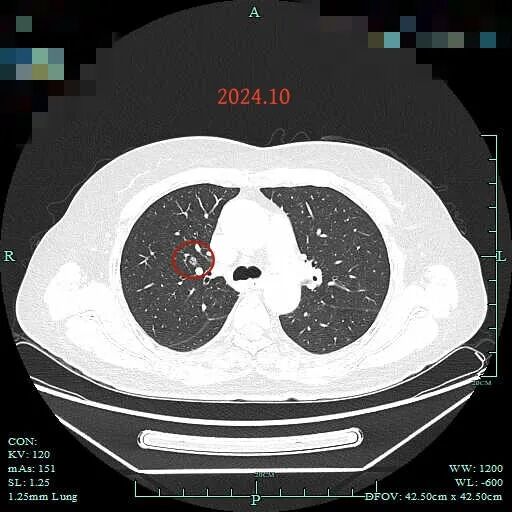
2024年10月,右上病灶似乎密度稍又高了点,但也可能是扫描条件差异的关系。
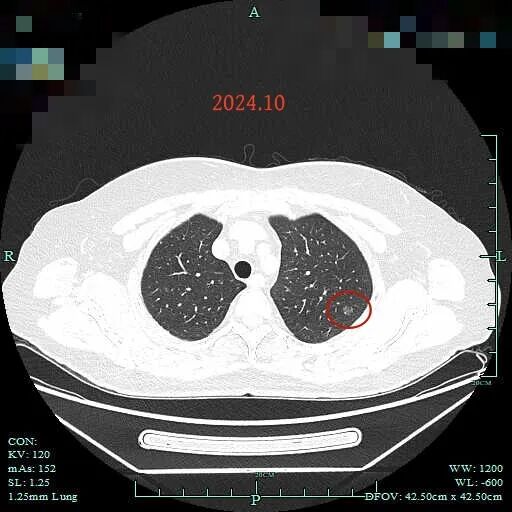
左上病灶没明显变化。
再到2025年3月,右上病灶实性成分似乎占比更高了,只有少许是磨玻璃成分,大小没有明显变化。
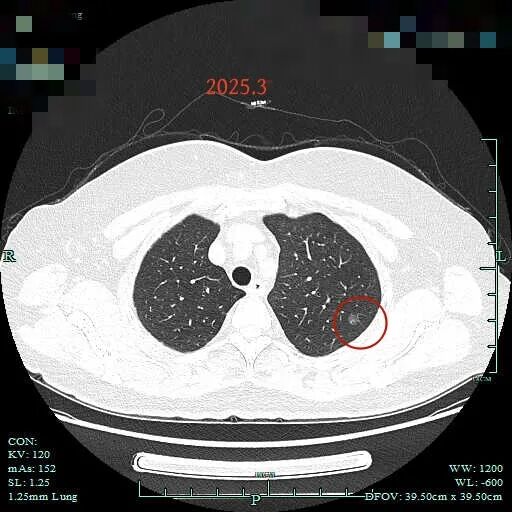
左上病灶稍显均质,但仍是纯磨,边上的血管似乎有血管弯征。
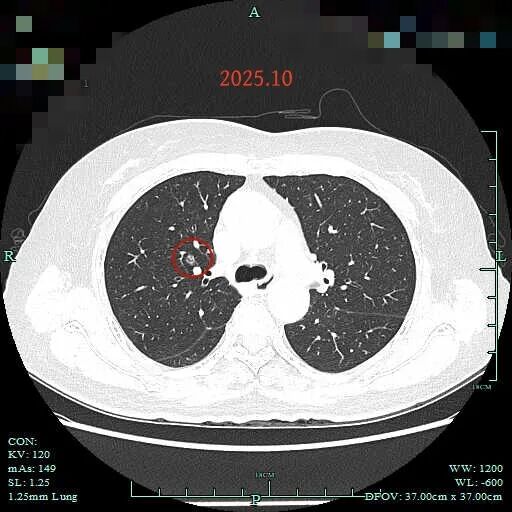
再到2025年10月右上病灶感觉略显增大,密度不均,混合密度。
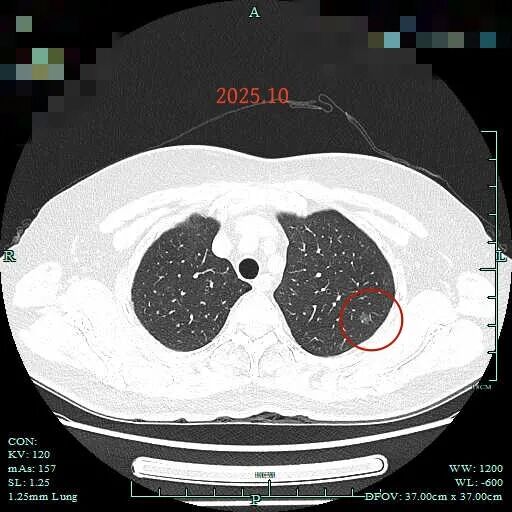
左上病灶仍是纯磨,血管贴得近。
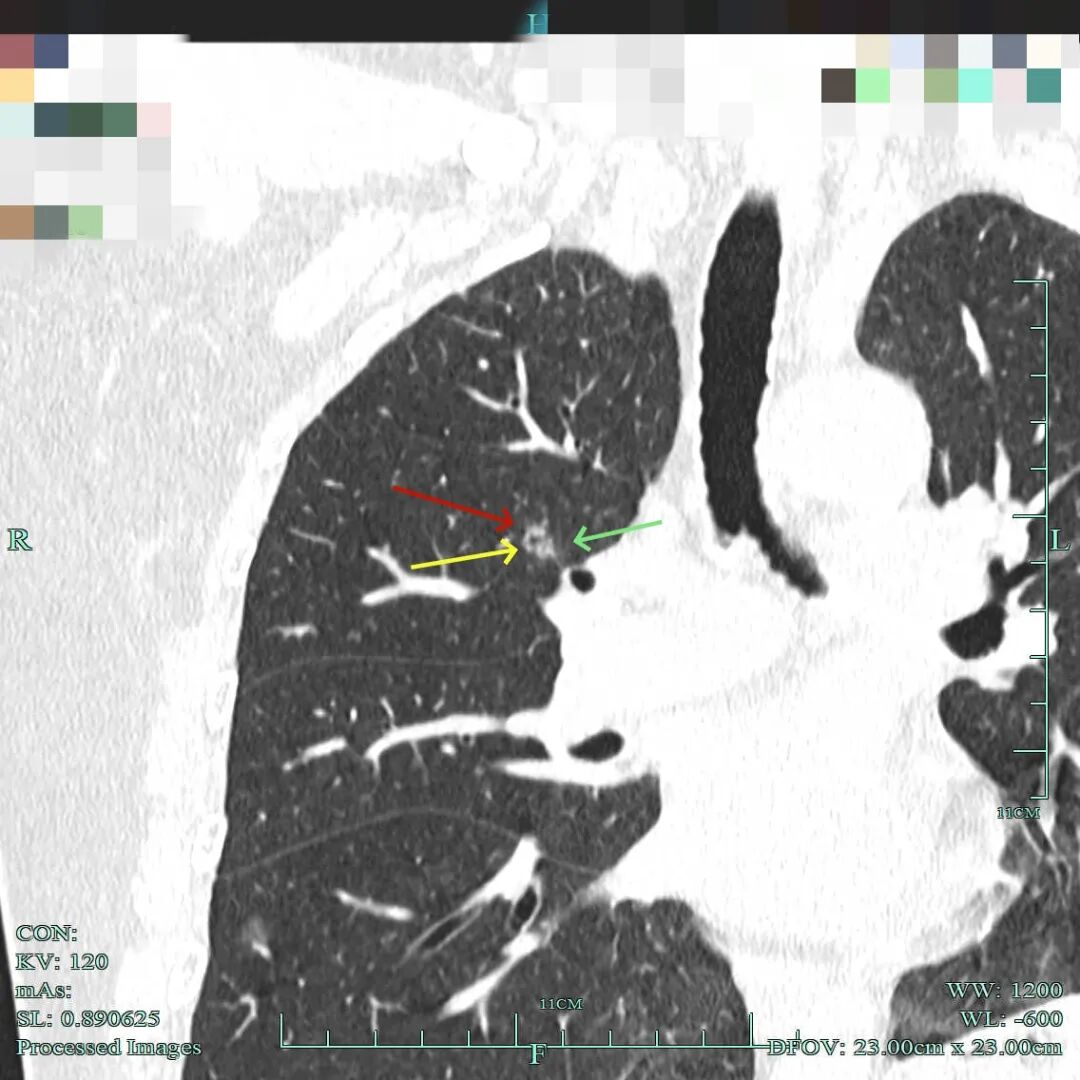
2、再看右上主病灶近年靶重建后最明显与关键视角的对比情况:
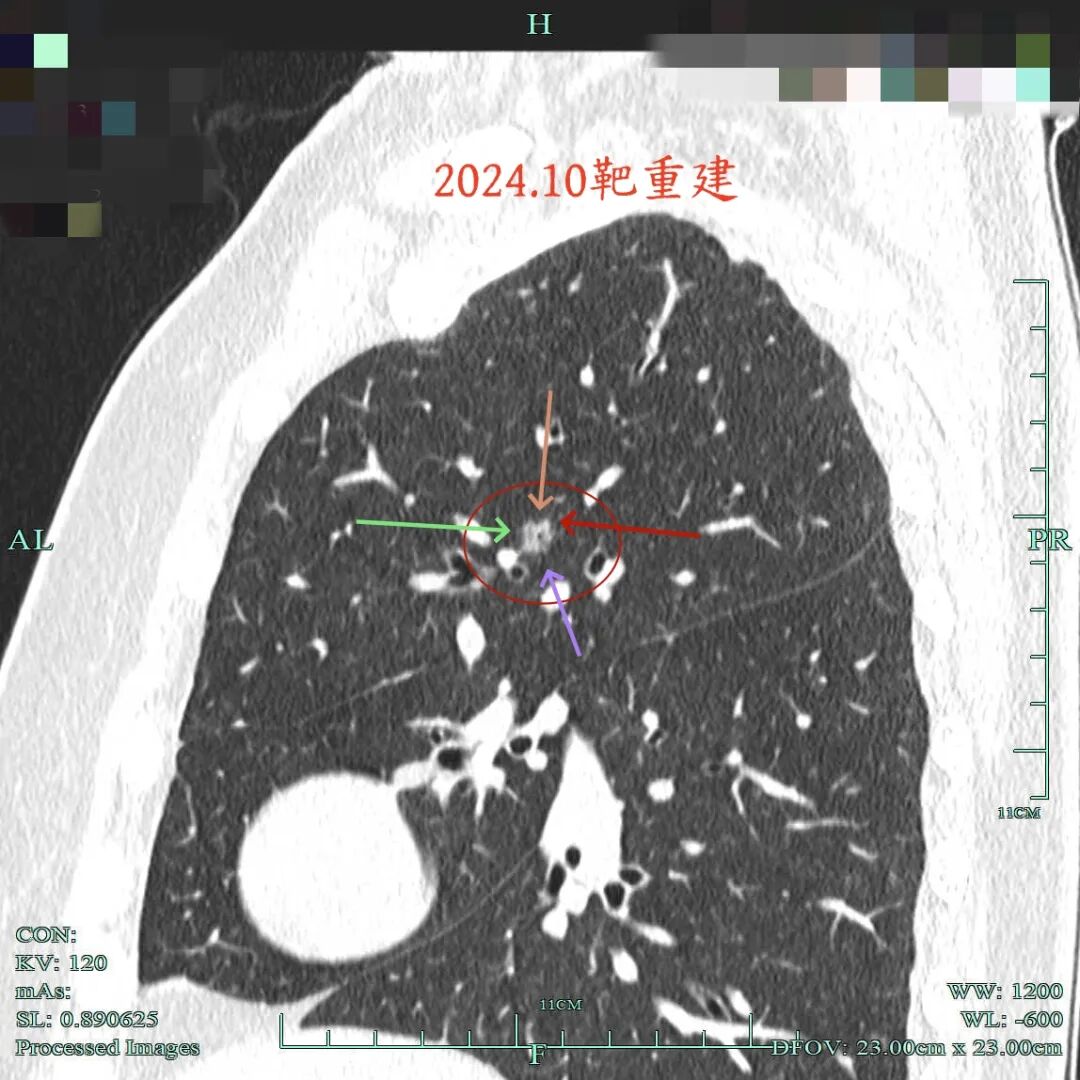
2024年10月时病灶混合密度,边缘毛糙,灶内有类空泡征,也有浅分叶,有微小血管进入,但仍说不上纵隔窗可见的实性成分。
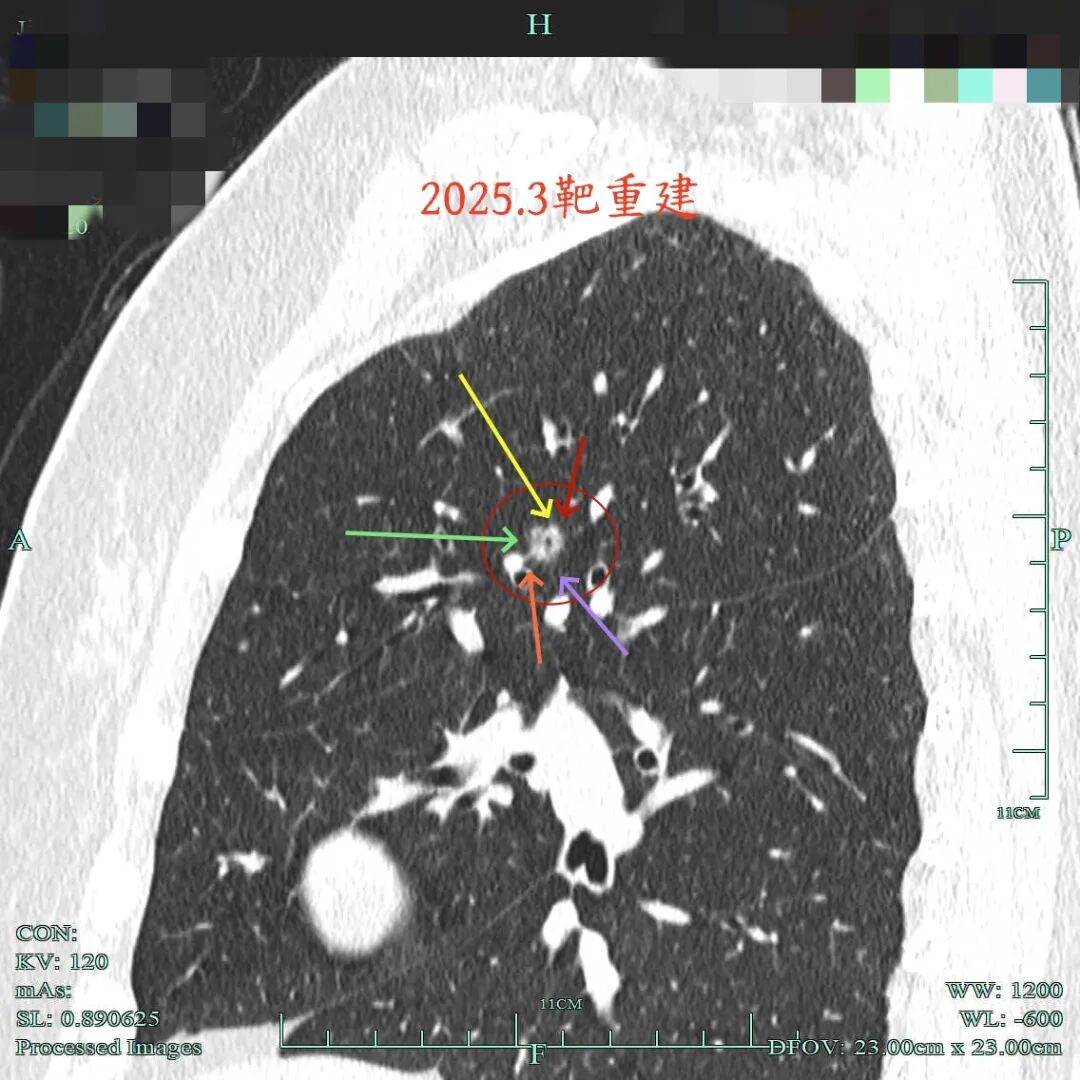
2025年3月的靶重建看上去偏实性成分较前明显,边缘细毛刺与微小血管进入均典型,浅分叶可见,整体轮廓与边界清楚。
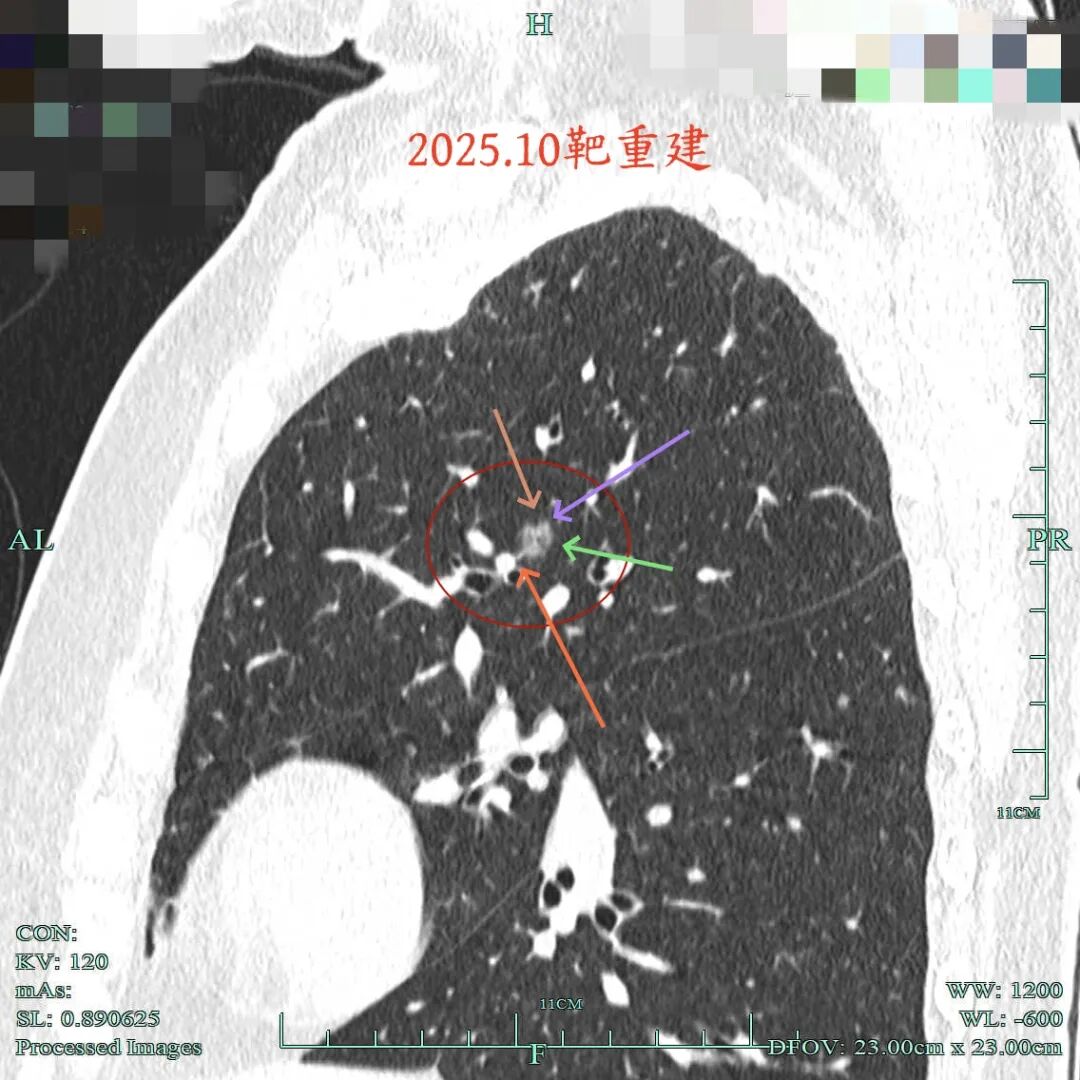
2025年10月的靶重建感觉又不如3月时密度高,与2024年10类似。
3、其他两肺病灶近年对比:
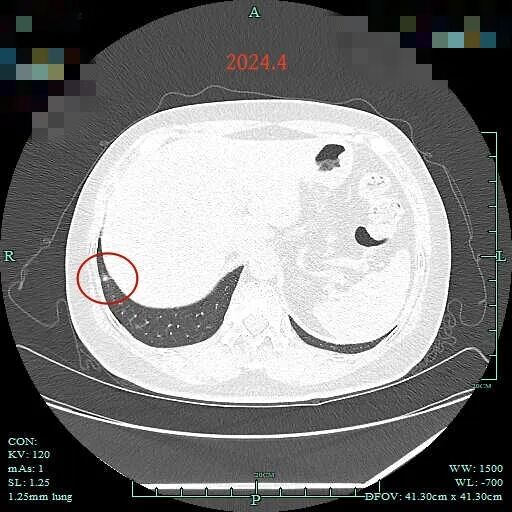
2024年4月时右下叶肺底混合密度结节 (病灶C),轮廓较清,有毛刺征,考虑也是恶性的。
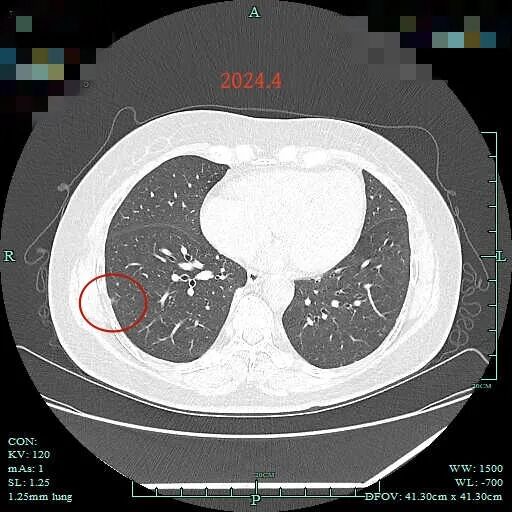
右下叶胸膜下淡磨玻璃结节(病灶D),虽然密度淡,但轮廓清,边上微小血管形成血管弯征,也要考虑肿瘤范畴的。
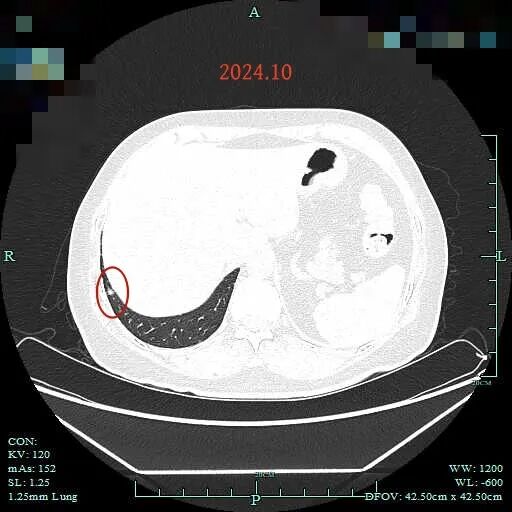
病灶C在2024年10月时大小与前相仿,实性成分占比似乎稍多了。
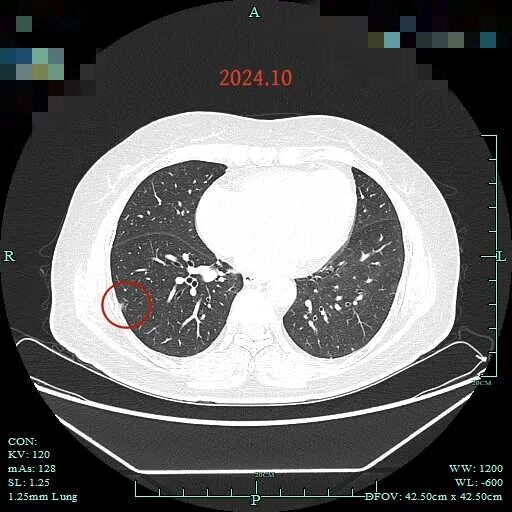
病灶D仍在,贴胸膜,微血管贴边,灶内密度稍不均。
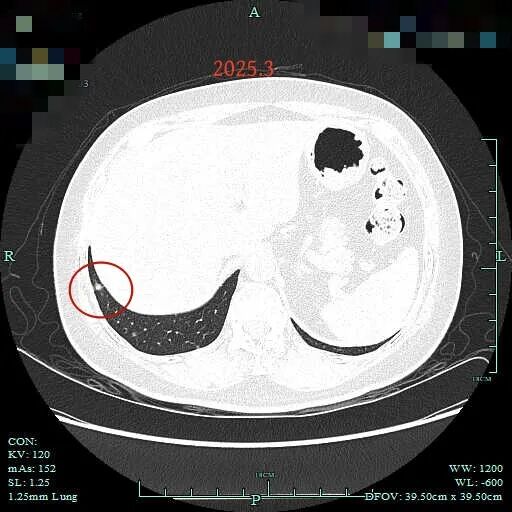
到了2025年3月病灶C略显饱满,边缘细毛刺征可见。
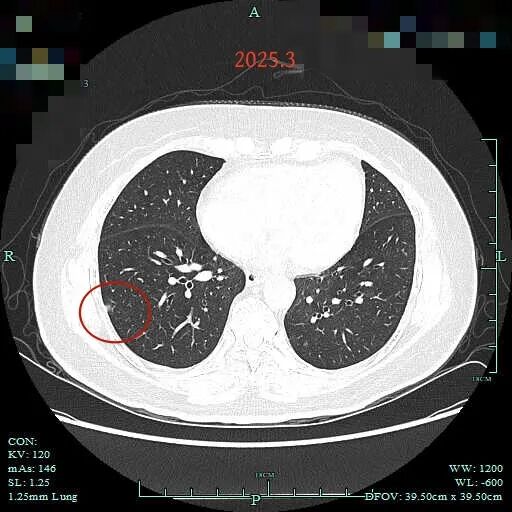
病灶D与前相仿,贴胸膜。
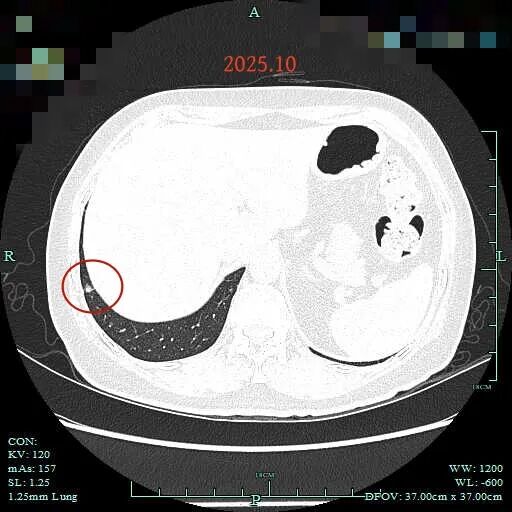
2025年10月时病灶C与3月时相仿。考虑微浸润性腺癌或浸润性腺癌可能性大。
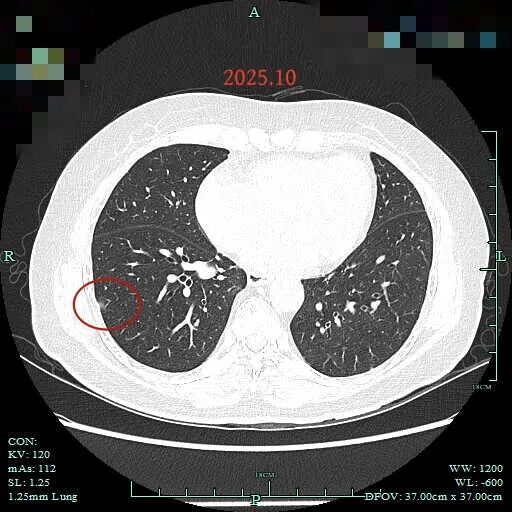
病灶D也没有显著变化,考虑肺泡上皮增生或不典型增生可能性大。
(三)最近术前影像详细展示分析:
1、先看两肺相对明显点的所有结节:
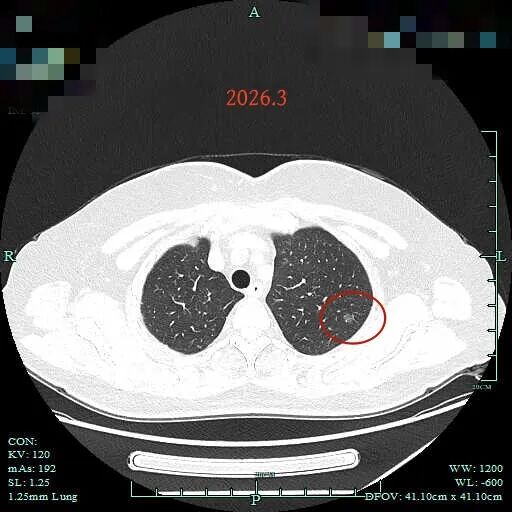
病灶1:也即前文说的病灶B,左上叶磨玻璃结节,伴血管贴边,轮廓与边界清,考虑肺泡上皮不典型增生可能性大
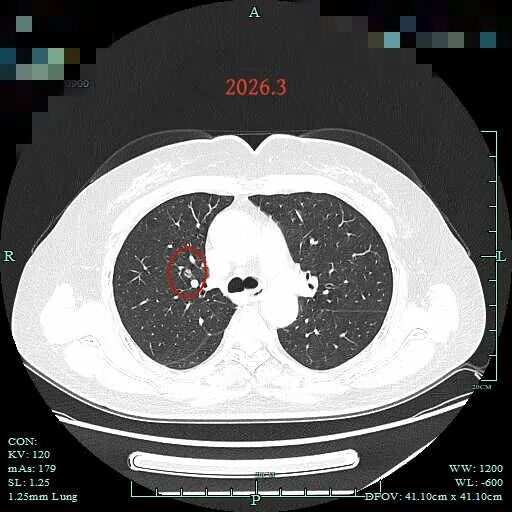
病灶2:也即前文说的病灶A,右上叶靠肺门混合密度小结节,考虑微浸润性腺癌或浸润性腺癌腺泡与贴壁型。
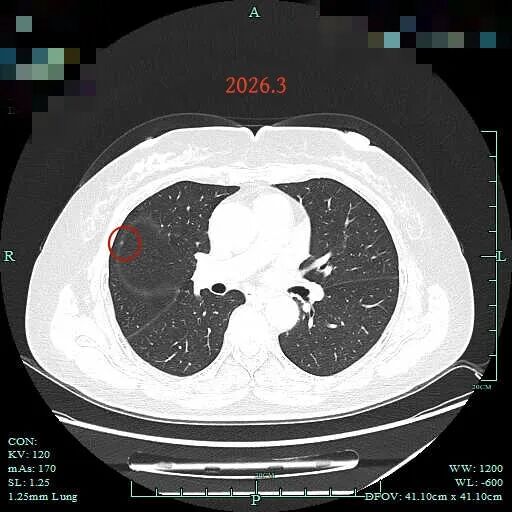
病灶3:右侧水平裂处微小结节,增殖灶或肺泡上皮增生可能性大。
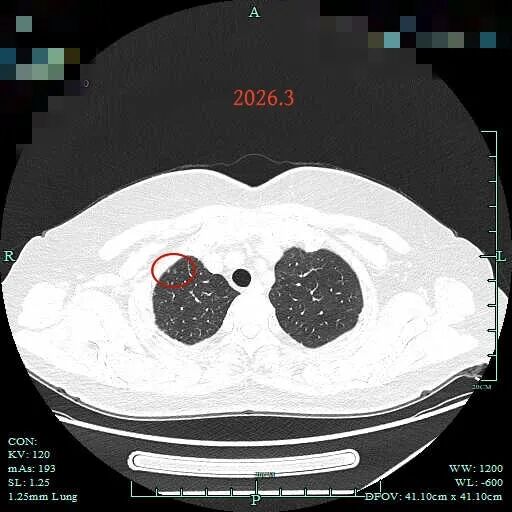
病灶4:右肺尖微小淡磨玻璃结节,考虑肺泡上皮增生可能性大。
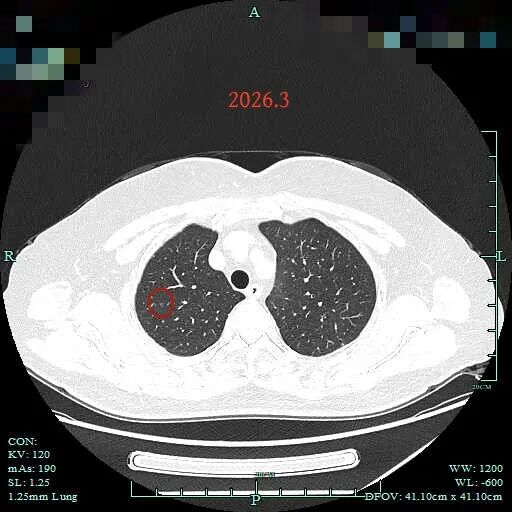
病灶5:右上叶尖段淡磨玻璃结节,考虑肺泡上皮增生可能性大。
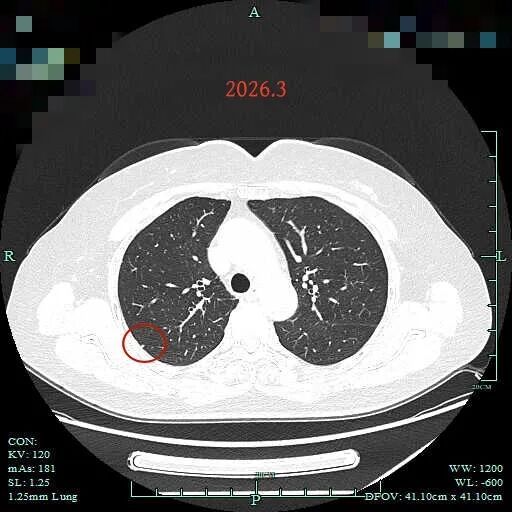
病灶6:右上叶胸膜下微小实性结节,增殖灶或胶原纤维结节可能性大。
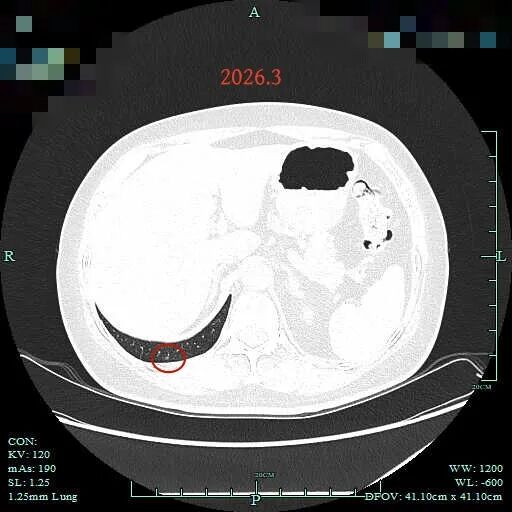
病灶7:右肺底淡磨玻璃结节,考虑肺泡上皮增生可能性大。
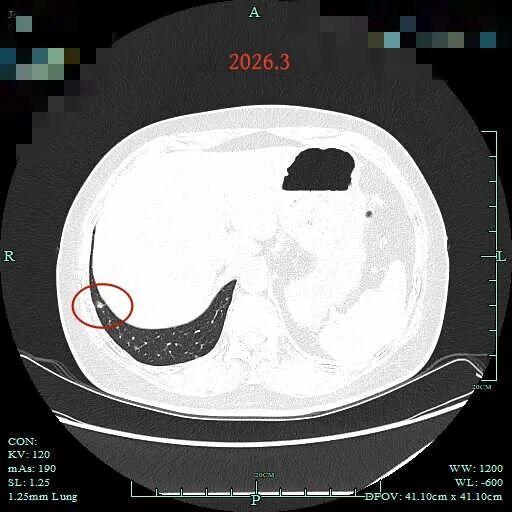
病灶8:即前文病灶C,考虑微浸润性腺癌或浸润性腺癌可能。
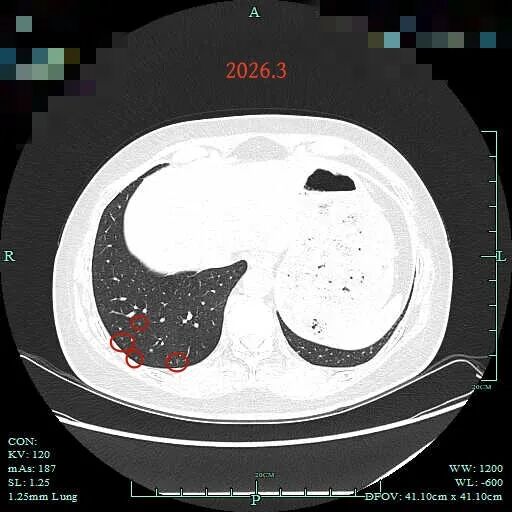
病灶9-12:右肺底微小结节,过小难以认定性质,但也基本上是磨玻璃密度的,更可能是肺泡上皮增生。
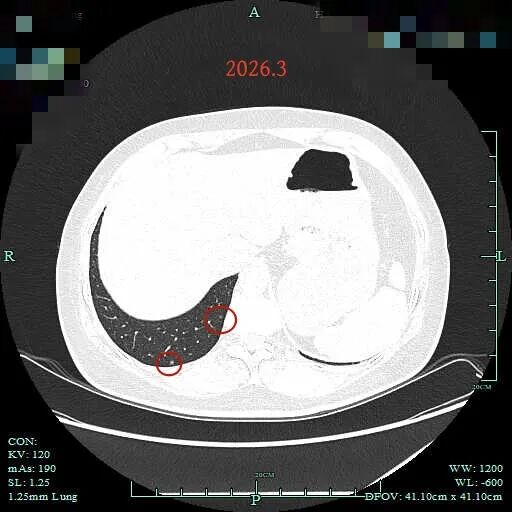
病灶13:右肺底偏实性微小结节,考虑不典型增生或增殖灶;
病灶14:右肺底微小淡磨玻璃结节,考虑肺泡上皮增生。
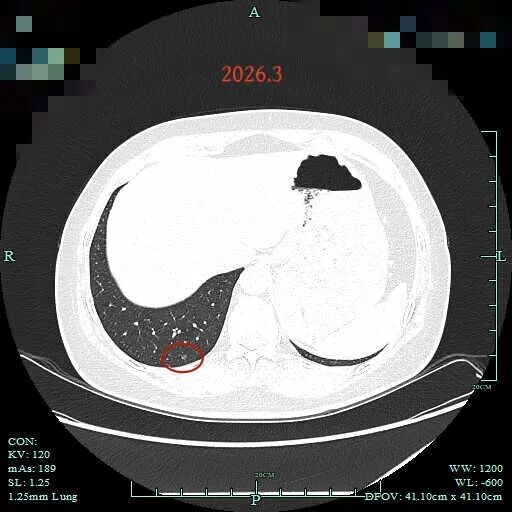
病灶15:右肺底胸膜下淡磨玻璃结节,考虑肺泡上皮增生可能性大。
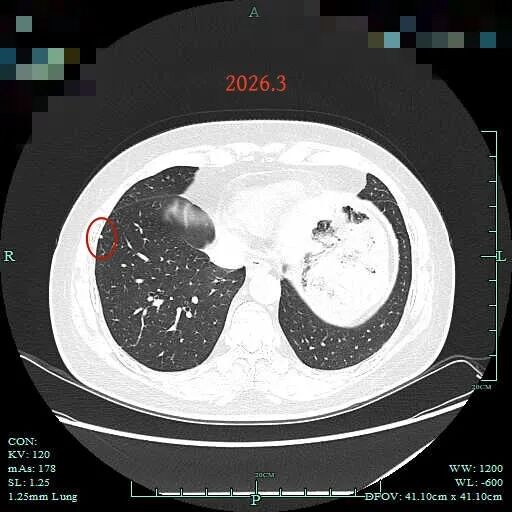
病灶16:右下叶胸膜下实性微小结节,考虑增殖灶可能性大。
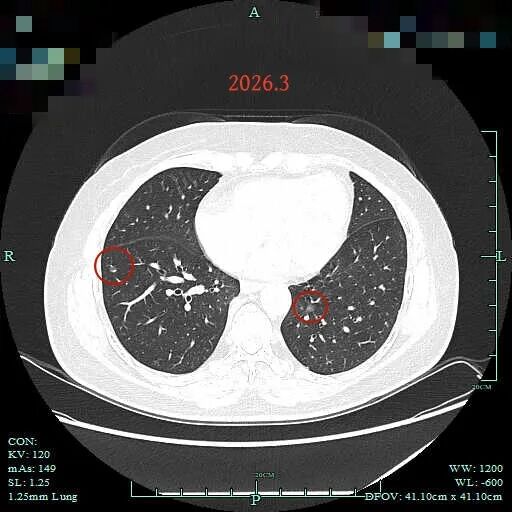
病灶17:右下叶淡磨玻璃结节,考虑肺泡上皮增生可能性大。
病灶18:左下叶靠脊柱附近淡磨玻璃结节,稍模糊,考虑肺泡上皮不典型增生可能性大。
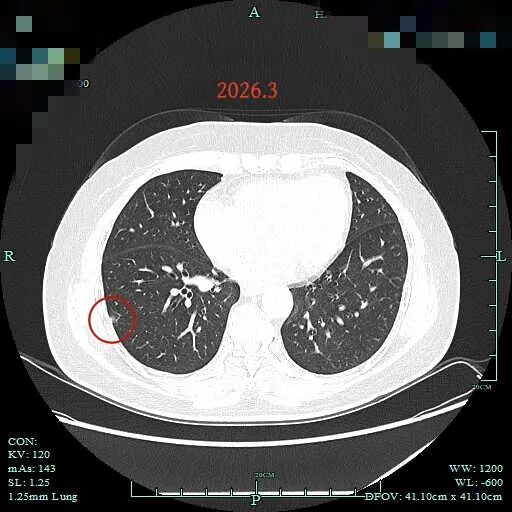
病灶19:即前文病灶D,考虑原位癌或不典型增生可能性大。
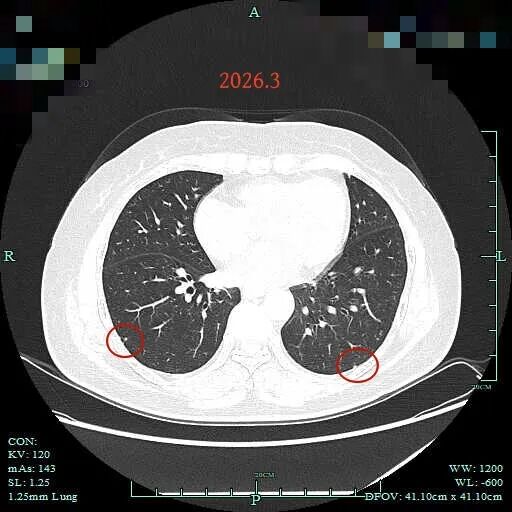
病灶20:右下叶胸膜下高密度微小结节,考虑增殖灶。
病灶21:左下叶贴胸膜边缘显糊微小实性结节,考虑增殖灶可能大。
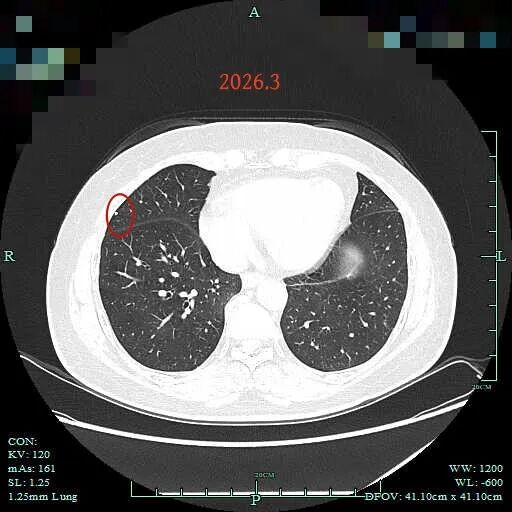
病灶22:右中叶胸膜下微小实性结节,考虑增殖灶可能性大些。
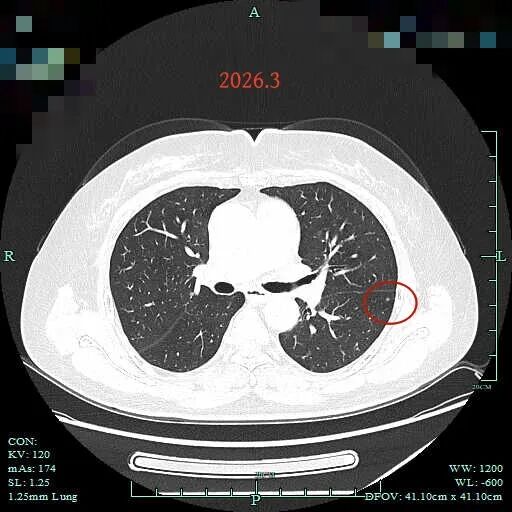
病灶23:左下叶微小结节,密度偏高,原位癌或增殖灶或纤维增生。
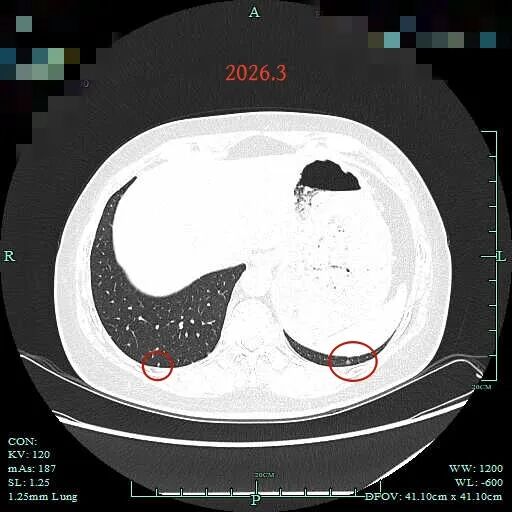
病灶24:右下叶胸膜下微小实性结节,考虑增殖灶;
病灶25:左下叶淡磨玻璃结节,考虑肺泡上皮增生可能性大。
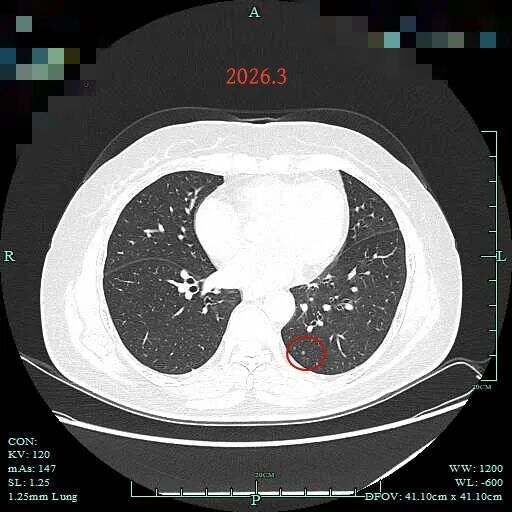
病灶26:左下叶磨玻璃密度微小结节,考虑不典型增生可能。
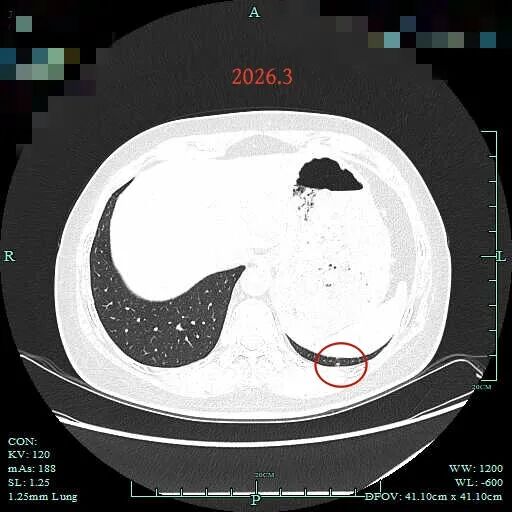
病灶27:左下叶肺底微小结节,考虑增殖灶或不典型增生。
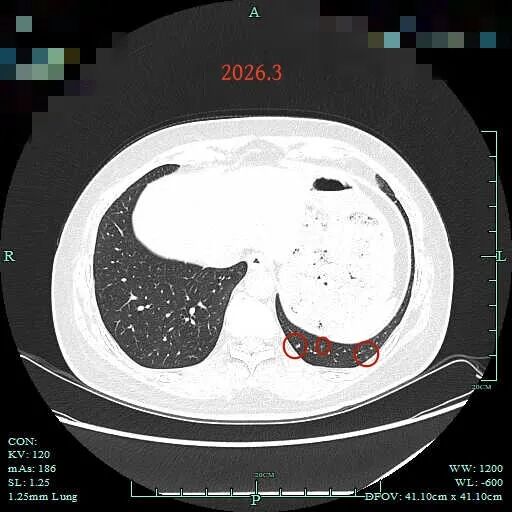
病灶28:左下叶密度偏高微小结节,考虑增殖灶可能性大;
病灶29-30:两处极微小磨玻璃结节,肺泡上皮增生可能。
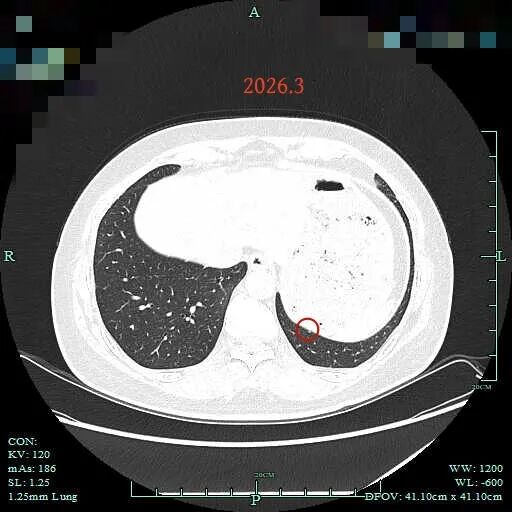
病灶31:左肺下叶靠着膈肌微小结节,太小,难以认定。
病灶32:左下叶两小血管之间淡磨玻璃结节,考虑肺泡间隔增宽。
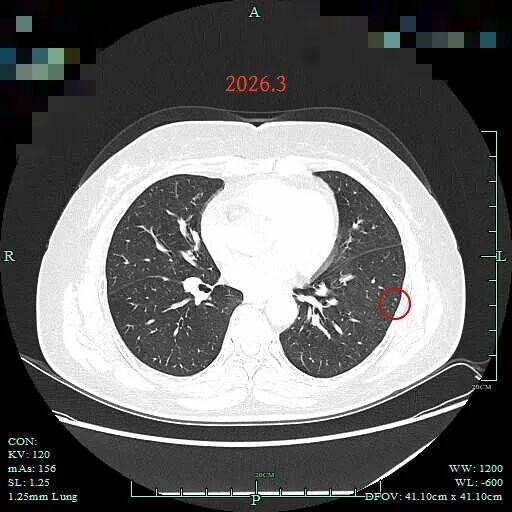
病灶33:左下叶微小结节,过小,大概是增殖灶。
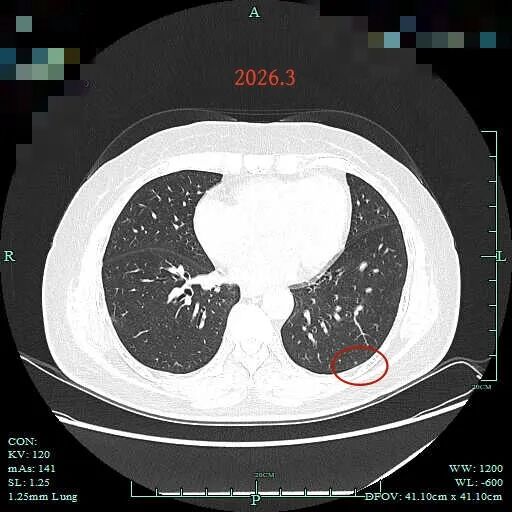
病灶34:左下叶微小结节,密度较高,肺泡上皮不典型增生或增殖灶。
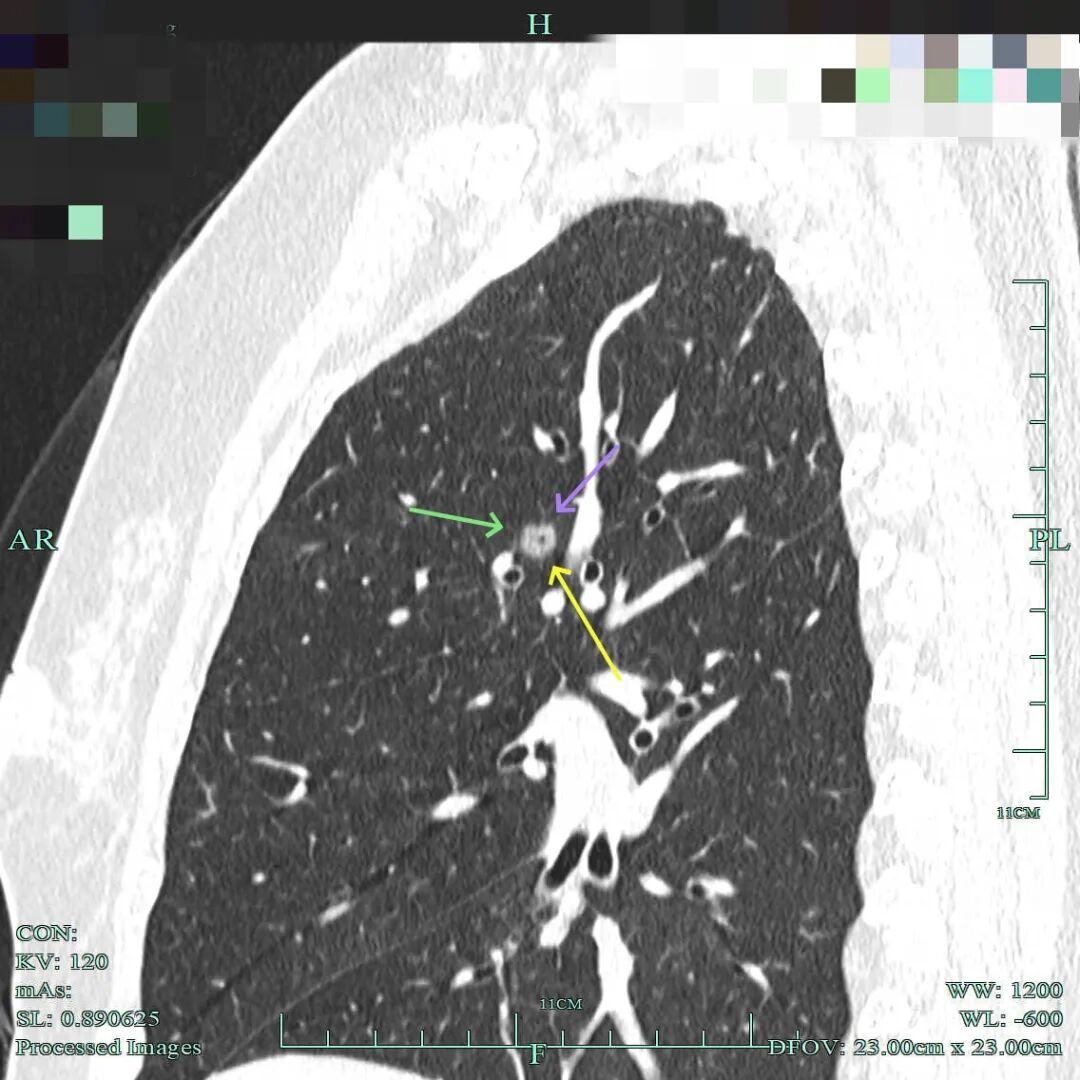
2、再看病灶A与病灶B靶重建细节影像:
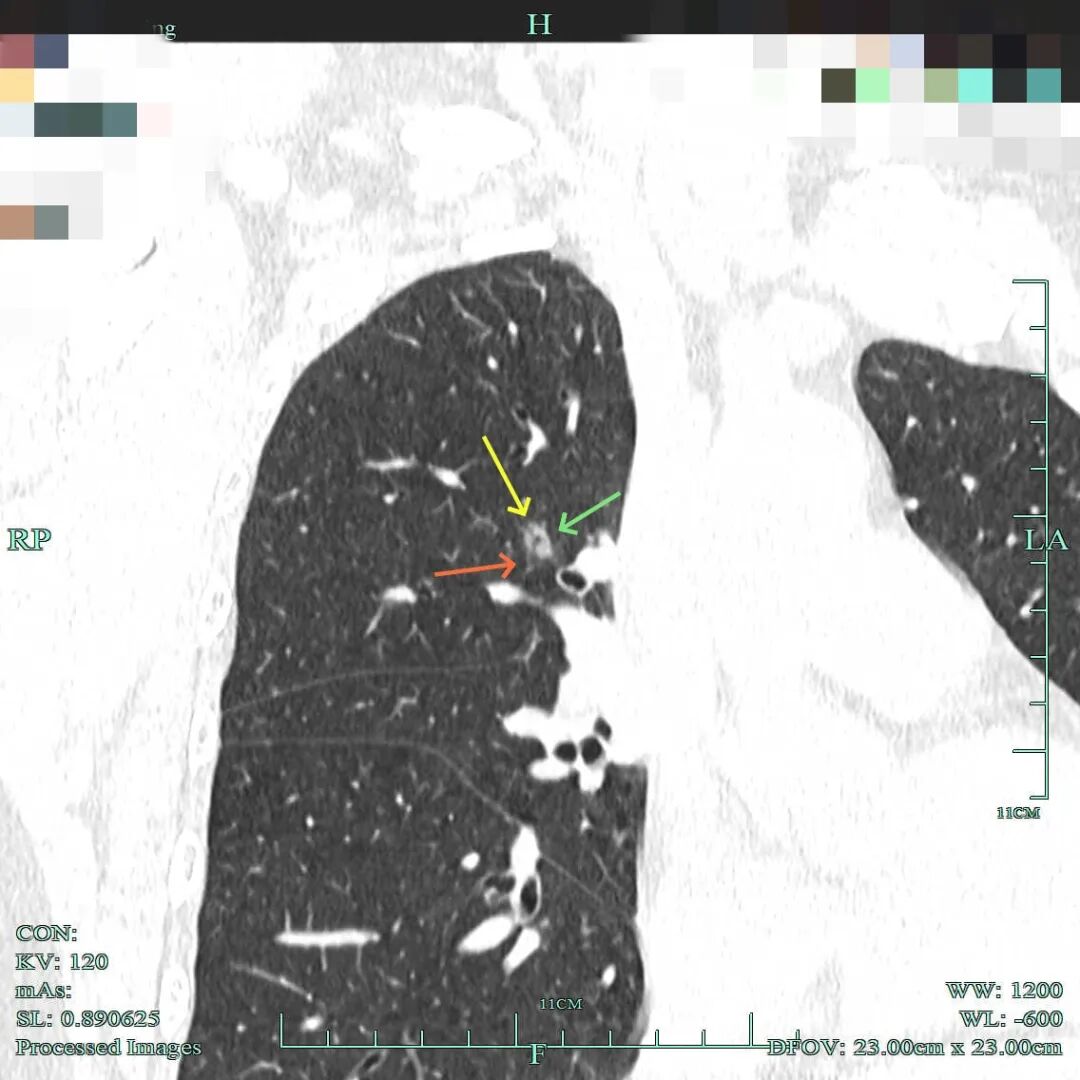
(1)先看病灶B的重建影像:
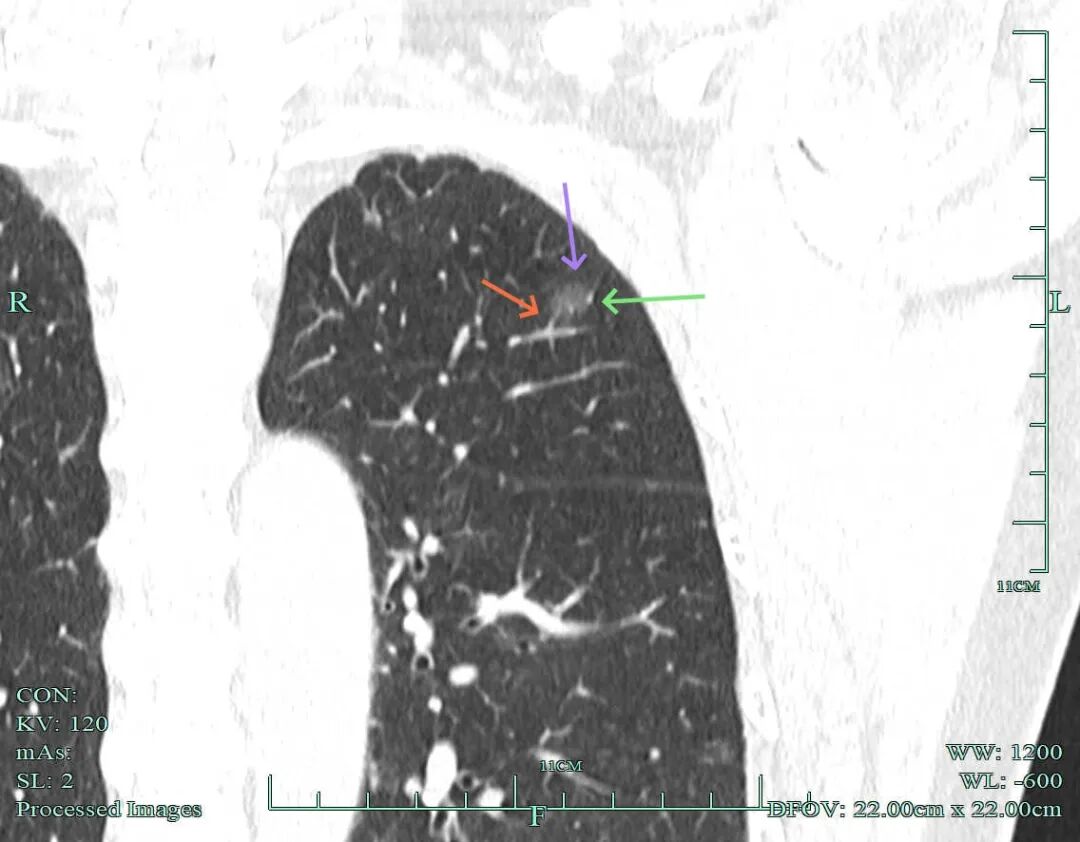
磨玻璃密度,表面毛糙,有小血管进入,有血管贴边,整体轮廓与瘤肺边界清楚。
密度纯但稍不均质,有细支气管通气征以及微小血管进入。
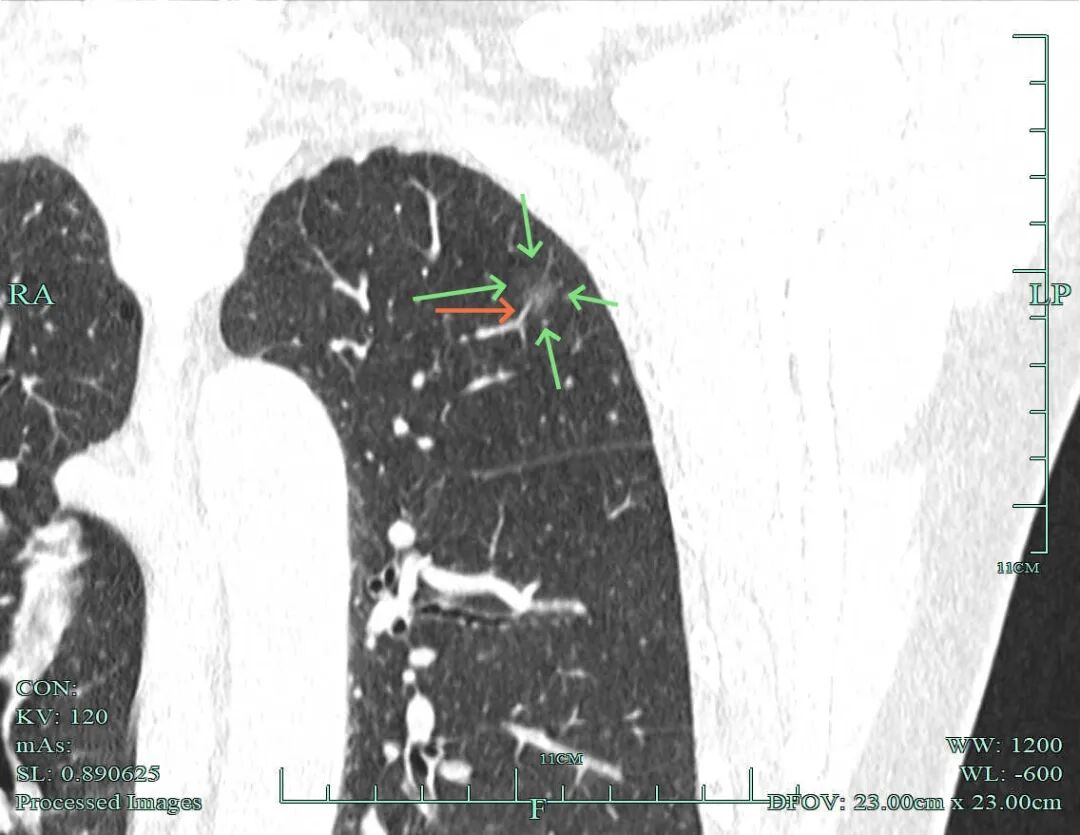
血管进入穿行,边缘毛糙,轮廓清楚。
血管贴边,也有血管进入穿行,灶内血管略增粗,轮廓与边界清。
血管贴边,表面不平,边缘略毛糙。
微血管进入,灶内点状稍高密度成分。
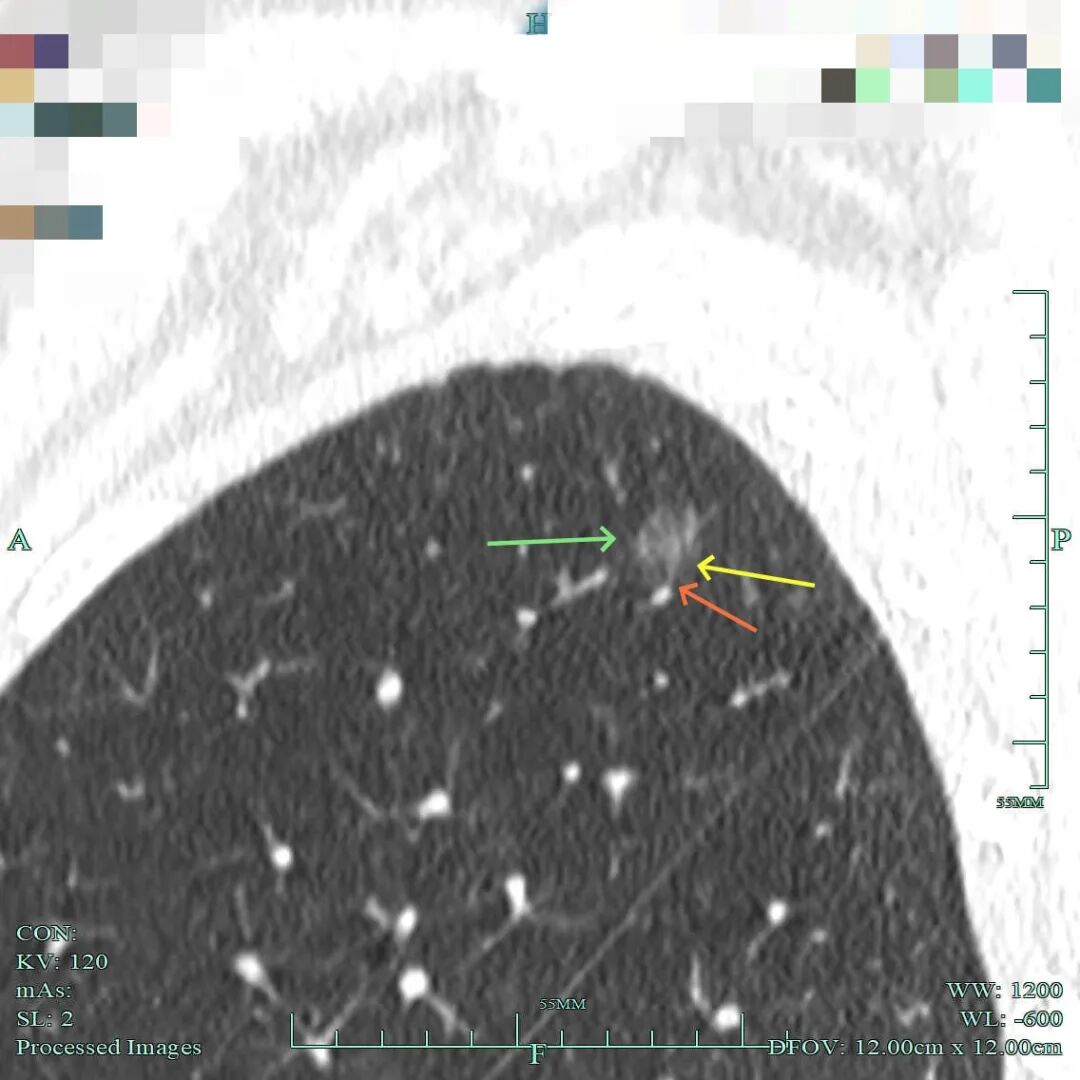
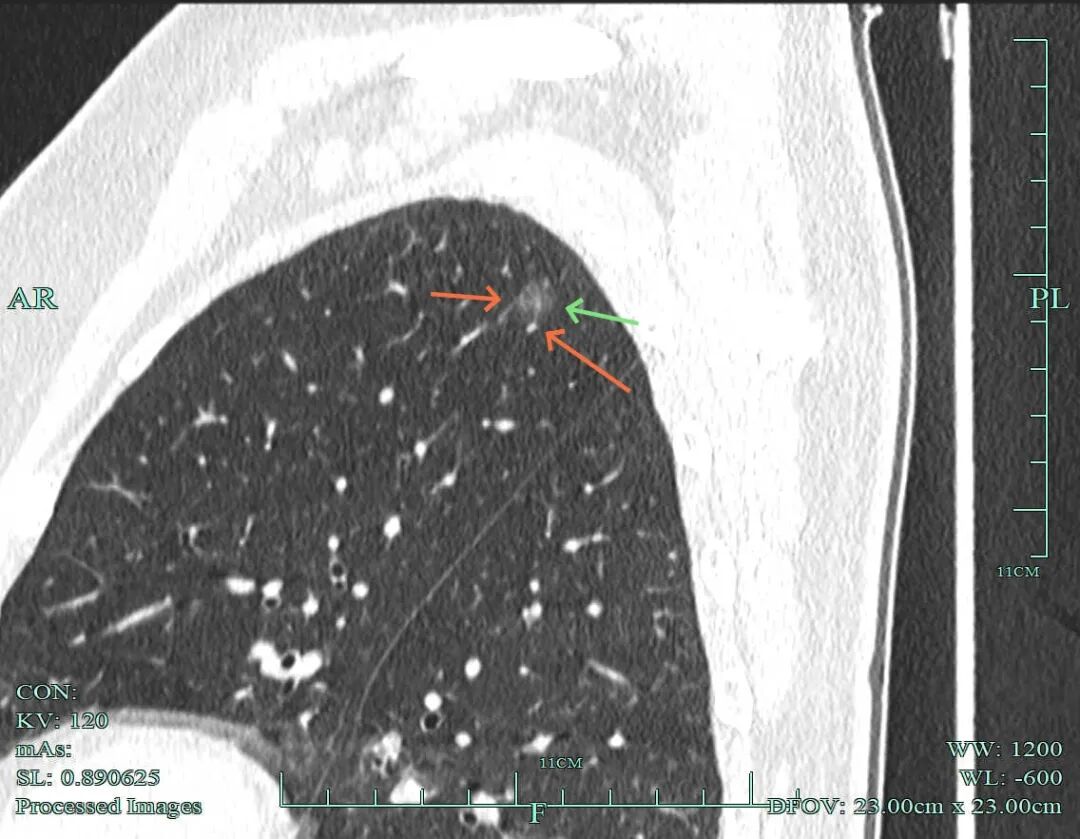
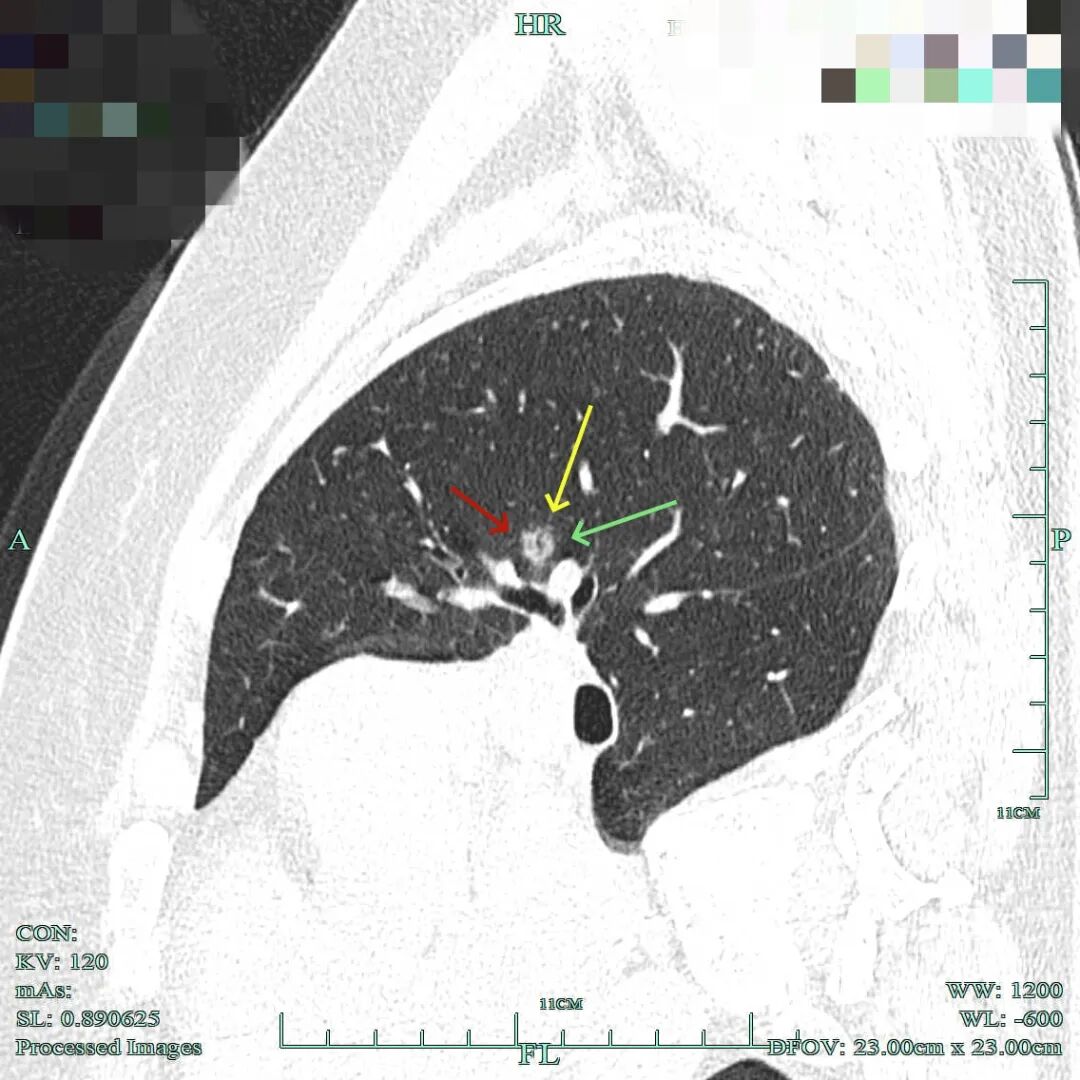
(2)再看病灶A的靶重建影像:
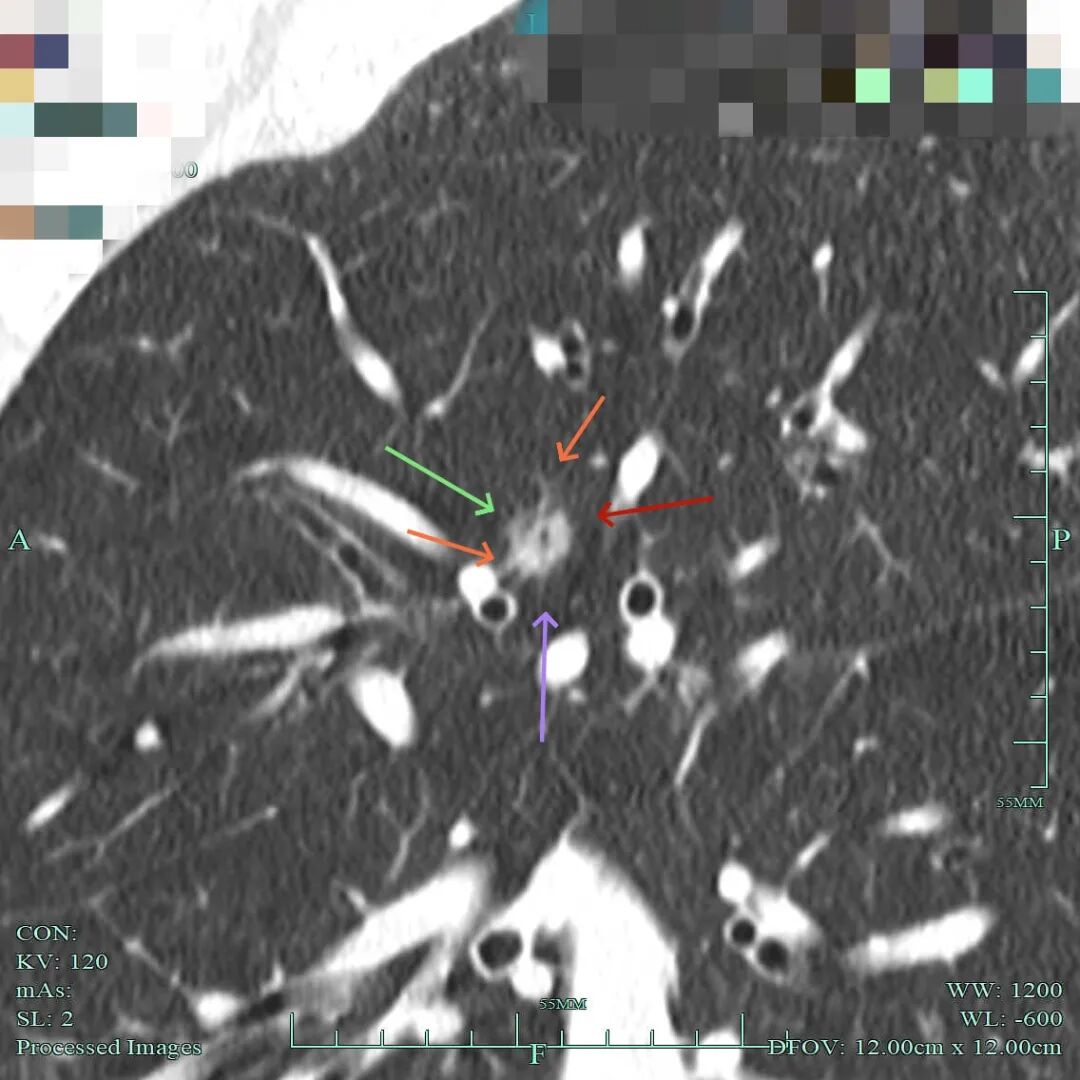
病灶显得大部实性,表面不平毛糙,灶内细支气管扩张,也有小棘突征,整体轮廓与瘤肺边界清楚。
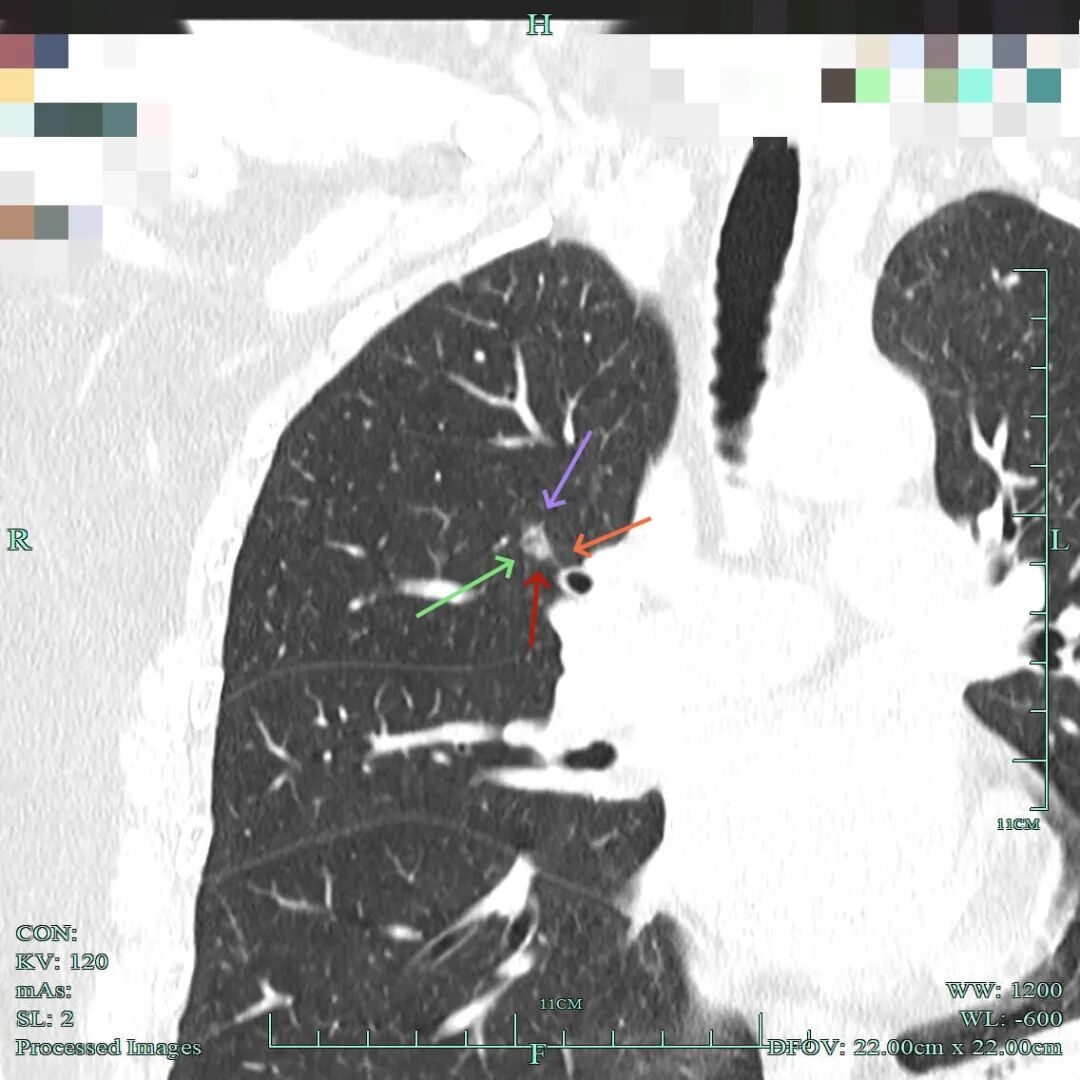
血管贴边走行,与血管之间缺乏显著间隙,灶内不均质。
灶内细支气管通气,表面不平,此视角似乎密度处于磨玻璃与实性之间。
不均质密度,灶内空泡或扩张的细支气管。
病灶不太致密,但不均质,轮廓与边界清。
上图又显得密度较高,细毛刺明显。
病灶显得紊乱,有灶内细支气管扭曲,整体轮廓与边界清楚。
(四)临床考虑与决策
1、病灶A的考虑与决策:
病灶A长达11年(2014年资料查不到影像)的影像随访资料显示其混合密度、持续存在,极缓慢稍进展。影像特征上是典型恶性的,但关键是要评估风险:还能不能再随访?在薄层平扫上特征不够清晰,但从2024年找我随访后有做靶重建后显示的细节信息来看,总体上密度是略有增加的。影像上的考虑至少是微浸润性腺癌,其实我更倾向于考虑浸润性腺癌腺泡为主伴部分腺泡型。但即使是考虑浸润性腺癌,由于位置不好,手术要切肺叶,是否必定已经真的要手术了,仍是困惑与纠结的。毕竟推迟肺叶切除,从而创伤延迟也是更符合患者利益的。但是否会等过关,如果压力完全在我身上,我也真的没法扛这压力,若以后再开,结果有淋巴结转移了,那我便是罪人了。纯磨必定可以随访,但不纯的真的不能肯定。当然基于这么长久的随访进展甚微,恶性程度应该不至于高,个头不长却先淋巴结或血行转移的概率总归是低的。所以我的意见是:可以考虑近期手术,也可考虑仍半年复查,但延误病情的风险要自己承担,我无法100%保证。
2、病灶B的考虑与决策:
病灶B位于左侧,与主病灶并非同侧,虽考虑也是肿瘤范畴,但密度纯,这么多年也无显著进展,实性成分仍未出现,风险明显低于病灶A。考虑不典型增生或原位癌可能性大,先随访就行。右侧可以考虑近期手术的另外一个考量是:右侧解决后可以关注病灶B的变化情况,并尽量拉长两侧手术的时间间隔,利于机体恢复与提高对手术的耐受性。
3、病灶C与D的考虑与决策:
病灶C虽不大,但密度倒是实性成分占比高,短短几年内较前显饱满,也是有一定风险的,考虑微浸润性腺癌可能性大,也不能除外浸润性腺癌;病灶D密度较淡,边缘稍糊,但持续存在,也有血管贴边,也要考虑肿瘤范畴的,风险较病灶A与病灶C低,但这两灶位置均离胸膜近,如果顺带切除肺功能损失不多,是值得考虑同期切除的。
(五)最后结果
同事经过慎重考虑,主要是随访也有较大的思想压力,遂决定接受右侧手术。由杭州市第一人民医院胸外科叶建明团队为其进行了单孔胸腔镜下右上叶切除加下叶楔形切除术,手术顺利,术后恢复非常好。
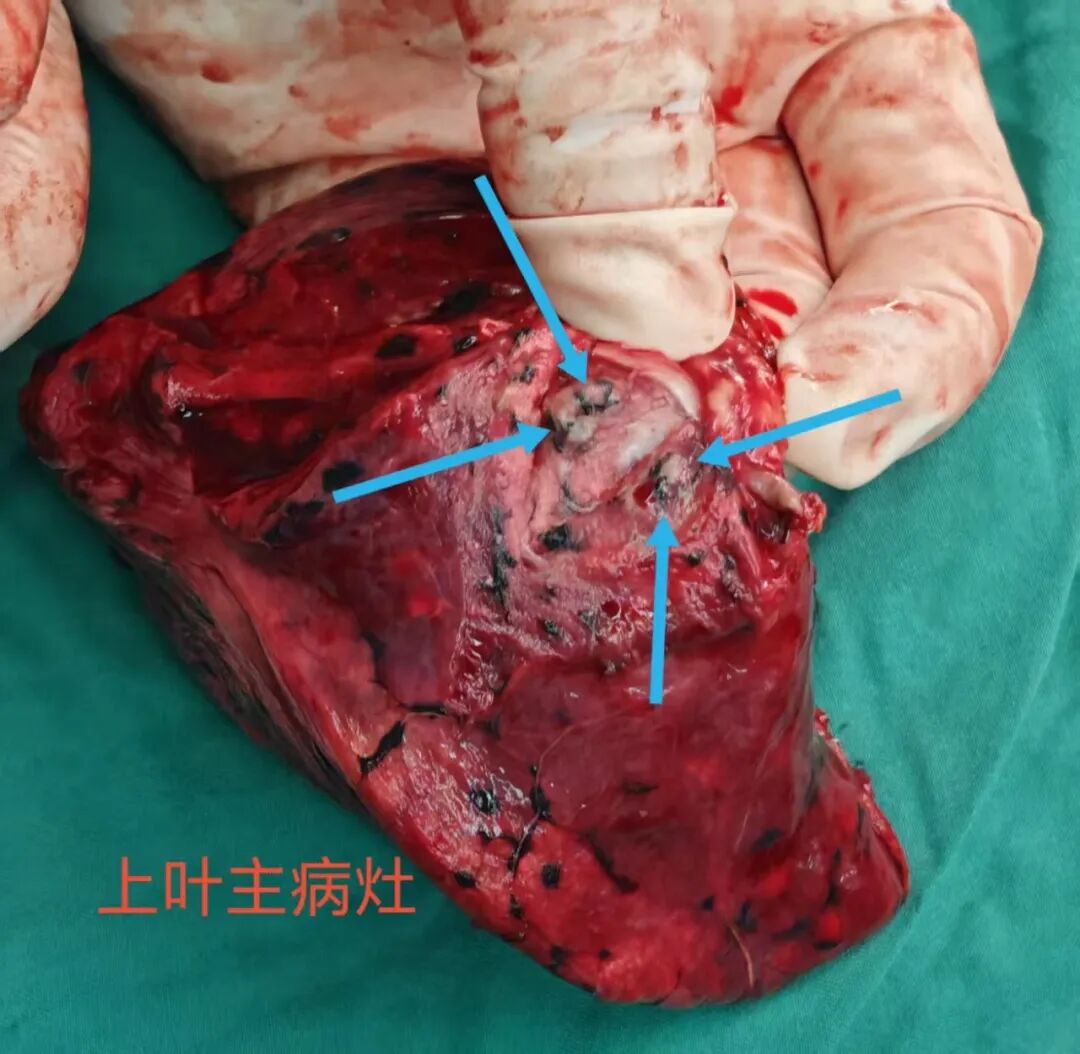
右上病灶A切面灰白,质硬,肉眼看也是恶性的,像浸润性癌。
病灶D切面略灰白,质稍硬。
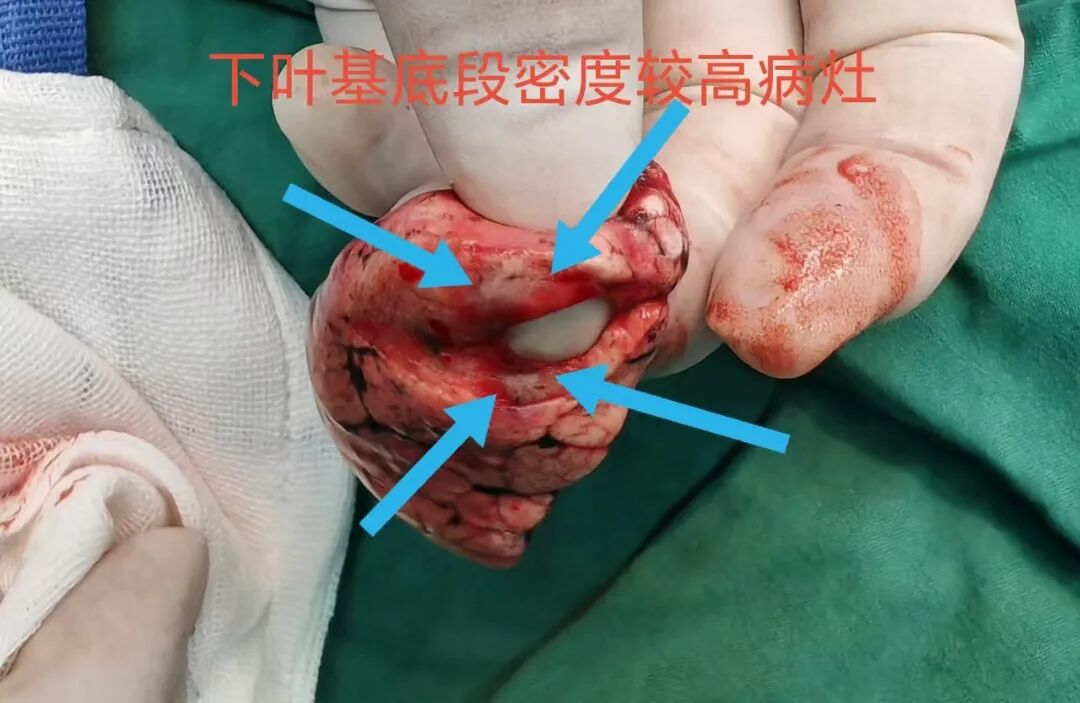
病灶C切面灰白,质硬,也是肉眼看就是恶性的。
切病灶C时标本内扪及另一结节,切面略灰白,也像肿瘤性病变。

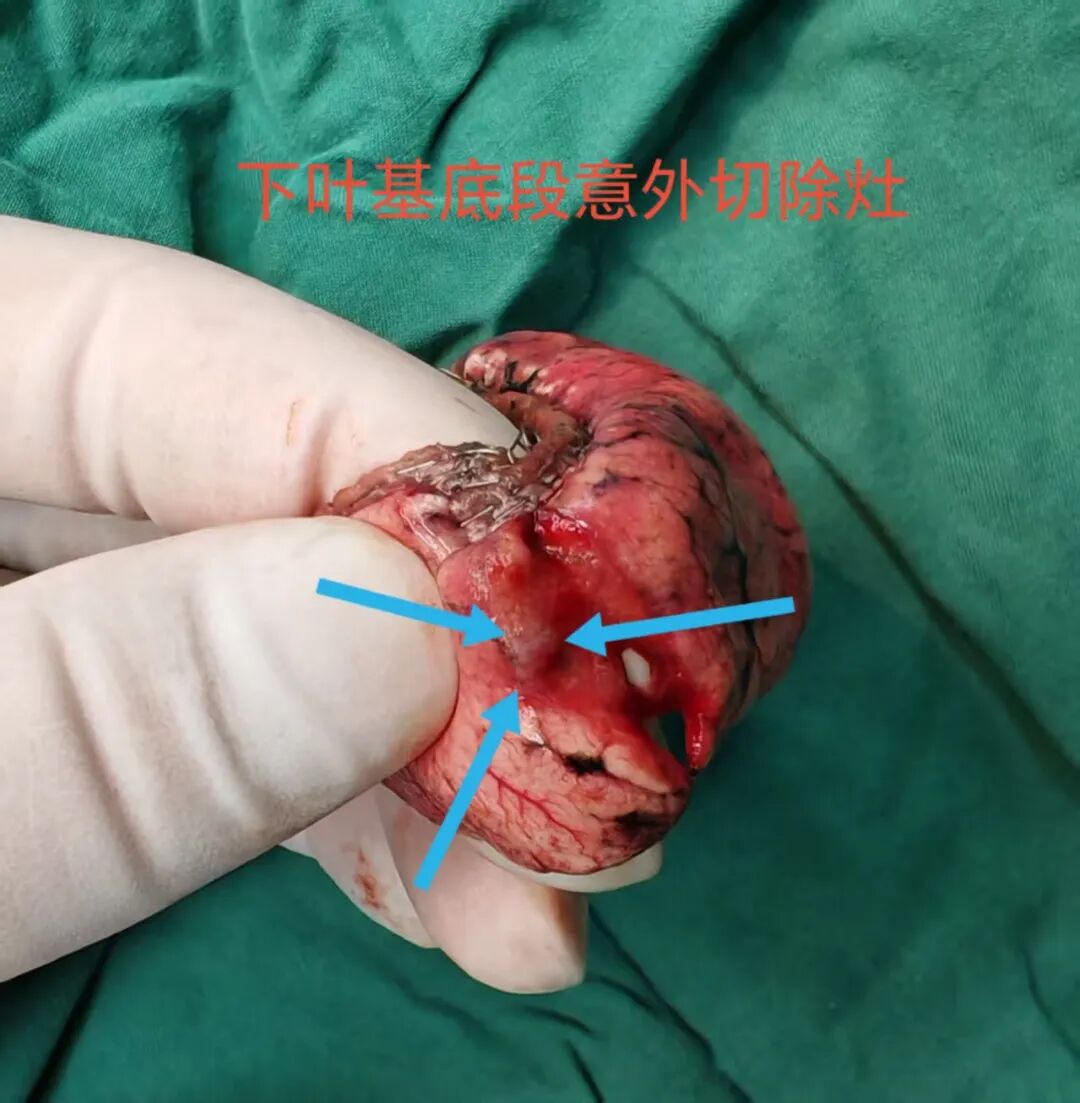
病理报告示:病灶D原位癌,病灶A与病灶C微浸润性腺癌。意外切除的结节病理科未报。淋巴结采样阴性。
感悟:
这个病例的病理报告出来后,我心里觉得有点后悔,既然仍是微浸润性腺癌,本来可以再随访的。当然病灶的靶重建上确实密度不纯,偏实性成分明显,边缘与灶内结构的表现老师指向有一定风险。如果病灶是楔形切除或较小的肺段切除,那就踏实与感觉划算多了。我实际上也一直强调随访对比有无进展以及进展的速度是反映肿瘤恶性程度与生物学行为的最重要因素,重要性高于单次影像的特征信息。长达11年的随访,进展甚微,确实道理上、逻辑上来说,半年复查应该不至于突然爆发性进展或转移的。可就如前面所说的,主要是我自己了不敢扛呀!密度不纯的病灶,真的不敢保证说没有危险。我觉得自己一直在努力总结与反思,并提出“真早期与伪早期”理论、推行肺结节手术“能楔不段、能段不切叶、必叶延迟”的决策思路,但临床上总仍会有不断出现与自己判定不一致的情况,也有许多原位的被我切了,不过,若是楔形切除,就算原位癌也不亏,但微浸润性腺癌切了肺叶,事后总觉得心里不够舒坦。从患者角度来讲,微浸润性腺癌阶段切除心理负担是小些的,真若切了是浸润性腺癌,特别是中分化或含高危亚型的话,还是有思想上的压力的。肺结节的诊断与治疗,我一直在努力,但仍一直有困惑。我想总结这些典型的、有特别价值与意义的病例,并分享给同道与结友,还是有借鉴作用的,能引导大家来思考、来总结、来反思,并努力推动肺结节诊疗现状的修正与改变。
努力没有终点!


