【衡道丨干货】2024版CSCO黑色素瘤指南更新
时间:2025-01-17 12:09:02 热度:37.1℃ 作者:网络
黑色素瘤在我国虽然是少见恶性肿瘤,但病死率高,发病率也在逐年增加。我国黑色素瘤与欧美白种人差异较大,两者在发病机制、生物学行为、组织学形态、治疗方法以及预后等方面差异较大。在亚洲人和其他有色人种中,原发于肢端的黑色素瘤约占50%,常见的原发部位多见于足底、足趾、手指末端及甲下等肢端部位,原发于黏膜,如直肠、肛门、外阴、眼、口鼻咽部位的黑色素瘤占20%~30%;而对于白种人来说,原发于皮肤的黑色素瘤约占90%,原发部位常见于背部、胸腹部和下肢皮肤;原发于肢端、黏膜的黑色素瘤分别只占5%、1%。
黑色素瘤病理诊断原则
获取组织技术
(一)Ⅰ级推荐:切除活检
送检标本处理:对于临床初步判断无远处转移的黑色素瘤患者,活检一般建议完整切除,不建议穿刺活检或局部切除,部分切取活检不利于组织学诊断和厚度测量,增加了误诊和错误分期风险。如病灶面积过大或已有远处转移需要确诊的,可行局部切取活检。标本需完整送检,手术外科医师做好标记切缘,10%甲醛溶液固定标本达6~48h。
病理学诊断
(一)Ⅰ级推荐:Breslow厚度,是否溃疡,有丝分裂率,Clark分级,切缘,有无微卫星灶,相关免疫组化检测
专家组建议病理报告中必须包括的内容为肿瘤厚度、是否伴有溃疡,这两个指标与T分期直接相关,也是判断预后最重要的特征。在第8版AJCC肿瘤分期中,对于T1期肿瘤进行了重新定义,T1a为肿瘤厚度<0.8mm,且不伴有溃疡;T1为肿瘤厚度0.8~1.0mm,无须考虑有无溃疡形成,或肿瘤厚度<0.8mm,伴溃疡。另外,为了精确性和可操作性,肿瘤厚度要求精确到小数点后1位即可。
有丝分裂率(mitotic rate,MR)是肿瘤增殖的指标,记为每平方毫米的有丝分裂细胞数。第8版AJCC分期指南继续沿用“热点”技术推算有丝分裂率,但不再影响肿瘤T分期。Barnhill等比较了MR与溃疡作为影响局限期黑色素瘤预后的重要性,对MR和溃疡、肿瘤厚度进行多因素分析,发现MR(<1/mm2、1~6/mm2、>6/mm2)是最重要的独立预后因素。另外,还有很多研究也证实了MR是皮肤黑色素瘤的重要预后因子。MR≥1/mm2的患者疾病特异生存期(DSS)较差是预后的独立不良因素。
切缘阳性的,需描述范围(如是原位还是浸润性);切缘阴性的,美国病理学家协会(CAP)指南要求以毫米为单位报告显微镜下测量的肿瘤与切缘的横向或纵向距离。
微卫星灶指直径大于0.05mm,距离原发灶至少0.3mm的真皮网状层、脂膜或脉管中的瘤巢,与区域淋巴结转移相关性高。
(二)Ⅱ级推荐:有无脉管浸润,是否垂直生长期(VGP),肿瘤浸润淋巴细胞(TIL),慢性日光晒伤小体,退行性变,分子检测
分子分型
(一)Ⅰ级推荐:BRAF、c-KIT和NRAS基因突变检测
(二)Ⅱ级推荐:NGS热点基因检测
建议所有患者治疗前都做基因检测,目前成熟的靶点是BRAF、c-KIT和NRAS,基因检测结果与预后、分子分型和晚期治疗有关。黑色素瘤依基因变异可分为4种基本类型:①肢端型;②黏膜型;③慢性日光损伤型(CSD);④非慢性日光损伤型(non-CSD,包括原发病灶不明型)。其中,日光损伤型主要包括头颈部和四肢黑色素瘤,日光暴露较多,高倍镜下可观察到慢性日光晒伤小体,国外资料显示28%的黑色素瘤患者发生KIT基因变异(突变或拷贝数增多),10%发生BRAF变异,5%发生NRAS变异;肢端型和黏膜型发生KIT基因变异较多,其次为BRAF突变;非慢性日光损伤型,如躯干黑色素瘤,大部分发生BRAF V600E突变(60%)或NRAS突变(20%)。我国502例原发黑色素瘤标本KIT基因检测结果显示总体突变率为10.8%,基因扩增率为7.4%;其中肢端型、黏膜型、慢性日光损伤型、非慢性日光损伤型和原发灶不明型分别为11.9%和7.3%,9.6%和10.2%,20.7%和3.4%,8.1%和3.2%及7.8%和5.9%。我国468例原发黑色素瘤标本BRAF突变率为25.9%,肢端和黏膜黑色素瘤的突变率分别为17.9%和12.5%,其中15号外显子的V600E是最常见的突变位点(87.3%)。多因素分析显示KIT基因和BRAF基因突变均是黑色素瘤的独立预后因素,危险系数分别为1.989(95%CI 1.263~3.131)和1.536(95%CI 1.110~2.124),P分别为0.003和0.01。
针对皮肤切缘和早期黑色素瘤,不推荐做冰冻病理。
黑色素瘤诊疗指南
病灶活检:
皮肤黑色素瘤的活检方式包括切除活检、切取活检和环钻活检,一般不采取削刮和穿刺活检。对于临床初步判断无远处转移的黑色素瘤患者,活检一般建议完整切除活检,切缘0.3~0.5cm,切口应沿皮纹走行方向(如肢体一般选择沿长轴的切口),不建议穿刺活检或局部切除。部分切取活检不利于组织学诊断和厚度测量,增加了误诊和错误分期风险。切取活检和环钻活检一般仅用于大范围病变或特殊部位的诊断性活检,比如在颜面部、手掌、足底、耳、手指、足趾或甲下等部位的病灶,或巨大的病灶,完整切除活检无法实现时,可考虑进行切取活检或者环钻活检。
病理学诊断:
1.黑色素瘤病理学诊断标准
组织病理学是黑色素瘤确诊的最主要手段,免疫组织化学染色是鉴别黑色素瘤的主要辅助手段。无论黑色素瘤体表病灶或者转移灶活检或手术切除组织标本,均需经病理组织学诊断。病理诊断须与临床证据相结合,全面了解患者的病史和影像学检查等信息。
2.黑色素瘤病理诊断指南
黑色素瘤病理诊断指南由标本处理、标本取材、病理检查和病理报告等部分组成。
(1)标本处理要点:
①手术医生应提供送检组织的病灶特点(溃疡/结节/色斑),对手术切缘和重要病变可用染料染色或缝线加以标记;②体积较大的标本必须间隔3mm左右切开固定;③10%中性缓冲福尔马林(甲醛含量4%)固定6~48小时。
(2)标本取材要点:
用颜料涂抹切缘。垂直皮面以2~63mm间隔平行切开标本,测量肿瘤厚度和浸润深度。根据临床要求、标本类型和大小以及病变与切缘的距离选择取材方式,病变最厚处、浸润最深处、溃疡处必须取材。主瘤体和卫星灶之间的皮肤必须取材,用以明确两者关系。肿瘤小于2cm者全部取材,3cm以上者按1块/5mm取材。切缘取材有两种方法,分别为垂直切缘放射状取材和平行切缘离断取材,后者无法判断阴性切缘与肿瘤的距离,建议尽量采用垂直切缘放射状取材法,有助于组织学判断阴性切缘与肿瘤的距离(图1)。一个包埋盒内只能放置1块皮肤组织。包埋时应保证切面显示肿瘤发生部位皮肤、黏膜等的结构层次,以保证组织学进行T分期。
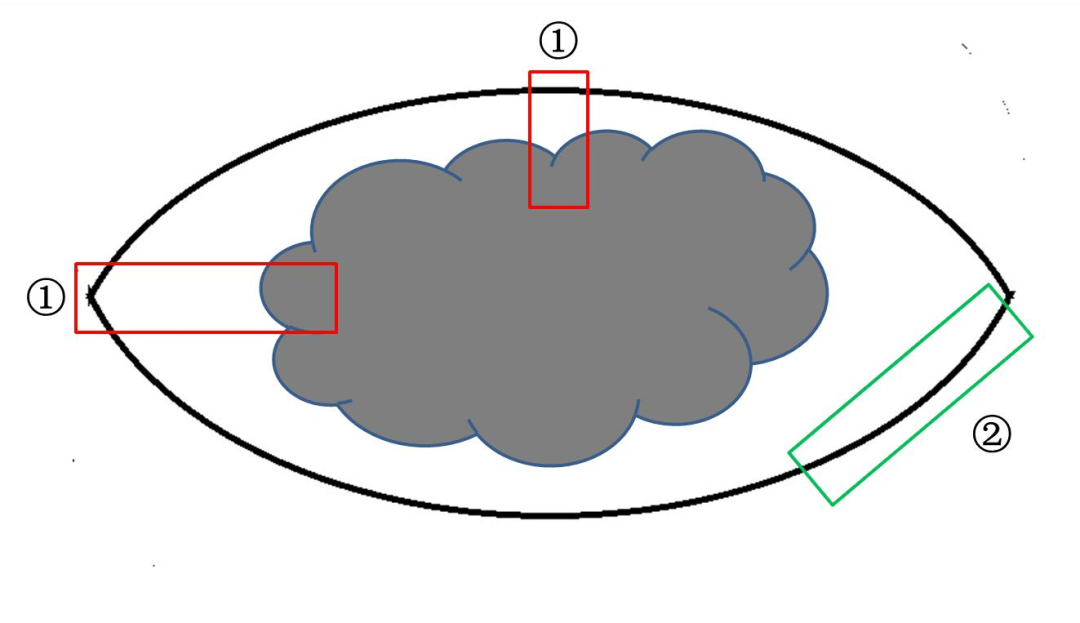
图1.皮肤黑色素瘤切缘取材方法:①垂直切缘放射状取材;②平行切缘离断取材
(3)病理描述要点:
①大体标本描述:
根据临床提供的解剖位放置标本,观察并描述肿瘤的大小、形状和色泽。皮肤肿瘤必须描述表面有无溃疡,周围有无卫星转移灶,卫星转移灶的数量、大小及其与主瘤结节间距。
②显微镜下描述:
黑色素瘤的诊断参照WHO2010版,重点描述以下内容:黑色素瘤的来源:皮肤还是黏膜;黑色素瘤的组织学类型:最常见的4种组织学类型为表浅播散型、恶性雀斑型、肢端雀斑型和结节型;少见组织学类型包含促结缔组织增生性黑色素瘤、起源于蓝痣的黑色素瘤、起源于巨大先天性痣的黑色素瘤、儿童黑色素瘤、痣样黑色素瘤;黑色素瘤的浸润深度:定量用Breslow厚度,用毫米作为单位,定性用Clark水平分级,描述所浸润到的皮肤层级;其他预后指标:包括溃疡、脉管侵犯、微卫星灶、有丝分裂率等。
Breslow厚度:
指皮肤黑色素瘤的肿瘤厚度,是T分期的基本指标。非溃疡性病变指表皮颗粒层至肿瘤浸润最深处的垂直距离;溃疡性病变指溃疡基底部至肿瘤浸润最深处的垂直距离。Clark水平分级:指皮肤黑色素瘤的浸润深度,分为5级。1级表示肿瘤局限于表皮层(原位黑色素瘤);2级表示肿瘤浸润真皮乳头层但尚未充满真皮乳头层;3级表示肿瘤细胞充满真皮乳头层到达乳头层和网状层交界处;4级表示肿瘤浸润真皮网状层;5级表示肿瘤浸润皮下组织。
③免疫组化检查:
黑色素瘤的肿瘤细胞形态多样,尤其是无色素性病变,常需要与癌、肉瘤和淋巴瘤等多种肿瘤进行鉴别。常用的黑色素细胞特征性标志物包括S-100、Sox-10、Melan-A、HMB45、Tyrosinase、MITF等。其中S-100敏感度最高,是黑色素瘤的过筛指标;但其特异度较差,一般不能用作黑色素瘤的确定指标。Melan-A、HMB45和Tyrosinase等特异度较高,但肿瘤性黑色素细胞可以出现表达异常,敏感度不一,因此建议在需要进行鉴别诊断时需同时选用2~3个上述标记物,再加上S-100,以提高黑色素瘤的检出率。
④特殊类型黑色素瘤:
黏膜型黑色素瘤:一般为浸润性病变,可以伴有黏膜上皮内佩吉特样播散。肿瘤细胞可呈上皮样、梭形、浆细胞样、气球样等,伴或不伴色素,常需借助黑色素细胞特征性标记物经过免疫组化染色辅助诊断;眼色素膜黑色素瘤:根据细胞形态分为梭形细胞型、上皮样细胞型和混合型。细胞类型是葡萄膜黑色素瘤转移风险的独立预测因素,梭形细胞型预后最好,上皮样细胞型预后最差。
3.黑色素瘤病理诊断报告
有条件的医院,皮肤黑色素瘤原发灶的常规病理组织学报告内容建议可包括:肿瘤部位、标本类型、肿瘤大小或范围、组织学类型、Breslow厚度、有无溃疡、浸润深度(Clark水平分级)、分裂活性、切缘状况(包括各切缘与肿瘤的距离以及切缘病变的组织学类型)、有无微卫星转移灶或卫星转移灶、有无脉管内瘤栓、有无神经侵犯等。前哨淋巴结和区域淋巴结需报告检见淋巴结的总数、转移淋巴结个数以及有无淋巴结被膜外受累。靶向治疗相关分子检测推荐至少包括BRAF、CKIT和NRAS等驱动基因。不推荐冷冻切片技术进行术中病理诊断。对于诊断困难的病例,建议提请多家医院会诊。
参考文献及书籍:
1.中国临床肿瘤学会指南工作委员会. 中国临床肿瘤学会(CSCO)黑色素瘤诊疗指南 2024[M]. 北京 :人民卫生出版社, 2024.
2.《黑色素瘤诊疗指南》


