腰痛:椎体终板炎的解剖、分型及MRI表现
时间:2024-12-09 06:02:50 热度:37.1℃ 作者:网络
在生活中,腰痛似乎已成为许多人时常面临的困扰。无论是久坐办公室的上班族,还是辛勤劳作的体力劳动者,都可能在某个不经意的时刻被腰痛所侵袭。
腰痛的常见原因之一是椎间盘退变。随着年龄的增长以及物质代谢出现问题,椎间盘极易发生退化。
椎间盘、终板和椎骨骨髓通常作为一个整体发生退化,然而在诊断腰椎退行性改变时,椎板的病变常常被忽略。
一、椎体终板的解剖
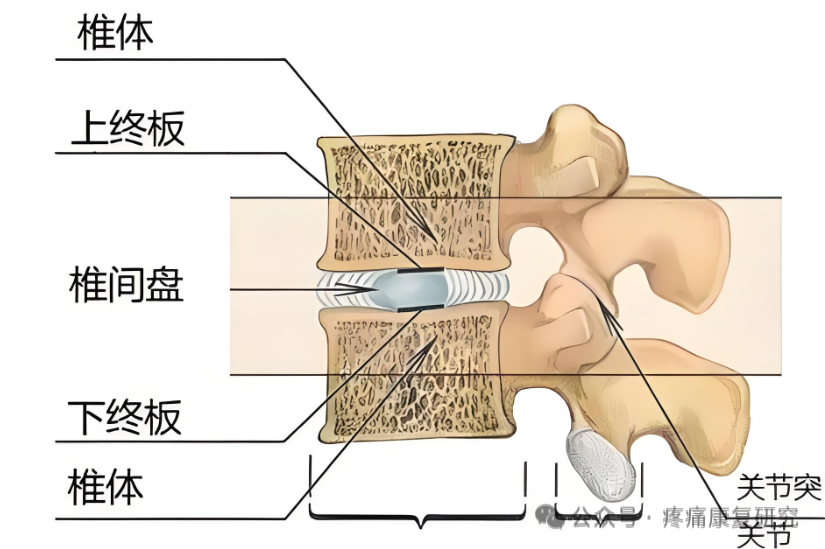
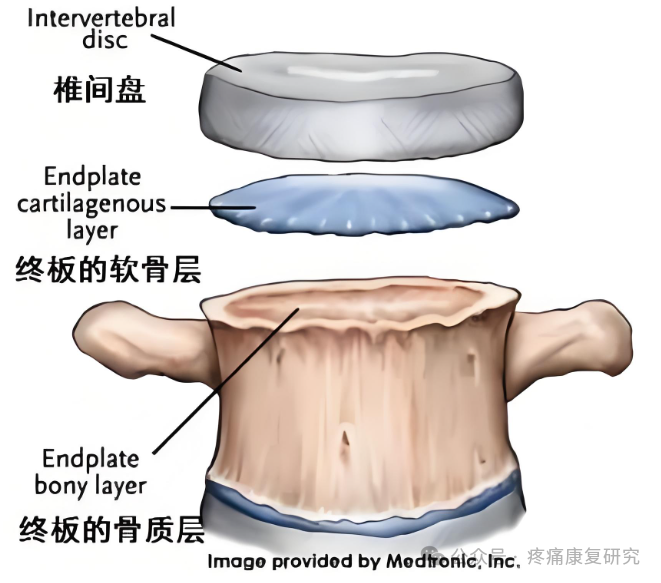
椎体终板是椎体在生长发育过程中,椎体上下面的骨骺板骨化停止后形成骨板,呈轻度凹陷,即为骨性终板。
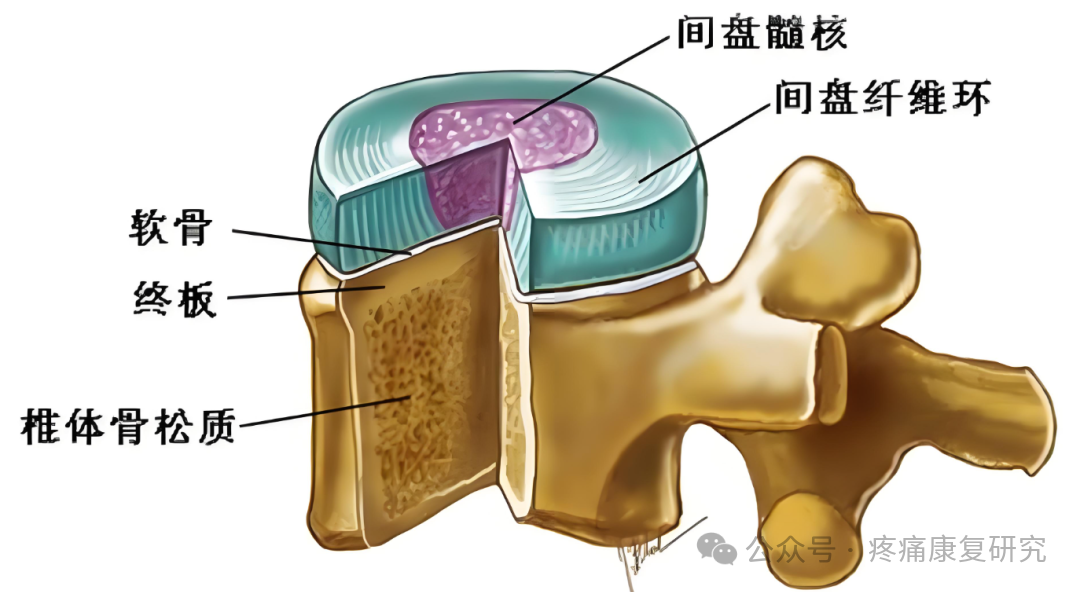
椎体终板的中央仍为一薄层透明软骨覆盖,并终生存在,即为软骨终板,上下软骨终板与髓核和纤维环连接共同构成椎间盘。
椎体终板构成了椎间盘的上下边界,位于椎体中心的松质骨和椎间盘之间。
椎体终板的主要作用:
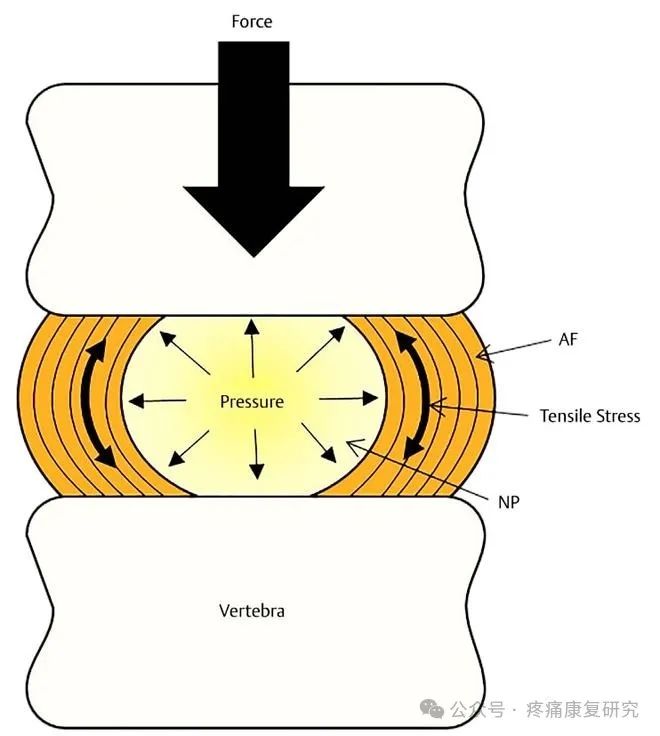
力学传导:椎体终板在脊柱中起到关键的力学传导作用,将椎间盘的压力均匀分散到椎骨,并缓冲脊柱运动时的力量。
-
营养交换:作为通道,椎体终板实现椎间盘与椎骨之间的营养物质交换,维持椎间盘的正常功能。
二、椎体终板炎的发生机制
1.椎间盘退变后,终板承受的轴向载荷及应力增加,造成局部骨髓的微环境改变,进而使骨髓在组织学上发生变化。
2.反复的力学负荷会导致终板及终板下骨出现显微骨折。
3.椎间盘重复性创伤会使髓核内部产生炎性物质,并通过终板扩散,从而导致局部炎症。
4.低毒力感染等因素也可能影响椎体终板。
椎间盘发生退变后,终板的保护作用减弱或丧失,邻近椎体出现松质骨水肿、椎体纤维化及钙化、椎体脂肪浸润等情况。
三、椎体终板炎的分型
根据终板相邻椎体骨髓的MRI信号特征的改变,可将椎体终板炎的发展变化分为三型:
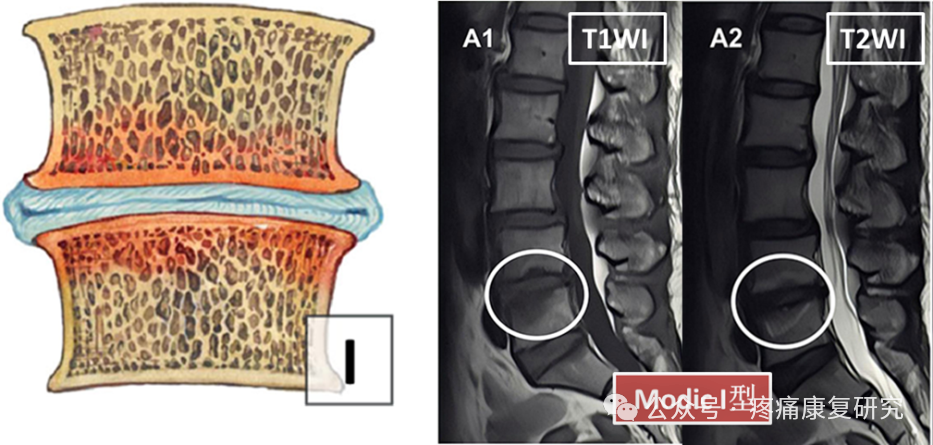
Modic I 型
病理学分析:松质骨充血水肿期,终板破裂,软骨下肉芽组织生长,有显微骨折现象。
影像学表现:在 MRI 的 T2 加权像上表现为终板及终板下区域的高信号,T1 加权像上则为低信号。这种信号变化反映了骨髓水肿的情况,提示该区域存在炎症活动。
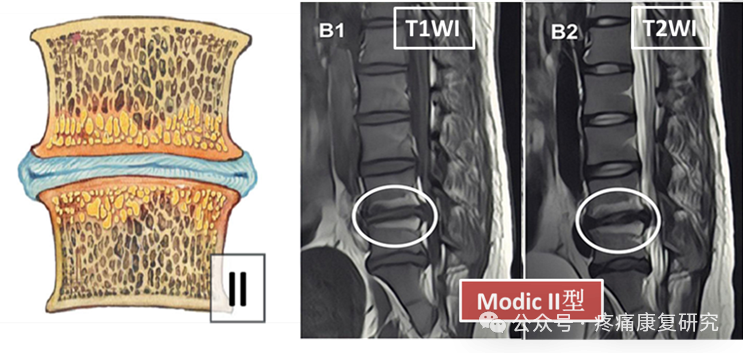
Modic Ⅱ 型
病理学分析:脂肪浸润骨髓,黄骨髓成分增多,终板区破裂处炎性反应。
影像学表现:在 T1 加权像上表现为高信号,T2 加权像上为等信号或者稍高信号。这种信号改变是由于脂肪组织在 MRI 成像中的特征所导致的。
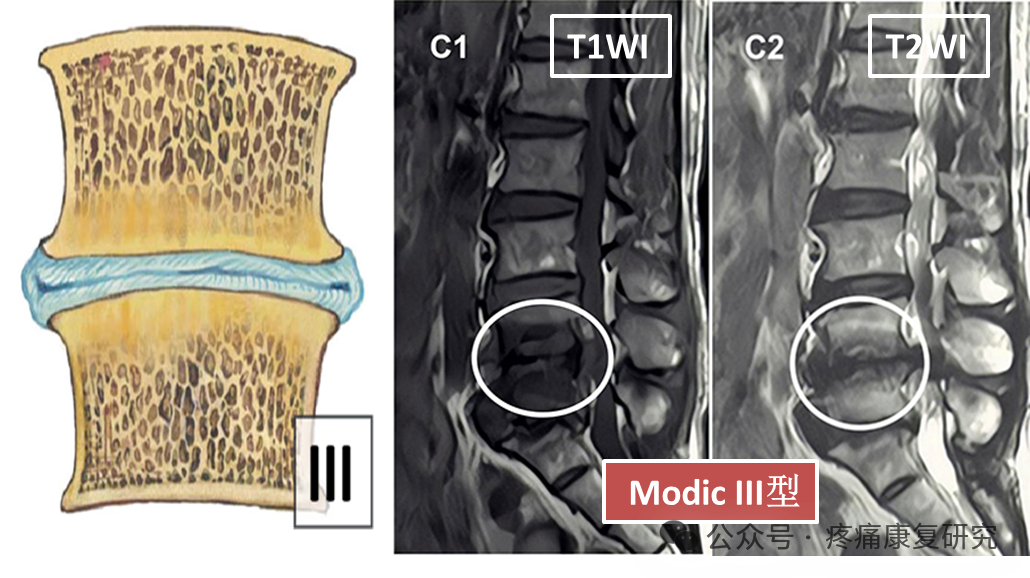
Modic Ⅲ型
病理学分析:终板和相邻椎体松质骨部分塌陷,广泛骨硬化。
影像学表现:在 T1 和 T2 加权像上都表现为低信号,这是因为硬化的骨质和纤维组织在 MRI 成像中信号较低。
临床上,Modic 改变以 Ⅱ 型最多见,Ⅲ 型少见。
按 Pfirrmann 标准分级:
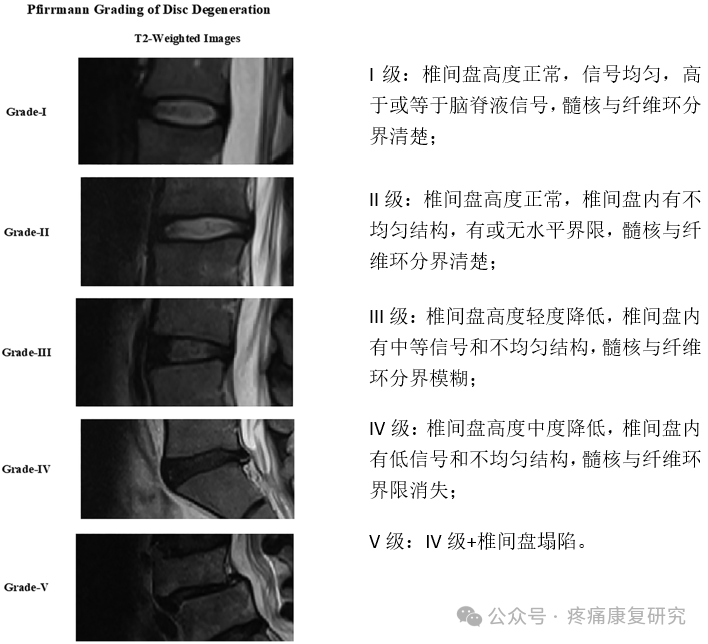
Pfirrmann 从 I 级到 V 级的分级显示 T2 加权图像上的椎间盘退变。
I级显示正常的椎间盘,而随着分级的增加显示椎间盘退变的严重程度。
四、Modic 改变的诊断与腰痛
依据病史和 MRI 特征,Modic 改变很容易确认,但部分病例(如伴发热或急性剧烈腰痛)需排除椎间感染。
此外值得注意的是,Modic 改变仅是影像学表现,就好比椎间盘退变,其是否具有临床意义,需要结合患者的具体症状和体征。
目前,Modic 改变相关研究多集中于腰椎。越来越多的证据提示 Modic 改变与椎间盘退变和腰痛密切相关,是严重腰痛发作的独立危险因素,且 Modic 改变大小与腰痛程度呈正相关。
一项 Meta 分析发现,在腰痛患者中,Modic 改变的中位发生率为 43%,而在无症状者却仅有 6%。
2019 年,Dudli 等综述发现 Modic 改变是症状性终板退变的影像标志物,其作为疼痛的来源经常被低估。
其实,椎体及终板的神经支配主要来自于窦椎神经的分支椎基神经,而椎基神经中 P 物质和 PGP 9.5 呈阳性反应,提示椎基神经可传递疼痛。生理情况下,终板的神经密度类似于外层纤维环。
然而,病变终板的神经密度明显高于无病变终板和病变的纤维环。
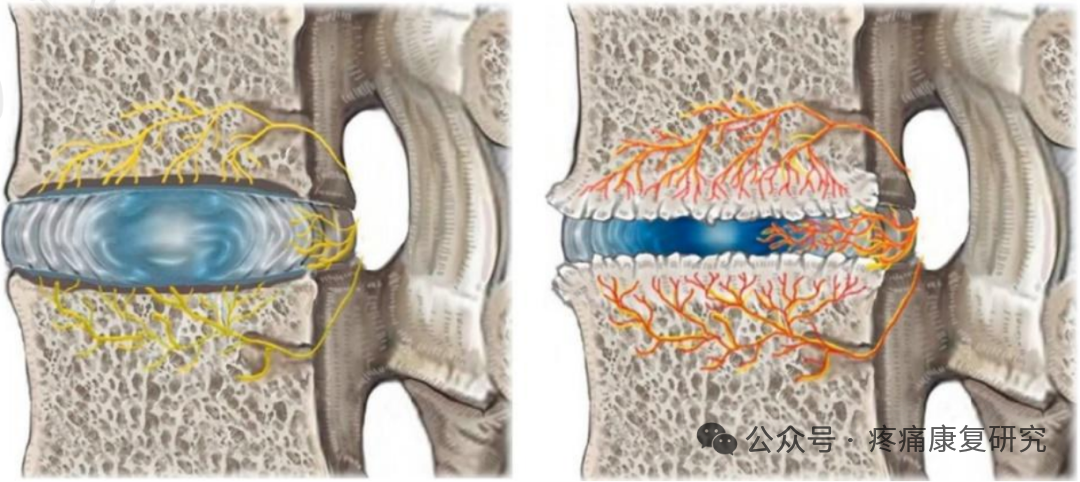
左图为正常的纤维环和终板神经支配情况,右图为病变的纤维环和终板,可见神经末梢向深层长入。
理论上讲,任何接受神经支配的腰椎及其相邻的软组织结构都可能是腰痛的起源部位。因此,Modic 改变有引起腰痛的解剖学基础。
临床上,多数学者赞同 Ⅰ 型或 Ⅱ 型 Modic 改变的组织学特点决定它可引起腰痛,尤其是 Ⅰ 型 Modic 改变。但临床上,这种腰痛很难与椎间盘退变诱发的腰痛相鉴别。
有些学者尝试采用腰椎间盘造影来明确 Modic 改变与腰痛的具体关系,但尚存争议。
五、治疗
椎体终板炎的治疗主要包括卧床休息、理疗、镇痛和广谱抗生素的应用。
理想情况下椎间盘疾病的管理阶梯:
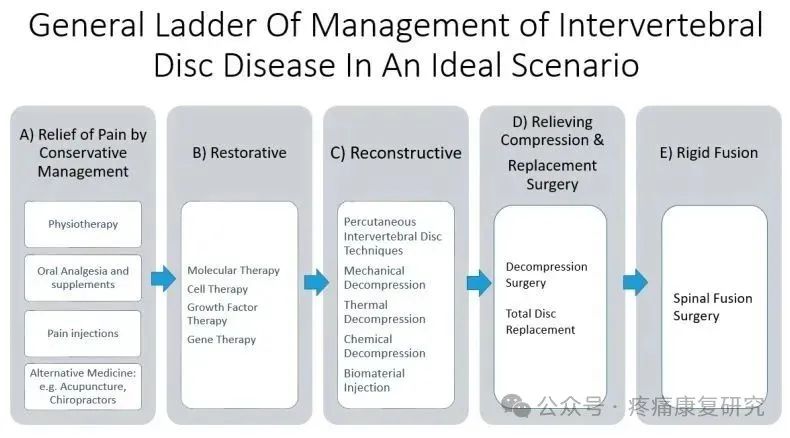
1.保守治疗缓解疼痛包括物理治疗、口服镇痛和营养补充剂,辅以或不进行止痛注射。
2.修复疗法涉及分子疗法,如基因、生长因子和细胞疗法,旨在恢复椎间盘的合成代谢功能并降低分解代谢功能,以修复椎间盘损伤。
3.重建治疗包括通过减压(如机械、热和化学减压)和生物材料注射(如聚乙烯醇冷冻凝胶)重塑椎间盘,使生物力学特性类似于椎间盘。
4.缓解手术,例如减压手术,可缓解相关的黄韧带病理性增厚或退行性椎间盘疾病导致的椎间盘膨出对神经元的压迫。
置换手术,例如全椎间盘置换术,移除受影响的患病椎间盘节段并用人工椎间盘替换,从而保持腰椎节段的运动。
5.刚性融合手术是最具侵入性和确定性的治疗,其中牺牲了脊柱节段的运动,移除了椎间盘并用骨移植物代替,以促进腰椎节段的融合。
值得注意的是,许多修复和重建疗法都处于实验和临床试验阶段;除非收集到更多证据,否则不建议在一般人群中广泛使用。
因此,只有在所有治疗方案都可用的“理想”情况下,我们才能充分利用这一管理阶梯。


