CGP 指南·共识 | 认知障碍患者居家康复管理的中国专家共识(2026版)
时间:2026-05-05 17:41:49 热度:37.1℃ 作者:网络
认知障碍是我国老龄化社会面临的重大健康挑战,对患者生活质量及照护负担产生深远影响。目前,国内在认知障碍居家康复方面仍存在干预措施碎片化、家庭支持体系不健全等问题。为构建适合我国国情的认知障碍居家康复服务框架,中国康复医学会社区康复工作委员会组织多学科专家团队,在系统分析国内外证据的基础上,制定《认知障碍患者居家康复管理的中国专家共识(2026版)》。
本共识通过检索国内外相关指南与高质量研究,依据循证医学原则形成推荐意见,重点围绕认知障碍的早期筛查、非药物干预策略、家庭环境适配、照护者支持与培训等核心问题进行阐述,旨在为社区医务人员及照护者提供科学、实用的居家康复指导,提升家庭康复能力,延缓疾病进展,改善患者与照护者的生活质量。
一、居家康复流程
1.1 流程示意图
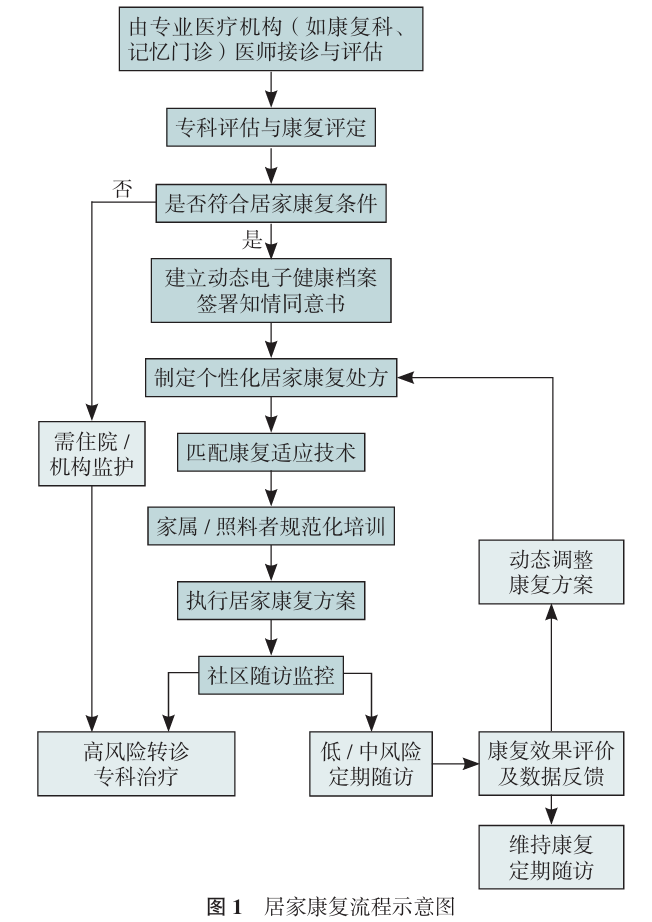
康复医师接诊患者后,开展临床专科检查与康复评定,以确认居家康复治疗资格,建立完整病历,制定居家康复处方,匹配适用技术,对家属/照料者进行技术培训,建立定期随访机制,动态调整方案,形成“评估-执行-反馈”闭环体系。居家康复多方协作体系详见表1,居家康复流程见图1。
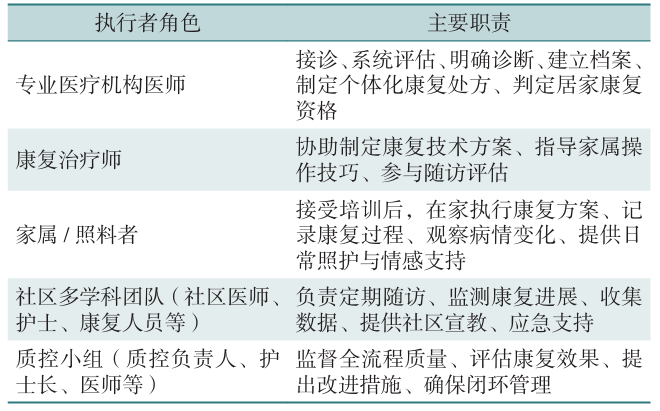
表1 居家康复多方协作体系
1.2 居家康复病历
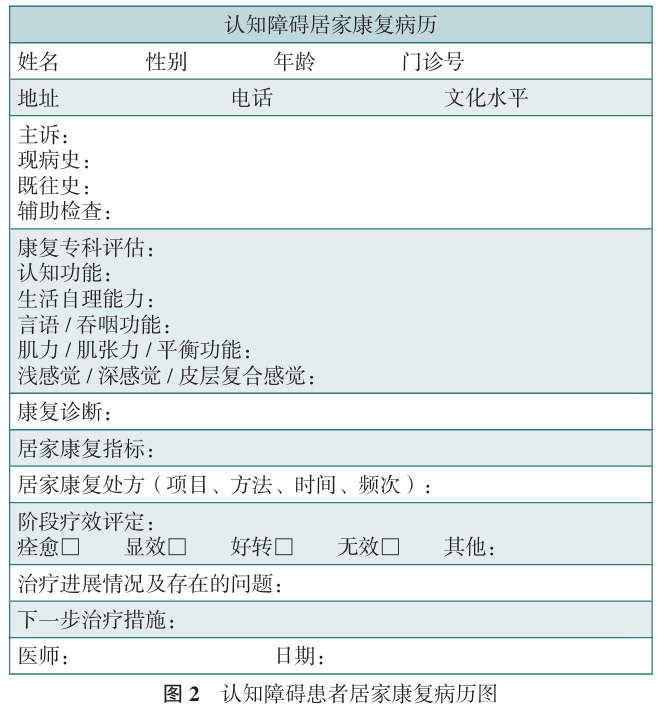
患者初次就诊时由康复医师通过临床及康复专科检查进行标准医学评估,了解患者认知障碍的严重程度,采集患者基本信息、既往病史及治疗情况等,为制定康复治疗处方提供依据。建立全面详实的认知档案,将居家康复病历图(图2)作为基线水平留档,并嘱患者签署居家康复知情同意书。
1.3 质量控制
1.3.1 居家康复质控小组
由质控负责人、护士长、医师、治疗师及护士等组成,制定诊疗规范,并对康复全流程(涵盖诊疗方案、治疗操作、文书书写)的质量进行监督、评估与数据分析,定期自查与改进。
1.3.2 质控小组工作制度
定期开展质量监督、评估与分析会议,动态跟踪康复指标,并据此制定、落实改进措施且留存记录。同时,康复专业人员须履行全程质控职责,包括定期开展规范化培训,严格督查文书书写与核心制度执行情况,并建立闭环管理机制,确保质量持续改进。
1.4 安全与风险管控
治疗前全面了解患者病史,排除不适合居家康复治疗的患者,严格掌握禁忌证和危急症,保障治疗安全。
1.4.1 禁忌证
绝对禁忌证包括严重的心、脑、肺、肝、肾疾病,恶性肿瘤进展期,新鲜骨折(未做有效固定),癫痫或哮喘急性发作期,以及生命体征不稳定者。相对禁忌证包括心血管疾病急性期、发热等。
1.4.2 危急症
包括脑血管意外、高血压危象、低血糖、精神异常、意识障碍等。一旦出现在家中无法解决的病情,均应及时转诊至医院。
1.4.3 实施要点
1.4.3.1 康复介入时间:病情允许时,康复治疗的干预应尽早进行。一般认为病情稳定、不合并其他严重疾病,即可进行康复治疗。
1.4.3.2 合适的训练量:康复训练应循序渐进,训练强度由弱到强,训练量由小到大,使患者能耐受且不造成主观的训练疲惫感和懈怠感。
1.4.3.3 健康安全监测:规律起居,避免过度劳累,若在康复过程中出现其他疾病如感冒、发热、肺部感染等,可暂停康复治疗,必要时与医师取得联系。
推荐意见1
鉴于我国医疗资源分布现状,建议认知障碍患者的首次全面评估应由具备专科资质的医疗机构(如三级医院康复科、神经内科等)完成。由专科医师进行系统评估、明确诊断、建立档案并判定居家康复资格,进而制定个体化康复目标与方案,同时对居家照料者进行规范化培训。后续宜建立以社区或家庭医生为基础、专科医生提供支持的长期随访监测机制,确保康复的连续性与有效性。(2A类推荐)
二、认知障碍评估
2.1 居家康复对象
主要针对认知障碍患者,根据认知障碍的严重程度做出如下建议:(1)轻度认知功能障碍:患者通常保留部分生活自理能力,且熟悉的居家环境及照料者有助于病情维持。因此,推荐将轻度认知功能障碍患者作为居家康复的主要适用对象。同时,需明确告知照料者,若患者出现其无法处理的新发或加重症状,必须及时寻求专业医疗帮助。
(2)中重度认知功能障碍:患者生活自理能力显著下降或丧失,常伴精神行为症状,需完全依赖他人照料。从保障患者安全与照护质量的角度出发,建议将中重度认知功能障碍患者转至具备相应专业能力的机构(如护理院、日间照料中心等),以使其获得持续、安全且专业的照护与康复支持。
2.2 简易量表评估
由康复医师完成针对患者认知障碍功能(包括具体认知域)、精神状态的相关评定,必要时完成针对患者居家环境及日常生活状况的评估。
2.2.1 认知功能筛查常用评价量表
包括简易精神状态检查(MMSE)、蒙特利尔认知评估(MoCA)、简易认知评估量表(Mini-Cog)、记忆障碍自评表(AD8)等。
2.2.2 注意力常用评价量表
包括Stroop色词测验(Stroop Color and Word Test)、路径描绘测验(Trail Making Test)、日常注意测试(TEA)等。
2.2.3 记忆力常用评价量表
包括韦氏记忆测验-修订版(WMS-R)、Rey-Osterrieth复杂图形测验(ROCFT)、Rivermead行为记忆测试(RBMT)、剑桥前瞻性记忆测试(CAMPROMPT)等。
2.2.4 执行功能常用评价量表
包括威斯康星卡片分类测验(WCST)、执行能力表现测试(EFPT)、执行功能缺陷综合征的行为学评价测试(BADS)等。
2.2.5 定向力常用评价量表
包括盖尔维斯顿定向力测验(GOAT)等。
2.2.6 语言功能常用评价量表
包括词语流畅性测验(VFT)、波士顿命名测验(BNT)等。
2.2.7 单侧忽略常用评价量表
包括行为注意障碍测试(BIT)、凯瑟琳- 波哥量表(CBS)等。
2.2.8 日常生活能力常用评价量表
包括日常生活能力量表(ADL)等。
2.2.9 精神及行为症状的评估量表
包括神经精神问卷(NPI)、抑郁量表(GDS)等。
2.2.10 照料者评估量表
包括照料者负担量表(ZBI)、正性因素评价量表(PAC)等。
推荐意见2
居家康复主要适用于轻度认知功能障碍患者。所有患者的准入须由康复医师完成,包含认知功能、精神行为及日常生活自理能力在内的多维度标准化评估。除常规筛查外,建议针对不同认知域进行逐一测评,以形成全面、个体化的认知功能评定。(2A类推荐)
三、居家康复训练
3.1 认知康复处方
认知障碍居家康复训练强调以患者为主体,以提高患者独立性和自理能力的目标为指导原则,遵循个性化和标准化相结合、家庭和社会相结合、认知功能训练与居家生活相结合,以作业或者日常活动作为主要认知训练的形式,建议每天分早、中、晚3个周期进行训练,每个周期实施1次,20~40min/次,5~6d/周。
3.2 认知康复技术
3.2.1 认知训练
认知训练应涵盖多个认知域的综合干预。常规训练包括注意力、记忆力、执行功能、定向力、语言能力、视空间能力、思维能力训练等。
3.2.1.1 注意力训练
(1)主题描述训练:引导患者对具有个人意义的图画或照片进行限时(如5~10 min)描述并给予积极反馈,以锻炼注意持续性、思维组织能力。
(2)舒尔特方格训练:指导患者按顺序指认并朗读方格内数字,照料者在旁记录所用时间(时间越短越好)。注意每次训练均采用不同顺序的方格纸,训练难度及方格数可随病情改善而酌情增加。
(3)迷宫训练:提供不同难度的迷宫图,让患者自主描绘正确路线,以锻炼注意分配能力、视觉搜索、执行功能等。
3.2.1.2 记忆力训练:推荐以回忆疗法为核心,通过引导患者提取不同时间维度的记忆,刺激记忆功能。
(1)任务回忆:通过引导患者完成任务的形式,帮助患者进行记忆过程,主要训练即时记忆。可根据患者居住环境及日常活动进行制定,包括购物单回忆、数字复述等。同时可以按一定时间间隔后要求患者对信息再次进行复述,以训练延迟记忆能力。
(2)近期事件回忆:指导患者按照时间、地点、人物、事件对本周事件进行回忆叙述,不要求患者每日每件事均叙述得当,只要患者能叙述出重要的事情就加以鼓励,以巩固近期记忆。
(3)远期事件回忆:通过观看与患者关系密切的相片、视频,诱导患者回忆并叙述过往重要人生事件,以加强远期记忆。
3.2.1.3 定向力训练:(1)空间定向力:患者的居住环境物品需固定摆放位置,并在活动区域或物品存放处设置醒目标签,通过反复识记住所区域及物品方位,增强其室内空间定向能力。同时选取患者感兴趣的地点,进行多次往返训练,过程中持续提示地点名称及上下左右前后等具体方位以强化室外空间认知。日常交流涉及方位时必须使用明确方位词,避免“这里”“那里”等模糊表述。
(2)时间定向力:推荐利用日历、新闻、节日等实时信息,反复向患者提示当前日期、季节与时令,提高患者的时间定向力。
3.2.1.4 视空间与执行能力训练:(1)视空间能力:在空间定向训练基础上,可进阶训练对物体高低、远近等相对位置关系的判断,或通过临摹简单立体结构图进行强化。
(2)执行能力:结合日常生活技能(如穿衣、如厕、使用家电等)设计具体任务,让患者在指令下独立或辅助完成。训练中应以鼓励和正向引导为主,避免责备。
3.2.1.5 语言能力训练:鼓励以患者可接受的方式进行日常交谈,可使用图卡命名、看图说话、朗读及歌唱等方式锻炼表达能力。积极鼓励患者参与社区社交活动或家庭讨论,过程中应遵循从易到难原则,并注重给予表扬。
3.2.1.6 听觉训练:通过引导患者对特定声音(如人声、环境声、动物叫声)进行系统性辨识、描述或语句复述,以增加有效的听觉信息输入,促进相关皮层网络功能重组,以改善或维持听觉认知功能。
3.2.1.7 触觉训练:通过引导患者主动或被动接触不同材质、形状的物体,加强触觉刺激,促进感觉整合与认知加工。
3.2.1.8 思维训练:(1)逻辑与语义训练:引导患者对图片、词组或实物进行归类与回忆,以提升语义理解能力;亦可利用猜谜语、脑筋急转弯等方式进行逻辑推理训练。
(2)计算能力训练:适用于有一定文化程度的患者。可设计贴近生活的计算练习,指导照料者为患者制订训练计划,根据患者的文化程度及病情选择难易程度。
(3)阅读能力训练:适用于文化程度较高的患者。指导照料者为患者制订梯度进阶式阅读计划,引导其理解、分析与整合文本信息,以训练并维持复杂的思维功能。
3.2.1.9 电子化认知训练(CCT):基于智能手机、平板电脑等电子设备进行的认知训练(如益智游戏)。建议在控制每日使用时间(建议20~40 min)的前提下,根据患者喜好与文化程度选择适宜项目,并需注意防范视疲劳。
3.2.1.10 日常生活能力训练:主要训练患者完成衣食住行等各项活动的能力,先训练患者独立完成,再逐步缩短完成任务的时间。日常生活能力训练应遵循四大核心原则:(1)倡导独立完成日常活动(如穿衣系扣、刷牙进食),仅在患者遭遇困难时适度辅助,以最大限度保留现存功能;(2)通过有序操作流程设计(固定物品位置、明确任务分步执行)及从简至繁的日程安排,降低认知负荷,提升任务完成度;(3)需建立规律训练时段(晨间洗漱、午间进食、晚间沐浴),使生活节奏与生理节律同步;(4)依据患者适应度灵活调整训练内容,当出现注意力分散或抵触情绪时,及时切换训练项目。
实际操作中需同步落实关键注意事项:针对穿衣困难患者,引导其选择喜爱的衣物并按步骤完成穿脱动作;个人卫生护理采取示范教学法,逐步提升自理能力(如分步演示刷牙技巧);为如厕障碍患者设置显著性标识系统(厕所方位提示、夜间便盆安置),配合饮水量控制减少夜间如厕频次;针对空间定向力受损者,需强化环境安全管理(门窗锁闭、佩戴含联系方式的信息胸卡),同步在关键区域设置导航标识(如厕所门牌加装荧光贴)。
3.2.2 运动疗法
规律运动可通过促进神经可塑性,对认知功能产生明确的保护效应。在确保安全的前提下,认知障碍患者每周进行不少于150 min中等强度或75 min高强度有氧运动。其中,坚持中等强度运动6个月以上对认知功能的改善与维持作用最为显著。运动方式与时长应根据患者的体能状况、基础疾病、个人兴趣及耐受度进行个体化制订。
3.2.3 中医疗法
(1)传统功法:推荐将八段锦作为低-中等强度的有氧运动进行练习,其有助于增强整体认知功能,并对执行功能、记忆力和注意力有益;对运动功能尚可者,推荐练习太极拳,其对整体认知功能尤其是言语记忆具有改善作用。
(2)艾灸疗法:该疗法操作简便,适于家庭应用。具体方法是将点燃的艾条对准选定穴位(如足三里、关元),保持适当距离施行温和灸,以局部温热、皮肤微红为度,必须注意避免烫伤。
(3)耳穴疗法:耳穴压豆是一种安全的非药物疗法。其基于全息理论,通过刺激耳部特定反应点调节相应功能,已被证实可改善认知障碍伴发的疼痛与情绪障碍,并可能通过调节自主神经系统发挥认知增强潜力。
(4)手指操:通过规律活动十指刺激手部经络与穴位,有助于促进循环并间接辅助脑功能,尤其适用于行动不便的患者。全套操约5 min,可根据患者耐受度每日重复进行。
3.2.4 心理干预
认知障碍患者常伴发烦躁、易怒及抑郁等情绪行为症状,有效的心理干预是康复的重要基础。康复人员与照料者需协同提供以支持、尊重为核心的心理照护,主动通过耐心倾听、积极引导与及时鼓励,帮助患者疏解情绪、建立信心,必须坚决杜绝任何形式的责备与羞辱,以维护患者尊严,为认知康复创造稳定的心理环境。
3.2.5 音乐疗法
音乐疗法可作为改善认知障碍患者负面情绪及语言记忆的辅助干预手段,其干预方式包括主动性音乐治疗和被动性音乐治疗。鉴于主动性音乐治疗需专业指导,故居家康复以被动性音乐治疗为主。应在安静环境下,为患者播放其个人偏好且节奏舒缓、旋律积极的音乐,20~40 min/次,音量以患者舒适为宜。照料者可引导患者专注聆听,并尝试进行简单的节律互动。实施中应避免使用情绪低沉或节奏狂躁的乐曲。
推荐意见3
康复医师应在系统评估后,根据居家康复评定结果与患者个体情况,制定以认知训练、运动疗法及日常生活能力训练为核心,并可酌情纳入中医疗法、心理干预、音乐疗法等个体化居家康复处方。(2B类推荐)
四、居家康复宣教
4.1 合理膳食
4.1.1 均衡膳食结构
建议采用地中海饮食模式,增加深海鱼类、坚果、全谷物、深色蔬菜(如菠菜、西兰花)及浆果类水果(如蓝莓、草莓)的摄入,有助于抗氧化、减少神经炎症;同时应严格限制高糖、高盐、高脂食物及含反式脂肪酸类加工食品,降低认知损害风险。
4.1.2 补充关键营养素
通过膳食或必要补充,保证充足的维生素B12(动物肝脏、乳制品)、维生素D(日晒或强化食品)及叶酸(绿叶蔬菜)摄入,可能有助于延缓认知衰退进程。必须保证每日充足的饮水,避免脱水导致的注意力下降。
4.2 保持社交
4.2.1 主动参与社交活动
每周至少参与2~3次社交互动,如家庭聚会、社区兴趣小组或老年大学课程,通过交流刺激语言与记忆功能。可利用视频通话、社交软件等方式保持亲友联系,缓解孤独感。
4.2.2 家庭支持与情感关怀
照料者应保持每日至少15 min与患者进行针对性对话,如回忆往事、讨论新闻,帮助强化记忆联结。当患者反应迟缓时,不应责备,始终以耐心和鼓励的态度应对。
4.3 规律脑力活动
4.3.1 日常认知训练
每日进行30 min脑力锻炼,形式包括拼图、数独、记忆卡片游戏,或学习新技能(绘画、乐器等),或阅读书籍、报刊后尝试复述内容,或通过写日记强化逻辑思维能力。
4.3.2 多样化刺激
建议不同类型的认知活动交替进行(如上午阅读、下午手工),避免重复任务导致疲劳。
4.4 戒烟限酒
4.4.1 彻底戒烟
长期吸烟者痴呆风险增加30%~50%。建议通过尼古丁替代疗法、心理咨询逐步戒断,同时避免二手烟暴露。
4.4.2 严格限酒
建议以无糖茶饮、花果茶替代酒精饮料。过量饮酒直接损伤海马体神经元。推荐男性每日酒精摄入不超过25 g(约 250 mL 红酒),女性不超过15 g。
4.5 危险因素管理
4.5.1 控制基础疾病
强调对高血压、糖尿病、血脂异常等血管性危险因素的日常监测与规范治疗。降压治疗可降低12%的痴呆风险,但应避免血压过度下降。糖尿病需通过生活方式和药物干预控制血糖,严防低血糖与大幅波动。
4.5.2 重视睡眠与情绪
保证7~8 h/d高质量睡眠,避免熬夜。对于焦虑、抑郁情绪,需积极管理,并在医师指导下必要时进行规范干预。
4.5.3 预防跌倒与外伤
保证居家环境安全,如安装防滑地垫、夜间感应灯、浴室扶手等,降低跌倒风险。
推荐意见4
推荐将居家康复宣教内容作为全面生活方式干预的核心予以实施,应为管理对象制定涵盖膳食营养、规律社交、脑力活动、戒烟限酒及多重风险因素管控的个性化计划,并必须强调长期坚持与家庭支持的关键作用。(2A类推荐)
五、照料者培训
对主要照料者进行系统培训,是保障居家康复安全与成效、降低再入院率的重要措施。培训旨在弥补其知识技能短板,建立合理预期,并为应对突发情况做好准备。
5.1 知识与技能基础培训
应确保培训涵盖认知障碍的核心知识、日常起居照护(如饮食、个人卫生)及沟通技巧,以提升照料质量,并帮助照料者进行有效的自我心理调适。
5.2 专项应急处理培训
5.2.1 走失预防与应对
为防范走失,照料者必须加强看护,避免患者独处或单独外出,尤其应远离交通复杂区域。推荐采取多项辅助措施,如安装门禁、离床报警系统,并为患者佩戴定位设备。一旦发生走失,应立即报警,并提供患者可能前往的特定地点信息(如旧居、原工作单位),以协助搜救。
5.2.2 跌倒预防与处理
认知障碍患者是跌倒的高危人群。首要措施是进行居家环境安全改造:保证光线充足、通道无障碍,在浴室、楼梯等处安装扶手和防滑垫,并尽量避免频繁更换居住环境。当发生跌倒时,照料者切勿立即扶起患者,应首先原地评估意识与伤情。若无法判断或情况危急,须立即拨打急救电话,同时详细记录事件经过并安抚患者情绪。
推荐意见5
推荐对所有主要照料者进行规范化、结构化培训。培训应涵盖两大模块:(1)认知障碍疾病基础知识、日常照护技能与心理调适;(2)针对走失与跌倒的专项应急处理,包括预防措施(如使用警报定位设备、居家安全改造)与规范应对流程(如走失后报警与搜救协助、跌倒后评估与急救呼叫)。建议由社区或医疗机构定期组织此类培训,并将其作为支持居家康复管理的常规环节。(2B类推荐)
六、随访与监测
6.1 建立居家健康管理档案
构建以家庭为核心的认知康复服务体系,通过社区宣教和数字平台推广居家康复管理理念。专业机构应为居家康复者建立动态电子档案。该档案应整合认知功能、行为精神症状、风险因素、干预依从性等多维度信息,作为随访与方案调整的基础。
6.2 实施分级随访管理机制
建立由多学科团队(如认知专科医师、康复治疗师、社区医师、社区护士等)支持的随访机制。依据风险等级制定差异化随访策略:(1)低风险群体:年度智能评估+人工复核,推送定制化认知训练方案与居家康复宣教;(2)中风险群体:季度视频复诊+月度自主测评,配备智能用药提醒与关键指标监测;(3)高风险群体:建立实时预警与快速转诊机制,当系统预警或照料者报告认知功能显著下降或出现紧急状况时,应启动24 h内人工紧急评估,必要时通过绿色通道直接转诊至协作的专科医疗机构(如记忆门诊、神经科、精神科等)。
6.3 构建动态监测与支持平台
鼓励探索并构建集成化的居家监测与数据共享平台:(1)关键数据采集:通过可行途径(如可穿戴设备、智能药盒、移动应用)收集用药依从性、部分生理指标及认知训练完成度等数据;(2)趋势分析与自动预警:基于预设规则对数据进行分析,自动识别异常趋势并生成预警;(3)信息互联与团队协同:实现家庭、社区与专业机构间的数据安全共享,支持多学科团队远程协同与动态干预调整。该体系的构建与应用,有助于实现从被动应对到主动管理的转变,同时降低患者因频繁往返医院导致的抗拒情绪。
推荐意见6
推荐构建并推广认知障碍居家康复的分级随访与动态监测体系。具体实施应包括:(1)统一的动态电子健康档案,作为信息整合与个性化管理的基础;(2)基于临床评估的风险分级管理机制,明确不同风险等级(低、中、高)的随访频率、支持强度与团队构成;(3)集成的多源数据监测与预警功能,能够接入关键居家健康数据,并实现异常情况的自动识别与预警;(4)衔接顺畅的紧急评估与转诊通道,确保高风险或出现紧急情况的患者能及时获得专业干预。(2B类推荐)
七、小 结
居家康复指在专业团队指导下,于居家环境中进行的连续性、个性化康复服务,其核心目标是协助患者完成日常生活并改善认知功能。在此模式中,患者与照料者是康复实践的主体,而医护人员主要承担培训、指导与定期随访的辅助支持角色。针对疾病不同阶段及认知受损特点,需制定个体化的综合干预方案。
为将上述原则转化为可操作的实践规范,本共识系统构建了认知障碍居家康复的管理与操作体系,涵盖规范评定、个体化处方、适宜技术选择及全程质控等核心环节。科学、规范且能长期坚持的居家康复方案,在延缓患者认知衰退、改善认知功能水平及提升生活质量方面具有明确的积极意义,同时也是减轻家庭与社会照护负担的有效策略。推行规范的居家康复,对于完善认知障碍全病程管理具有重要的临床与社会价值。
详细专家组名单
《认知障碍患者居家康复管理的中国专家共识(2026 版)》
制订专家组成员
主审专家:贾杰(复旦大学附属华山医院),金海鹏(厦门市中医院),燕铁斌(中山大学孙逸仙纪念医院),张玉梅(首都医科大学附属北京天坛医院)
执笔人:庄璇(厦门市中医院),纪晨毓(厦门市中医院),林荟(厦门市中医院),杨青(复旦大学附属华山医院)
共识制定专家组(按姓氏拼音排列):毕然然(同济大学附属东方医院),曹红桂(湖南省湘雅博爱康复医院),陈秀恩(复旦大学附属华东医院),陈瑶(上海市第三康复医院),董国丽(杭州市临平区中西医结合医院),杜爱卿(金华顾连金帆康复医院),高崇(天津市滨海新区海滨人民医院),葛俊胜(深圳市大鹏新区南澳人民医院),古丽达娜·安那斯汗(阿勒泰地区中医医院),黄源鹏(厦门市中医院),槐雅萍(深圳市龙华区中心医院),李丕慈(浙江省苍南县中医院),李世英(邯郸市中心医院),李淋(重庆市沙坪坝区陈家桥医院),李辉(福建泉州昌财医院),刘静(南华大学附属第一医院),蒲俊(重庆市沙坪坝区陈家桥医院),邱纪方(浙江康复医疗中心),孙祎(乌鲁木齐市友谊医院),孙莉敏(复旦大学附属华山医院),涂美(绵阳市中心医院),王俊(上海市长宁区仙霞街道社区卫生服务中心),王金宇(柳州市中医医院),王景信(郑州大学附属郑州中心医院),王娟(湖北省中西医结合医院),王顺达(陕西省人民医院),吴野(徐州市儿童医院),吴雨梅(深圳平乐骨伤科医院),向桃(成都市金牛区人民医院),谢莉(运城市人民医院),谢龙(山东淄博广电医院),徐燕忠(宏信健康集团),薛芬(南阳市第一人民医院),严文(广东江门中医药职业学院),杨能钢(重庆市沙坪坝区双碑社区卫生服务中心),杨颖(苏州高新区人民医院),杨延辉(陕西省康复医院),姚东陂(北京朝阳中西医结合急诊抢救医院),姚黎清(昆明医科大学第二附属医院),叶亮(杭州市临平区中西医结合医院),叶清景(厦门市中医院),于惠贤(首都医科大学附属北京天坛医院),袁丽(西南医科大学附属医院),张舸(洛阳市中心医院),张为民(长春中医药大学附属第三临床医院),赵盛惠(重庆医药高等专科学校附属医院),朱咏梅(安徽省第二人民医院)
本文来源:中国康复医学会社区康复工作委员会. 认知障碍患者居家康复管理的中国专家共识(2026版)[J]. 中国全科医学, 2026, 29(14): 1793-1802.


