【产麻新谭】纳布啡作为"过渡镇痛"桥梁:延迟硬膜外麻醉可缩短初产妇第一产程
时间:2026-05-05 17:10:01 热度:37.1℃ 作者:网络

分娩疼痛影响产妇产程进展和母婴健康。椎管内镇痛因其有效性和安全性被国际公认为分娩镇痛的金标准,但关于硬膜外镇痛最佳启动时机(基于宫颈扩张程度)仍存在争议。主流观点认为,产程早期(宫颈扩张≥2.0cm)开始镇痛不会增加剖宫产风险。然而,临床经验表明,部分产妇出现产程延长和活跃期镇痛不足,导致产房周转率降低和资源利用效率下降。在一项涉及89名初产妇的前瞻性非随机研究中发现,早期硬膜外镇痛(宫颈扩张<3cm时启动)使第一产程延长60-80分钟,催产素加强宫缩率增至44%,而延迟启动组(宫颈扩张3-7cm)仅为23%。
纳布啡是一种合成阿片类激动-拮抗剂,对κ-阿片受体具有靶向活性。现有研究发现无论是否同时使用催产素,纳布啡给药均可缩短宫颈扩张时间和第一产程活跃期持续时间,且对产妇、胎儿或新生儿无不良并发症。目前,静脉注射纳布啡已被证实为安全的分娩镇痛方案,显示出缩短宫颈扩张所需时间的趋势。
因此,本研究开展了一项随机对照试验,探讨静脉注射纳布啡后为患者实施自控硬膜外分娩镇痛(PCEA,在宫颈扩张≥4cm时实施)与早期硬膜外镇痛相比,是否对初产妇第一产程持续时间产生影响。
研究背景
本研究旨在探讨与早期硬膜外镇痛相比,纳布啡辅助的延迟硬膜外镇痛是否对初产妇第一产程持续时间产生影响。
研究方法
2024年7月至2025年3月期间,浙江萧山医院120名接受分娩镇痛的初产妇纳入研究。
纳入标准:ASA体格分级II级;年龄18-40岁;身高150-170cm;体重≤100kg;宫颈扩张≤3cm。
排除标准:对研究药物过敏;脊柱畸形;多胎妊娠;椎管内阻滞禁忌证(凝血功能障碍、穿刺部位感染);妊娠并发症(子痫前期);患者拒绝。
入组后排除:硬膜外置管失败;导管意外进入蛛网膜下腔或血管;药物过敏;转剖宫产。
签署知情同意后,建立静脉通路,输注10mL/kg乳酸林格液。监测无创血压(NIBP)、心电图(ECG)和脉搏血氧饱和度(SpO2)。
由经验丰富的麻醉医师采用标准技术进行硬膜外置管(L2-L3间隙,18G Tuohy针,生理盐水阻力消失法)。导管向头端置入3-4cm。回抽无血液/脑脊液后,给予3mL试验剂量0.8%利多卡因。5分钟后无蛛网膜下腔阻滞或局麻药毒性征象,并用酒精棉签确认冷感消失,证实硬膜外置管正确。连接PCEA泵(PIEB模式),使用0.075%罗哌卡因联合2μg/mL芬太尼溶液。设置参数:PIEB自动脉冲剂量10mL(输注速率10mL/min),患者自控剂量10mL,锁定间隔15分钟,每小时最大剂量30mL,自动间隔60分钟。
NS组:接受10mL静脉生理盐水,随后立即启动PCEA。
NB组:接受静脉纳布啡5mg(稀释至10mL)。PCEA保持关闭状态。如参与者要求额外镇痛(第二次要求),进行宫颈检查。如扩张仍≤3cm,给予第二剂纳布啡(距第一剂≥1小时)。当扩张达≥4cm或距第二剂纳布啡1小时后启动PCEA。
在给药前、给药后30分钟、60分钟以及宫口开全(10cm)时进行疼痛评估。在30分钟时评估感觉平面(双侧冷感消失)和运动阻滞。随后每2小时记录运动阻滞、胎心率(FHR)、宫缩和生命体征直至分娩。
对于两组(NB组一旦进入≥4cm阶段):感觉平面不对称(相差2个皮节)提示导管回退1cm。阻滞高度不足(双侧感觉平面<T10)给予5mL硬膜外追加剂量(15分钟内最大15mL)。尽管感觉平面足够(双侧>T10)仍出现突破性疼痛,给予10mL硬膜外1%利多卡因。
主要结局:第一产程持续时间。
次要结局:需要利多卡因补救的突破性疼痛发生率;剖宫产率;产妇生命体征;催产素使用(剂量、频次);新生儿1分钟和5分钟Apgar评分;第二、三产程持续时间;总产程持续时间;产妇不良事件发生率(恶心/呕吐、发热、尿潴留、瘙痒、下肢麻木)。
定量资料以均数±标准差、计数、最小值/最大值或中位数(第一四分位数,第三四分位数)、95%CI表示。组间或组内比较采用正态性检验。正态分布资料采用t检验或配对t检验;非正态资料采用非参数检验或经对数转换后行t检验。采用协方差分析(ANCOVA)、交互作用分析或分层分析处理中心/其他因素。采用广义估计方程(GEE)或重复测量方差分析处理中心/时间效应。
定性资料以频数、百分比或构成比表示。组间或组内比较采用卡方检验或Fisher精确检验。采用CMH卡方检验处理含中心/其他因素的分类/有序结局。
所有假设检验均为双侧(α=0.05),非劣效性检验除外。
研究结果
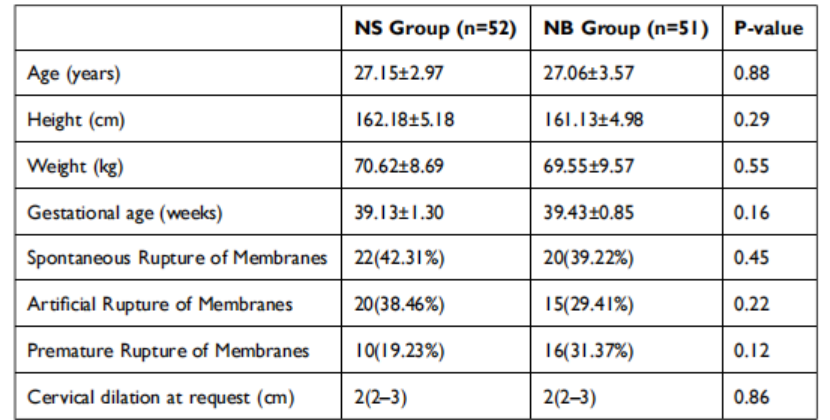
研究共纳入135名女性参与者,其中15名被排除(图1)。120名参与者被随机分组(每组60名)。NS组6例行剖宫产,2名因严重瘙痒退出。NB组8例行剖宫产,1名因严重瘙痒退出。最终103名参与者(NS组:n=52,NB组:n=51)纳入分析(图1)。患者人口学特征见表1。统计分析显示,两组在年龄、身高、体重、孕周、宫颈扩张、自然/人工/胎膜早破方面无显著差异(P>0.05)
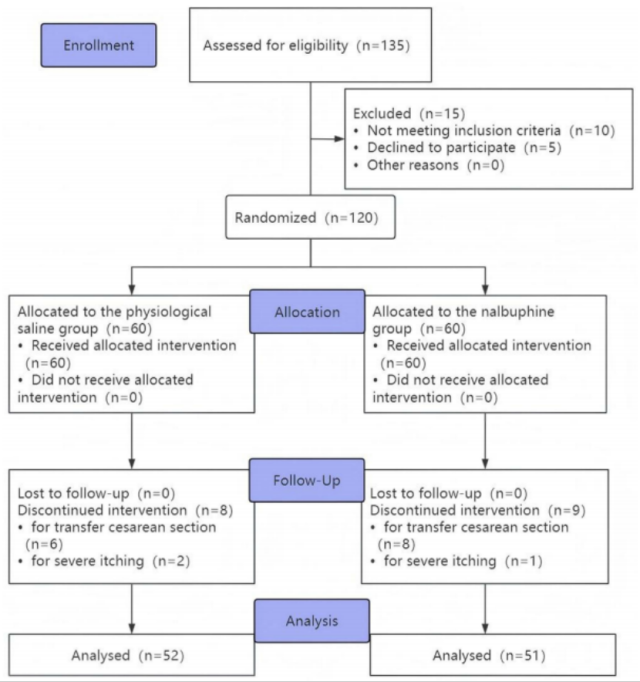
图1 研究流程
表1 产妇一般情况
NS组第一产程持续时间显著更长(636.08±356.19分钟 vs 512.90±215.21分钟,P=0.04)。NS组总产程持续时间也更长(722.29±356.97分钟 vs 598.96±234.21分钟,P=0.04)。第二、三产程持续时间无差异(表2)。箱线图分析显示,NB组第一产程持续时间中位数更短(460分钟,95%CI 403.11–516.89分钟,四分位距333分钟),而NS组为585分钟(95%CI 467.22–702.78分钟,四分位距524分钟)。NB组变异性也更小(图2)。Kaplan-Meier生存分析证实NB组第一产程显著缩短(HR 1.629,95%CI 1.082–2.455,P=0.02)(图3)。
表2 主要产程持续时间结局
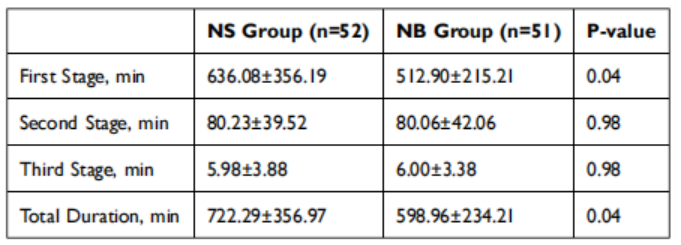
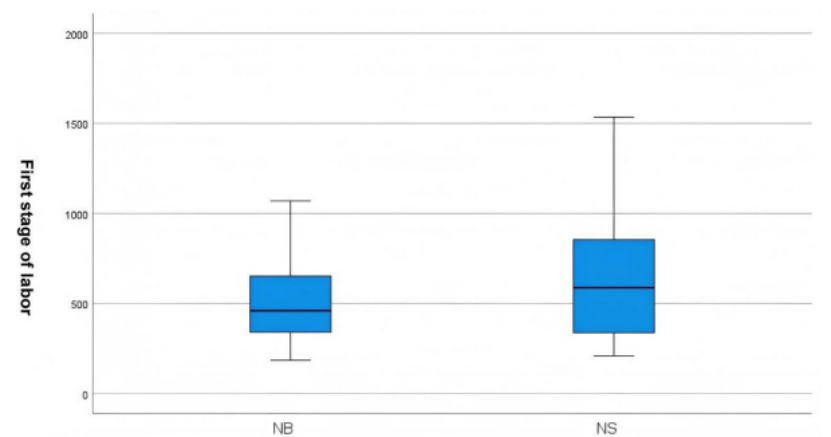
图2 两组第一产程持续时间
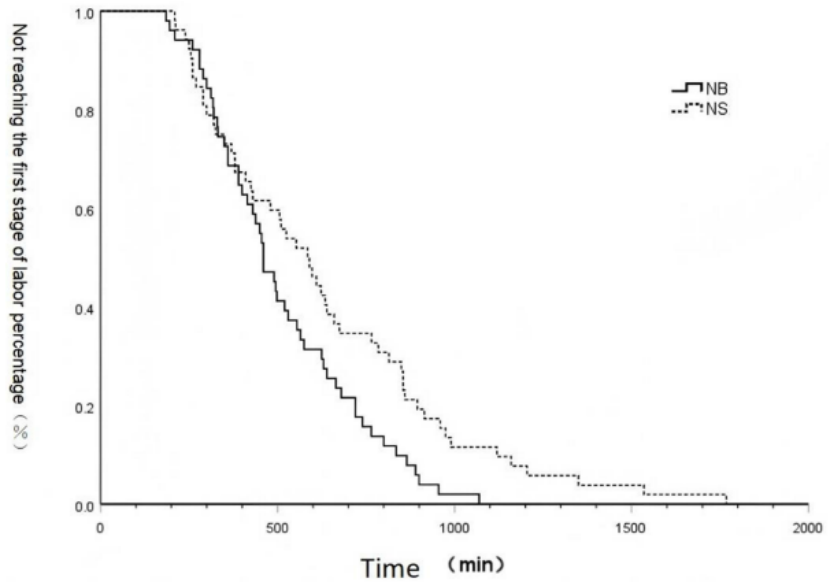
图3 两组第一产程持续时间的Kaplan-Meier曲线
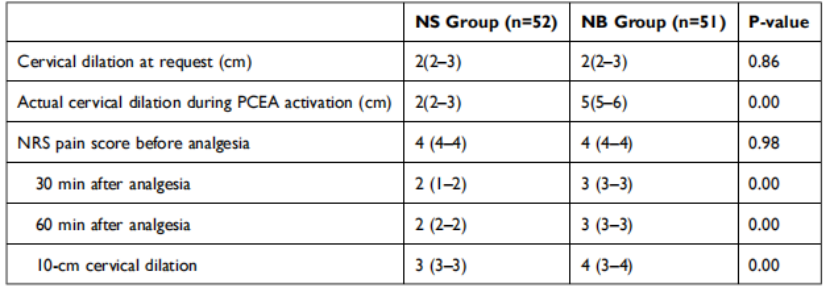
如表3所示,纳布啡组在转换至硬膜外麻醉时疼痛评分高于对照组。这种差异可能源于纳布啡组在启动患者自控硬膜外镇痛(PCEA)时宫颈扩张已达5cm——而非预设的4cm。幸运的是,纳布啡组记录的疼痛评分仍在临床可接受范围内。
表3 镇痛管理
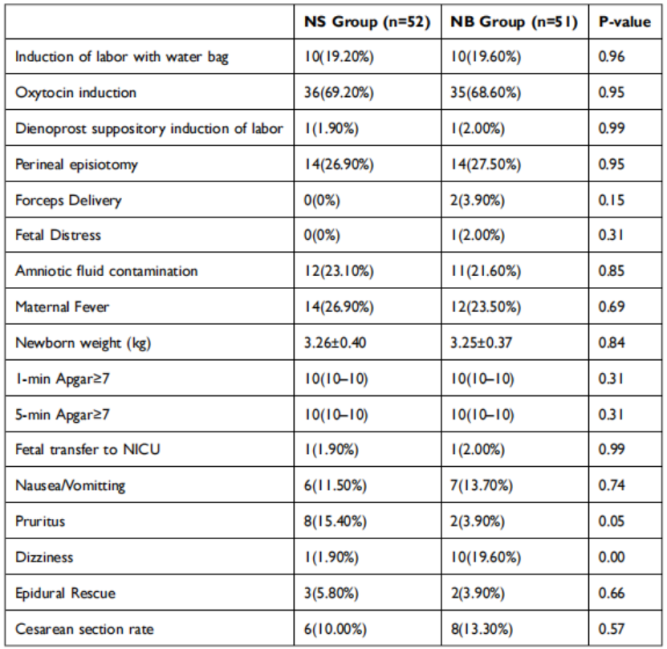
两组在催产素使用(频次或总剂量)、引产方法、会阴切开率、胎粪污染、产妇发热或新生儿出生体重方面无显著差异(P>0.05)。每组各有1名新生儿需转入新生儿重症监护室(NICU)。NS组新生儿(Apgar 10/10)因氧合指数低且对氧疗无反应转入;NB组新生儿(Apgar 1分钟8分→5分钟9分)因胎儿窘迫转入。NICU转入率无显著差异(P≥0.05),但NB组新生儿Apgar评分较低,需更大样本量进一步研究纳布啡对新生儿的影响。恶心/呕吐和硬膜外补救率相似。瘙痒在NS组显著更常见(15.4% vs 3.9%,P=0.049),而头晕在NB组显著更常见(1.9% vs 19.6%,P=0.004)。剖宫产率相当(NS组:10.0%[6/60随机入组],NB组:13.3%[8/60随机入组],P=0.570)(表4)。
表4 次要结局与不良事件
研究结论
与静脉纳布啡后延迟硬膜外镇痛相比,产程早期(宫颈扩张≤3cm)启动硬膜外镇痛可能延长初产妇第一产程,但不增加剖宫产率。在潜伏期使用静脉纳布啡后于宫颈扩张≥4cm时实施硬膜外镇痛,在加速第一产程方面具有优势。这一益处超越了缩短产程的生物学指标,同时加快产房周转,提供了一条操作可行且可能具有成本效益的临床路径。它为无法在潜伏期接受椎管内镇痛或出现宫缩乏力的产妇提供镇痛提出了新的研究方向,有助于发展更精准的分娩镇痛方案。
产麻新谭·点评
这项前瞻性随机对照试验研究了早期硬膜外镇痛对初产妇第一产程持续时间的影响。结果表明,产程早期(宫颈扩张≤3cm)启动硬膜外镇痛不会增加剖宫产率。然而,与立即硬膜外镇痛相比,在潜伏期(宫颈扩张≤3cm)使用静脉纳布啡联合延迟硬膜外启动显著缩短了第一产程持续时间(HR 1.629,P<0.05),且不增加母婴并发症。这一发现为经历早期难产但需要镇痛的初产妇提供了一种新方法。
对于初产妇,硬膜外启动时机(基于宫颈扩张程度)被认为是硬膜外镇痛与难产相关性的影响因素。既往研究表明早期硬膜外镇痛延长第一、二产程并显著增加剖宫产率,并且这种风险可能增加一倍以上。与6cm后实施硬膜外分娩镇痛相比,6cm前启动硬膜外镇痛与更长产程相关。然而,存在争议。在一项前瞻性随机对照试验中,早期(≥2.0cm扩张)启动镇痛不会增加剖宫产风险。南京妇幼保健院一项大型5年研究表明,与延迟镇痛(≥4.0cm)相比,潜伏期(≥1.0cm)启动硬膜外镇痛既不会延长产程,也不会增加初产妇剖宫产率。美国妇产科医师学会(ACOG)指南指出:"当可行时,产妇要求是分娩期间镇痛的充分医学指征"。
本研究的发现与当前共识一致,即早期硬膜外镇痛(≤3cm)不会增加剖宫产风险。关键的是,本研究证明在潜伏期(≤3cm)使用静脉纳布啡后延迟启动硬膜外镇痛可显著缩短第一产程(HR 1.629,P<0.05),且不损害安全性。虽然个体产妇可能接受短暂延迟以获得镇痛,但从运营角度(产房周转、成本效益)看,对符合条件的初产妇启动静脉纳布啡然后在宫颈扩张≥4cm时转换为PCEA似乎更具优势。它满足了早期疼痛需求,避免了产程延长,提高了产房效率,为舒适分娩提供了新模式。
纳布啡是一种混合阿片类激动-拮抗剂(κ-激动剂、μ-部分拮抗剂),可减轻μ-激动剂的副作用如瘙痒、寒战和恶心/呕吐。它已被确立为静脉分娩镇痛的安全用药。基于这些证据,本研究对宫颈扩张≤3cm的产妇使用静脉纳布啡镇痛。值得注意的是,NB组出现1例胎儿窘迫伴较低Apgar评分。遗憾的是,本研究未收集脐动脉血气、新生儿行为神经评估(NBNA)评分或新生儿神经行为量表(NNNS)数据。因此,不能明确排除纳布啡的潜在影响,未来研究需纳入更全面的新生儿评估。
本研究存在局限性。虽然椎管内镇痛有强有力证据和广泛应用,但静脉纳布啡用于分娩镇痛的临床数据相对有限。尽管现有证据支持其安全性,但国际指南对最佳剂量缺乏共识。本研究的系统综述发现西方研究常用10mg静脉注射。然而,本研究的初步单中心试验表明,在亚洲人群中10mg导致更高的头晕和恶心呕吐率。考虑到潜在种族差异,本研究验证了5mg剂量调整,在减少不良反应的同时实现了满意镇痛。因此,本研究使用5mg静脉纳布啡。然而,总样本量仍适中。确定在不影响产程进展的前提下维持疗效的最佳剂量需要进一步研究。
本研究排除了体重指数(BMI)>35kg/m²的孕妇,这是临床研究中样本同质性与研究可行性之间的权衡。一方面,重度肥胖孕妇更易出现合并症(如妊娠期糖尿病、高血压和血栓性疾病)和妊娠并发症,这些混杂变量干扰核心干预措施或观察结局的评估。另一方面,从研究实施角度,重度肥胖孕妇在产前管理、诊断程序和随访方面存在更大挑战。其更高的不良妊娠结局风险也可能增加研究的脱落率和数据缺失率,提高整体研究成本和难度。然而,这种排除限制了研究结果对肥胖产科人群的普适性。
转换点设定为≥4cm;但宫颈检查仅在产妇要求时(疼痛评分>3)进行,可能导致实际转换时已超过4cm。最后,缺乏纯静脉镇痛对照组,难以分离硬膜外延迟本身的效果。未来需开展多中心研究并进行长期母婴结局随访。
参考文献
1. American College of Obstetricians and Gynecologists’ Committee on Practice Bulletins—Obstetrics. ACOG practice bulletin No. 209: obstetric analgesia and anesthesia. Obstet Gynecol. 2019;133(3):e208–e225. doi:10.1097/AOG.0000000000003132.
2. Chajut E, Caspi A, Chen R, et al. In pain thou shalt bring forth children: the peak-and-end rule in recall of labor pain. Psychol Sci. 2014;25 (12):2266–2271. doi:10.1177/0956797614551004
3. Anim-Somuah M, Smyth RM, Cyna AM, et al. Epidural versus non-epidural or no analgesia for pain management in labour. Cochrane Database Syst Rev. 2018;5(5):CD000331. doi:10.1002/14651858.CD000331.pub4
4. Sng BL, Leong WL, Zeng Y, et al. Early versus late initiation of epidural analgesia for labour. Cochrane Database Syst Rev. 2014;2014(10): CD007238. doi:10.1002/14651858.CD007238.pub2


