问诊分析:这种意见看似由患方自己选择手术与否,潜台词仍是建议手术,又不好意思直说!
时间:2025-01-21 12:10:18 热度:37.1℃ 作者:网络
前言:许多结友应该都有感觉,到医院看肺结节,医生经常会说“你这结节考虑是早期肺癌可能性大,开也可以,再观察也可以,你自己决定,如果考虑好了要手术,可以联系我”,然后给你他助理的或自己的联系方式,或让预约他的门诊。这看似真的不管怎么选,都是患者自己的事,但其实告诉你考虑肺癌,大部分人是焦虑不安的,接着会问“如果先不开,会不会突然转移或扩散,到时候来不及治疗”,医生往往会说“那谁能保证呀!”,“我觉得迟早要开,不如早开更放心”。如果这医生所在的医院在当地名气很大,水平很高,百姓很信任,结局可想而知:患者不开天天慌恐,回去一商量,下定决心,迟早要开就早点开掉算了。
病史信息:
患者,女性,59岁。2020年10月查体发现双肺多发结节,建议随访。后续大约半年随访一次。2021年12月CT平扫示左肺下叶结节进展,考虑高危结节,增强CT考虑肺ca,于2021年12月中旬行胸腔镜下左肺下叶及左肺上叶病变切除术。术后病理示左肺下叶浸润性腺癌(详见病理)。后续每半年随访胸部CT,最近一次CT是2024年8月底。就诊于本地医院胸外科建议行右肺三处结节切除或者密切随访,因患者有哮喘基础病,并且左侧两叶肺都手术过,希望在安全的基础上保全最大的肺功能,就一直随访没手术。想请叶教授给仔细评估一下右肺结节的情况,右肺上叶那个最大的那个结节危险程度怎么样。
影像展示与分析:
先看左侧已经手术的病灶的情况:
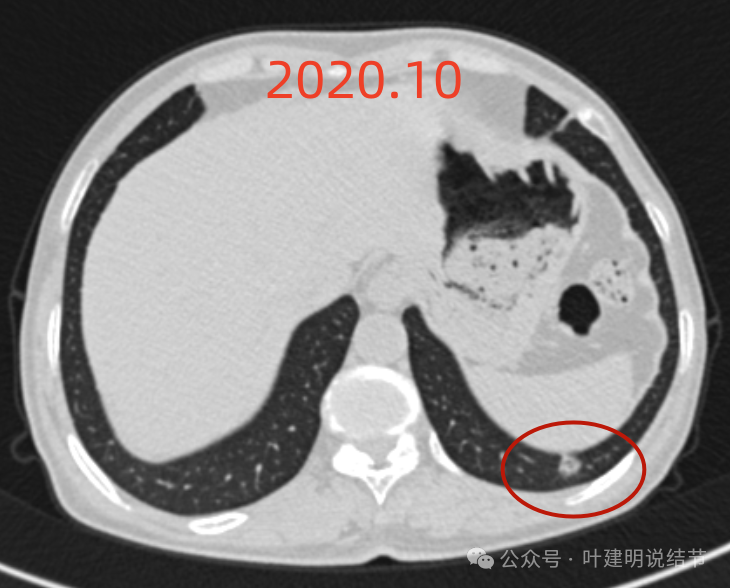
2020年10月时左下叶结节是混合密度,表面毛糙,中间密度偏低,整体轮廓较清,恶性可能性大些。
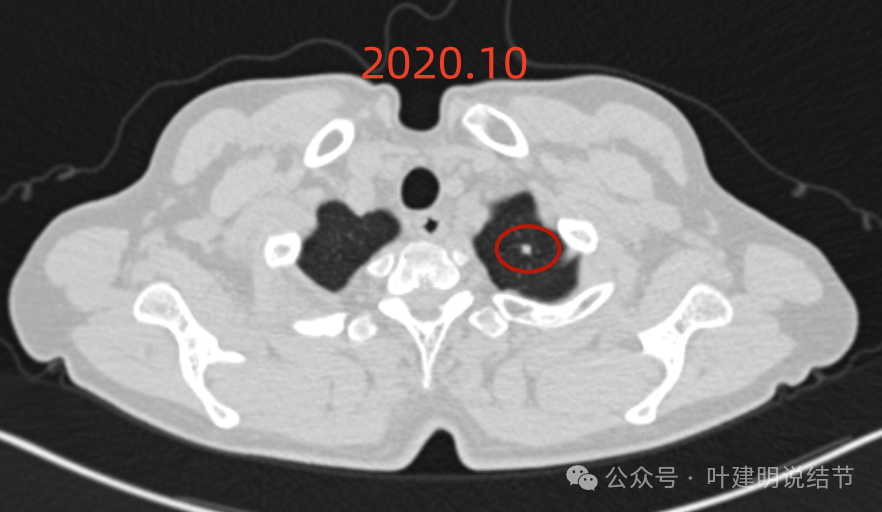
左肺尖病灶密度过高,缺乏膨胀感,良性可能性大些。
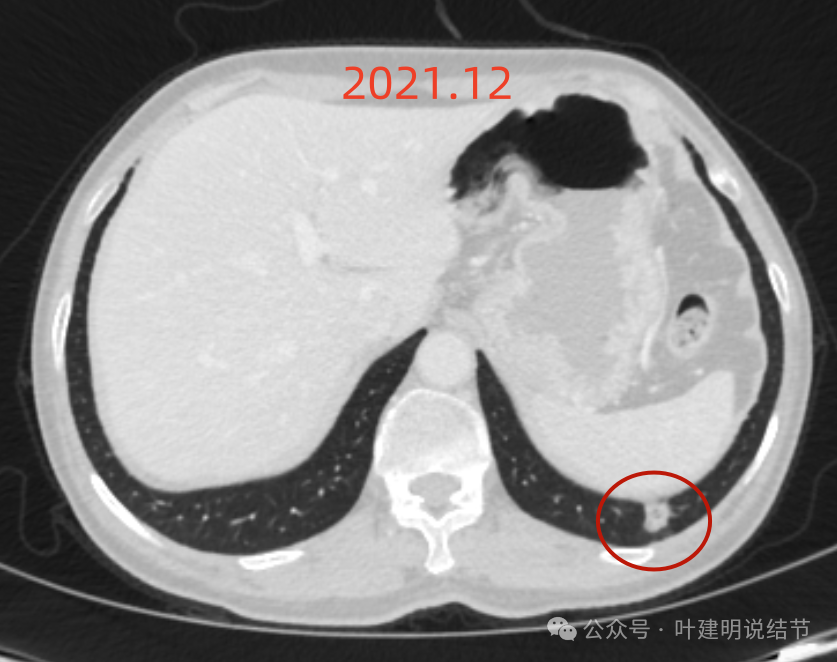
到了2021年12月左下主病灶范围有所扩大,出现较明显分叶,表面有小棘突与细毛刺,灶内密度不均匀,内部密度稍低,较之前有进展,该考虑浸润性腺癌,该手术。
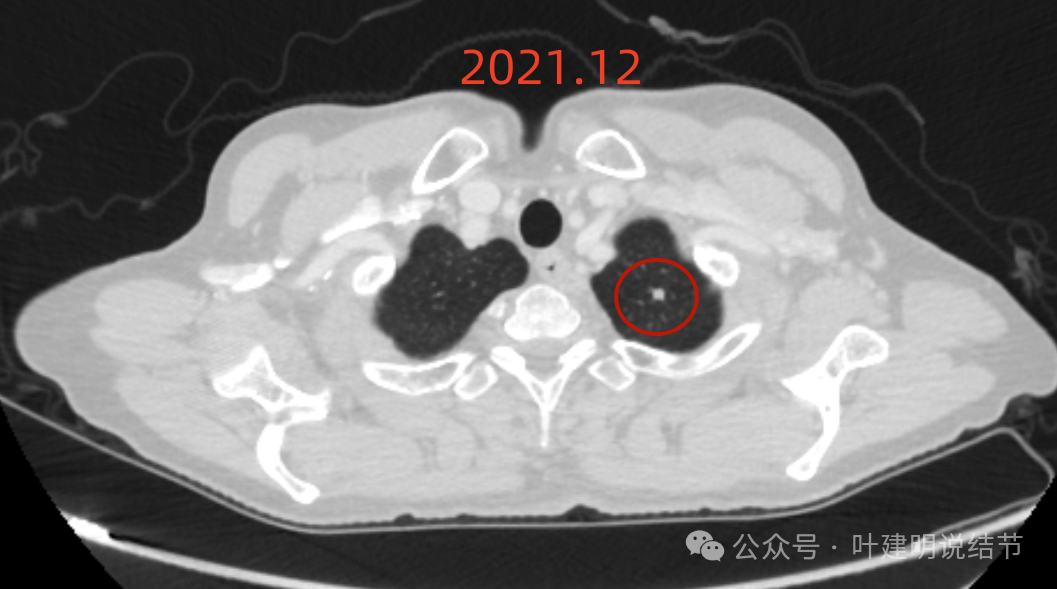
但左肺尖病灶几乎没有变化,而且密度过高,边缘较为光滑,考虑良性可能性大。当然反正左侧进去了,此灶在肺尖,局部切了化验也无所谓。

术后病理结果示:左下叶浸润性腺癌,贴壁生长70%,腺泡型30%,最大径1.2厘米;左上叶局部纤维组织增生并慢性炎细胞浸润及炭末沉积。淋巴结采样阴性。

手术方式是楔形切除加淋巴结采样。
再看今年当地医生又建议其手术的右侧主病灶情况:
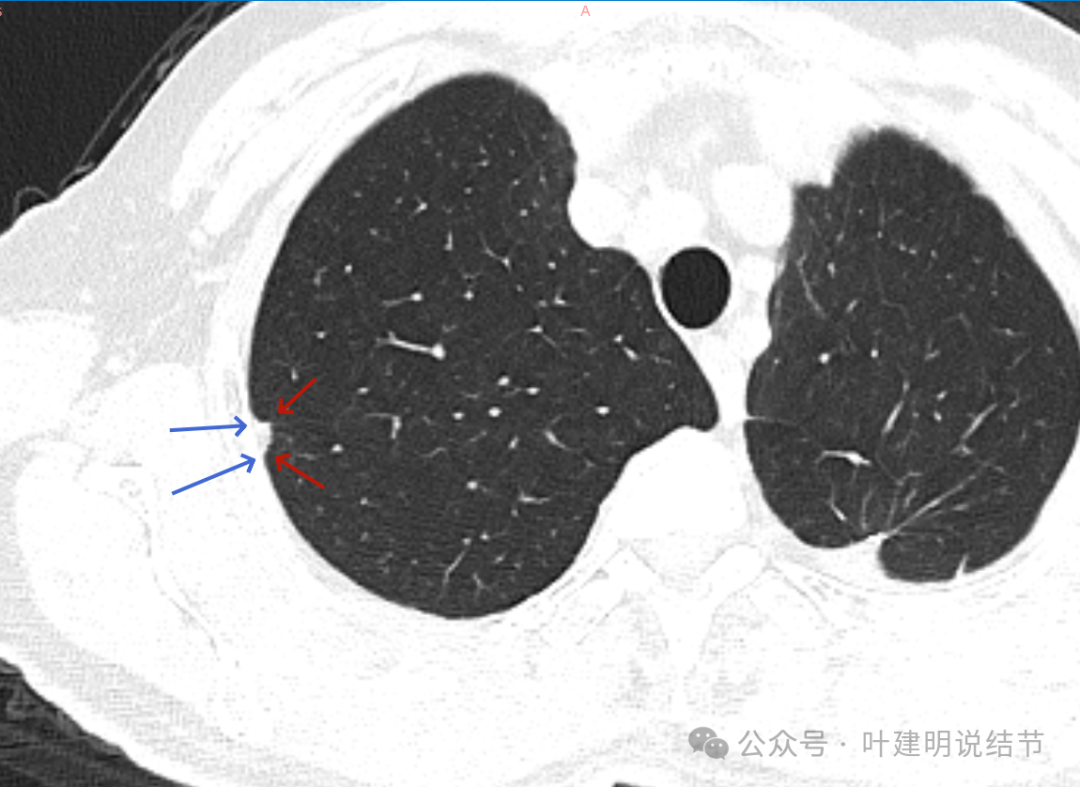
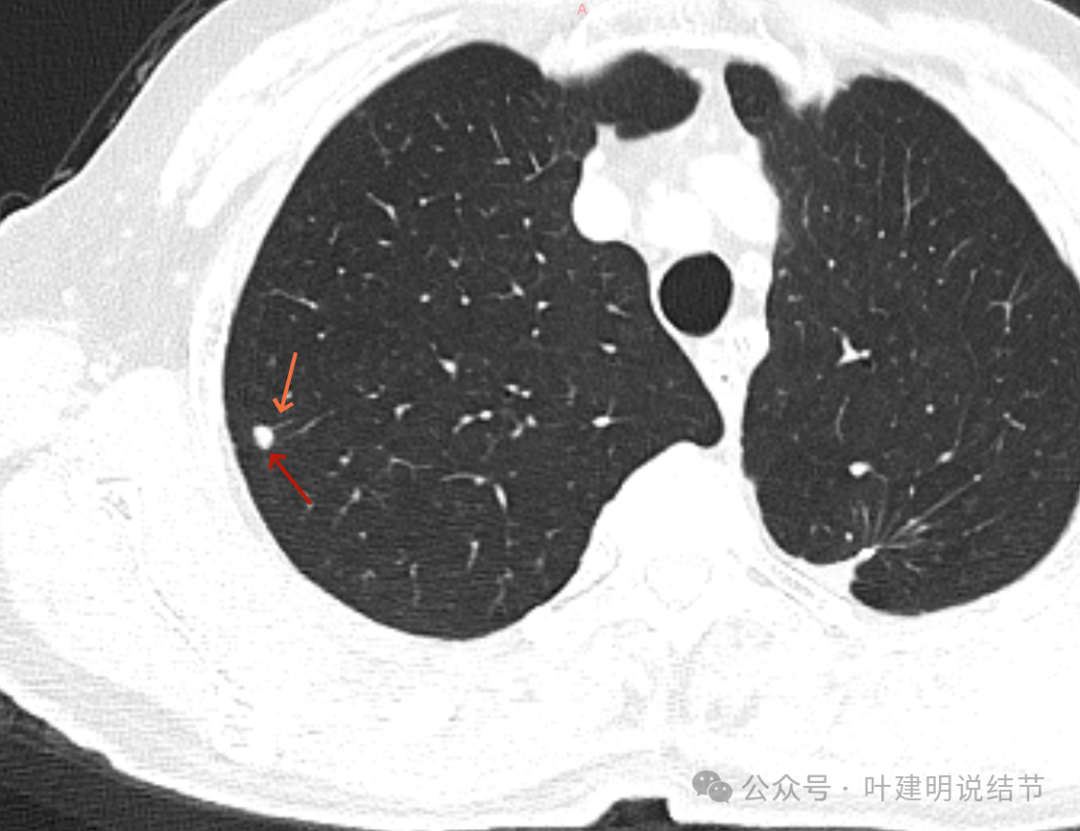
病灶以宽的基底紧贴着胸壁,整体缺乏膨胀感。
部分边缘较为平直,基底仍宽,病灶与胸壁间呈钝角(天蓝色箭头所示处)。
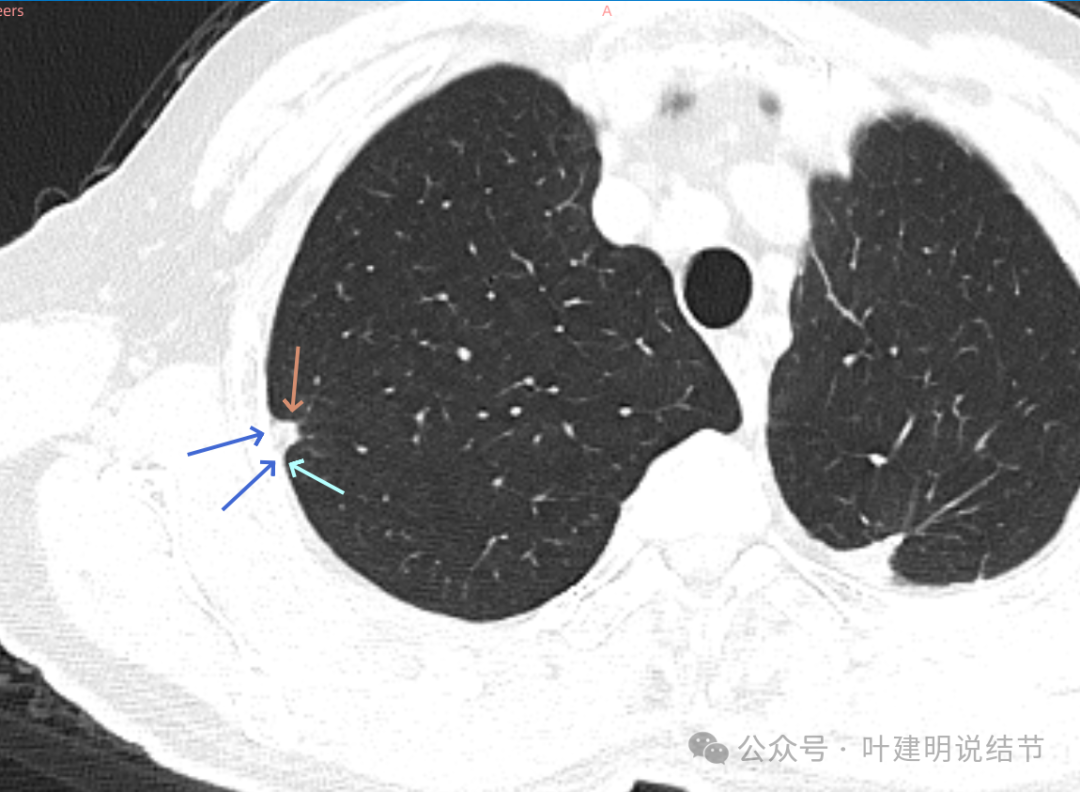
病灶与胸膜间模糊,病灶表面较不光滑,密度较高,没有明显毛刺或分叶征。
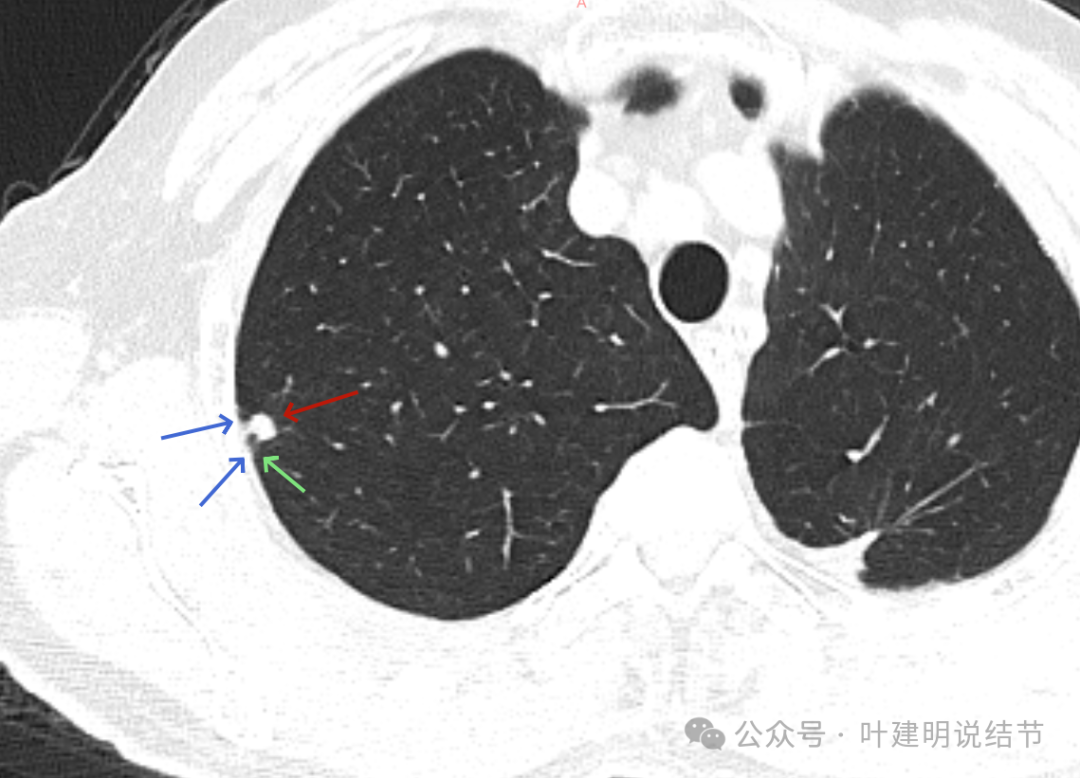
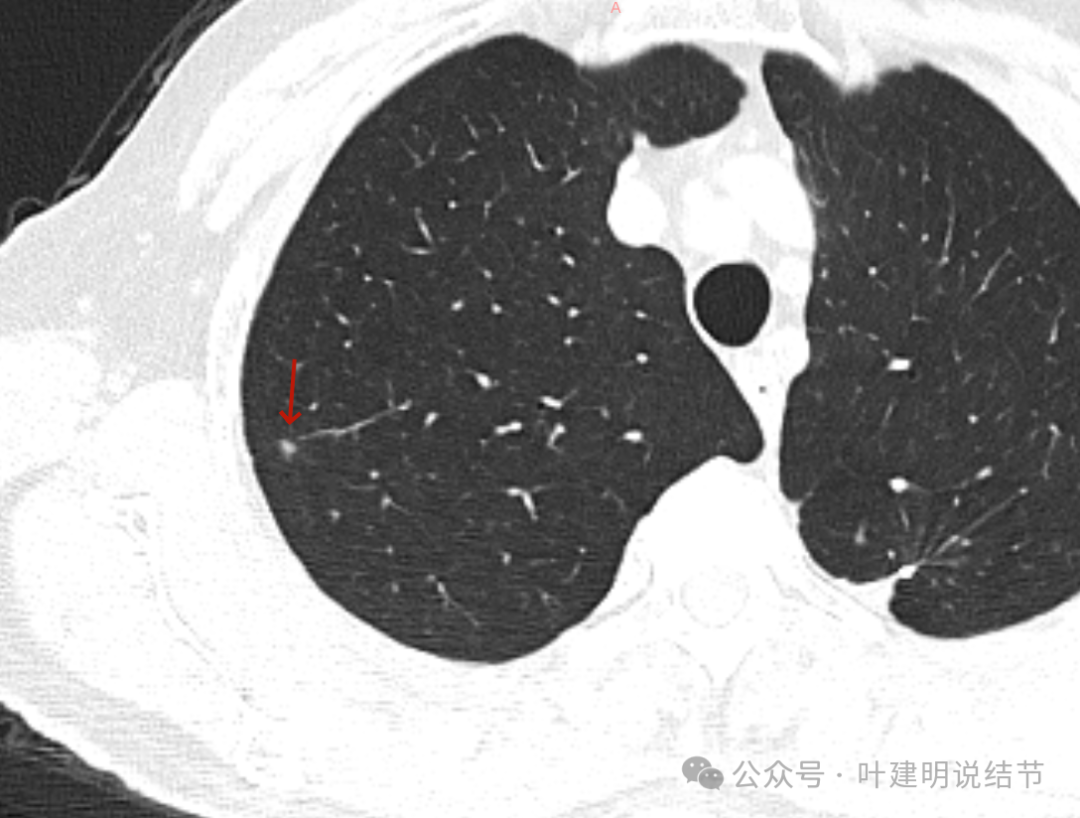
边缘清,表面很光滑,与胸膜间是细线状相连,缺乏收缩力。
有微细淋巴管或血管走向病灶,但没有异常增粗。
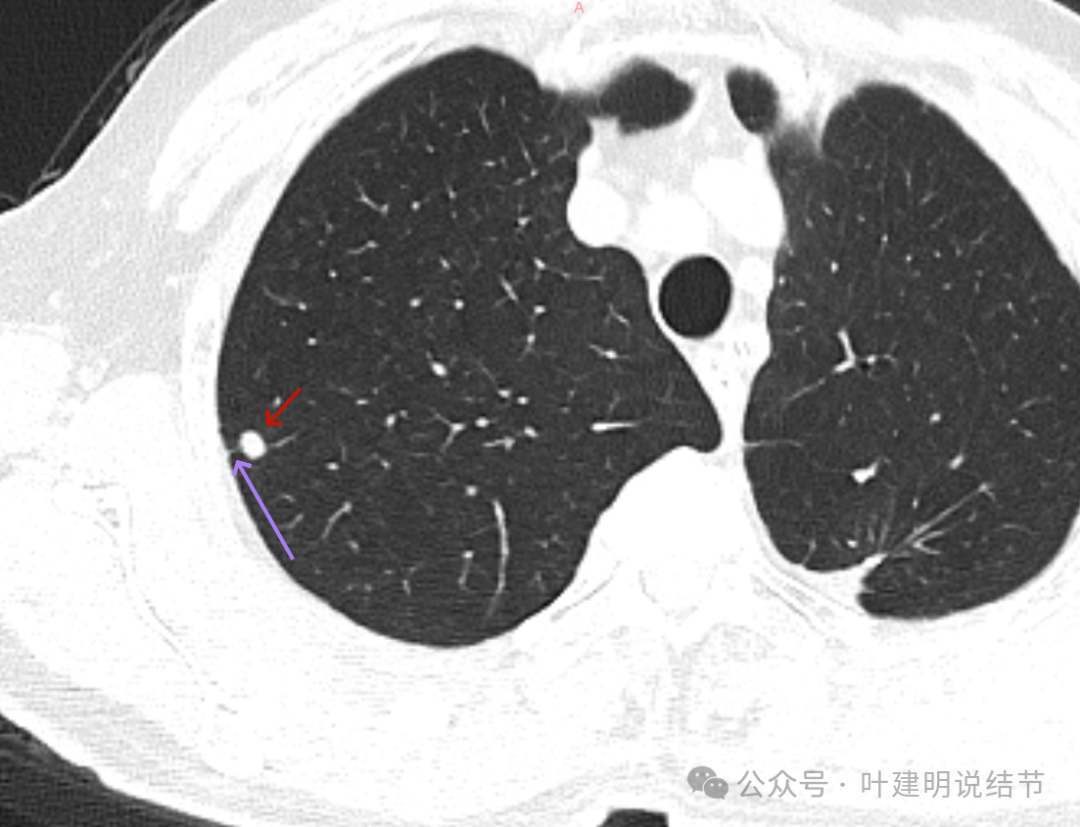
边缘区密度较淡。
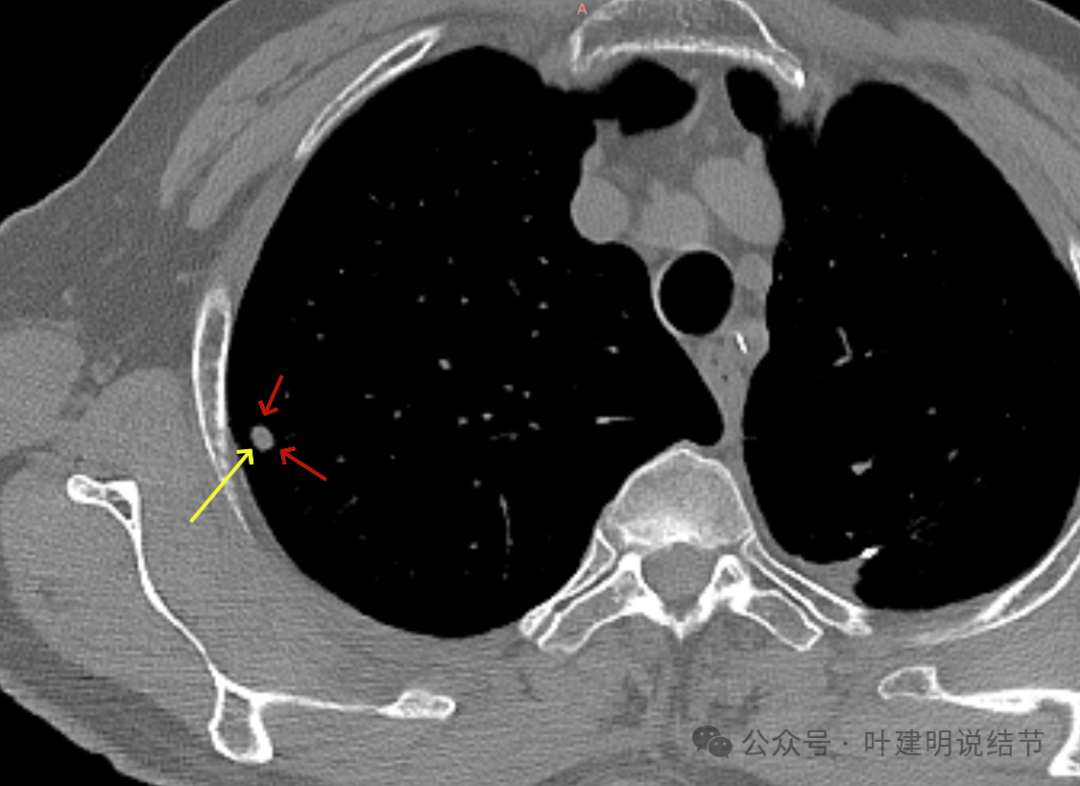
纵隔窗见病灶表面光滑,中间密度稍低于外围(这种表现容易是肉芽肿性炎)。
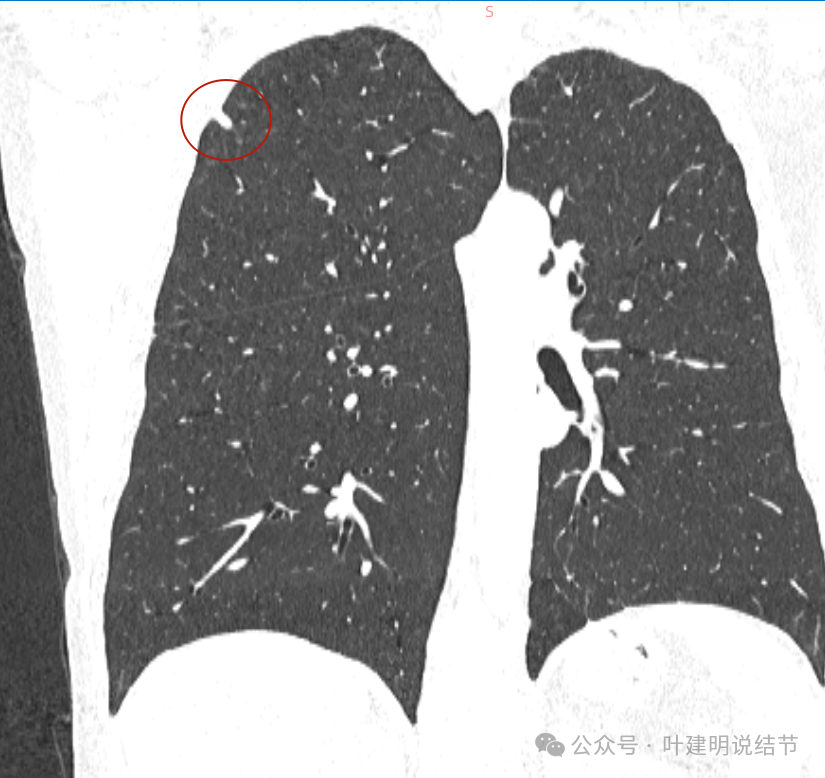
冠状位见病灶长条状,没有膨胀性,也无收缩力,与胸膜接触侧基底较宽,未见明显毛刺或棘突。
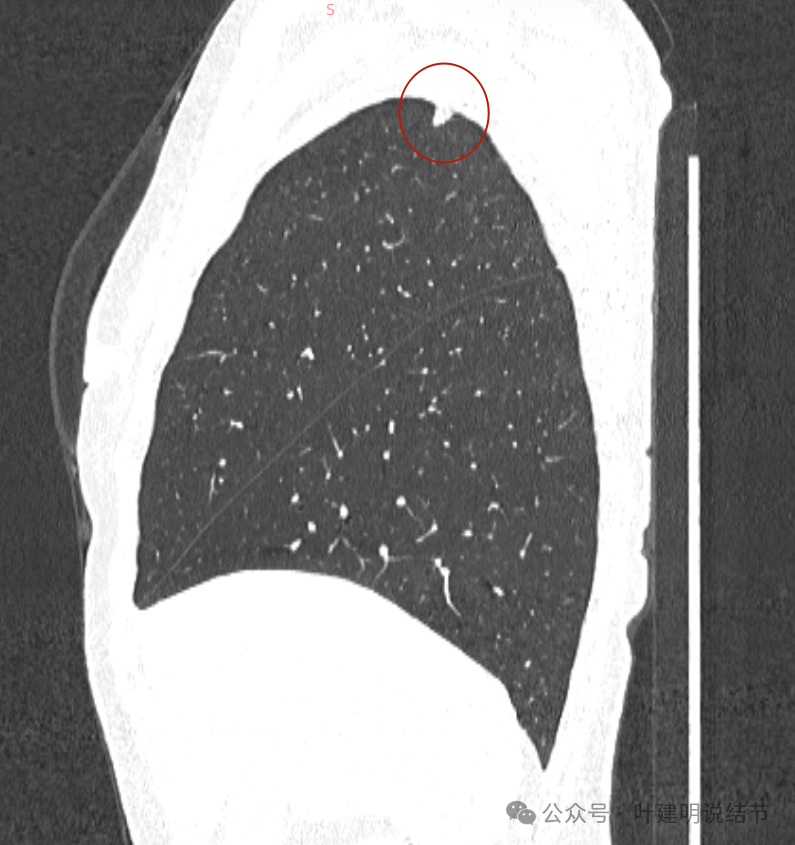
矢状位见病灶也是缺乏收缩力与膨胀性,也是宽基底紧贴于胸壁。
右侧三个病灶前后对比情况:
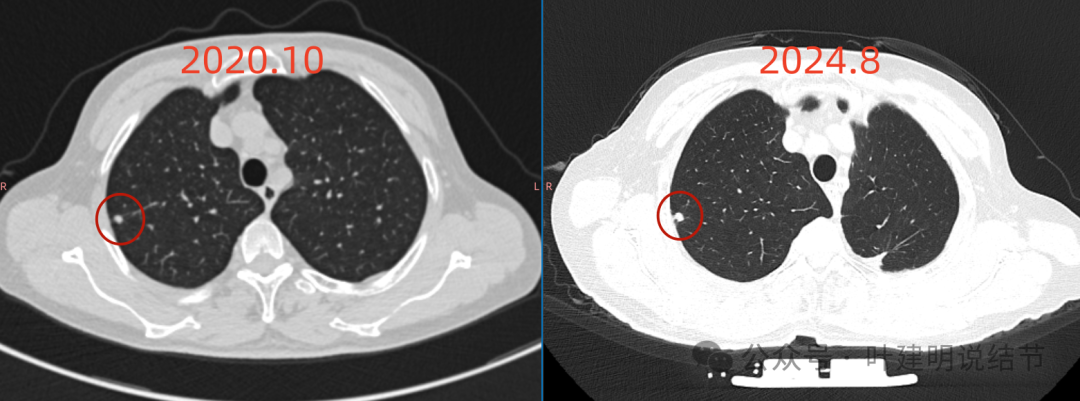
病灶1略有增大的样子,但一开始也是实性的,整体轮廓与边界清。
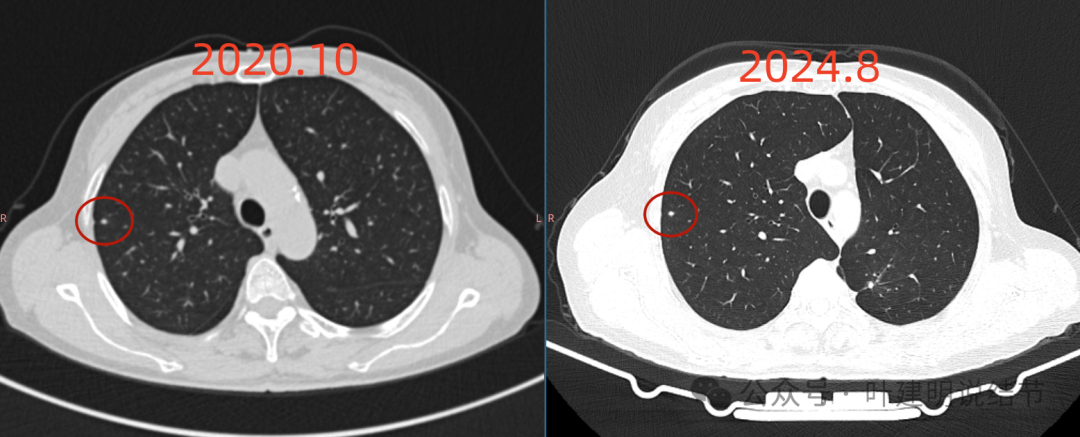
病灶2前后对比变化不明显,是微小实性结节,更像良性。
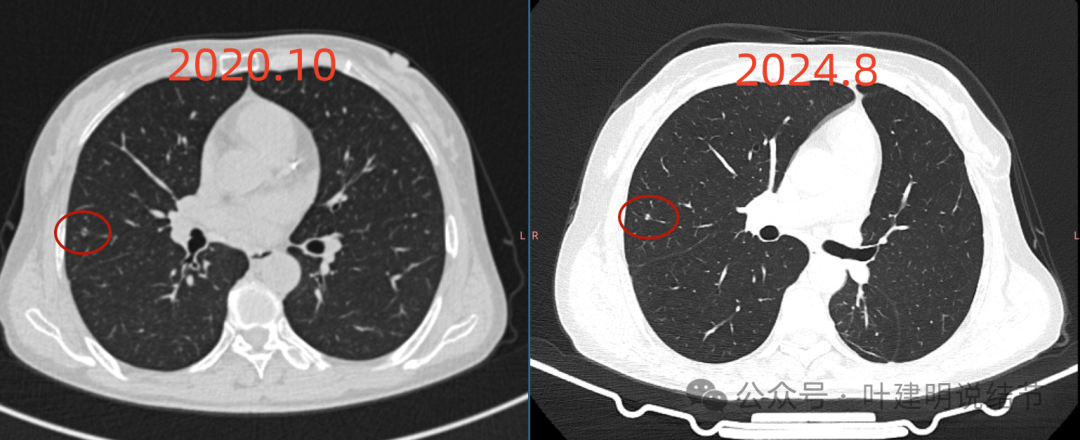
病灶3于2020年时有点像磨玻璃密度,到了4年后基本上实性了,但微小,范围没有扩大,反而显得小了点。
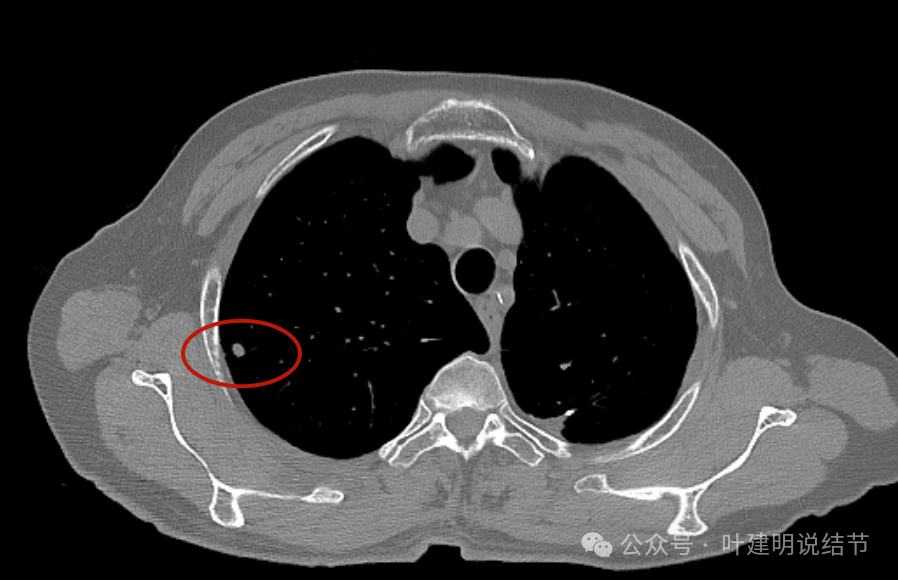
病灶1纵隔窗中间密度略低,也就是主病灶。
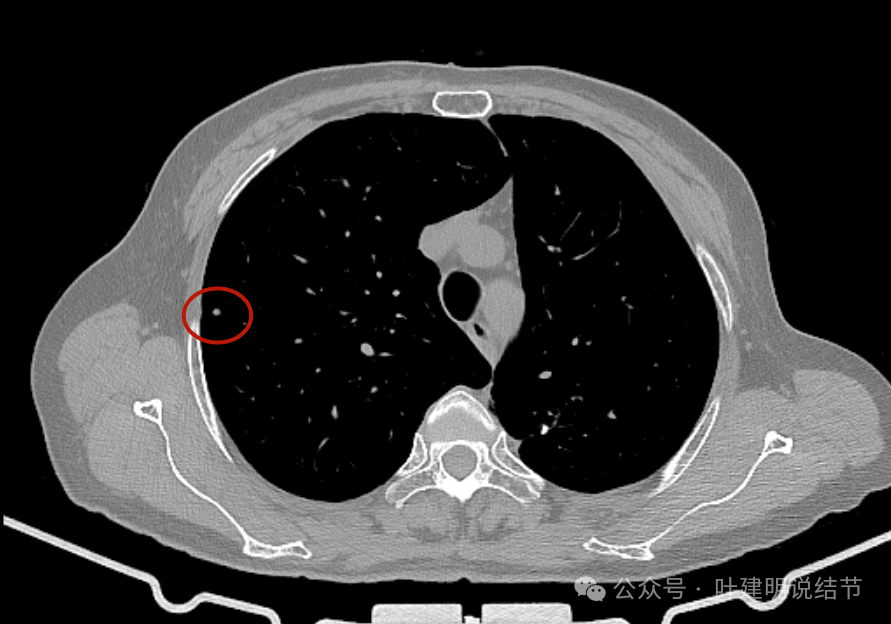
病灶2密度实性,但很小。
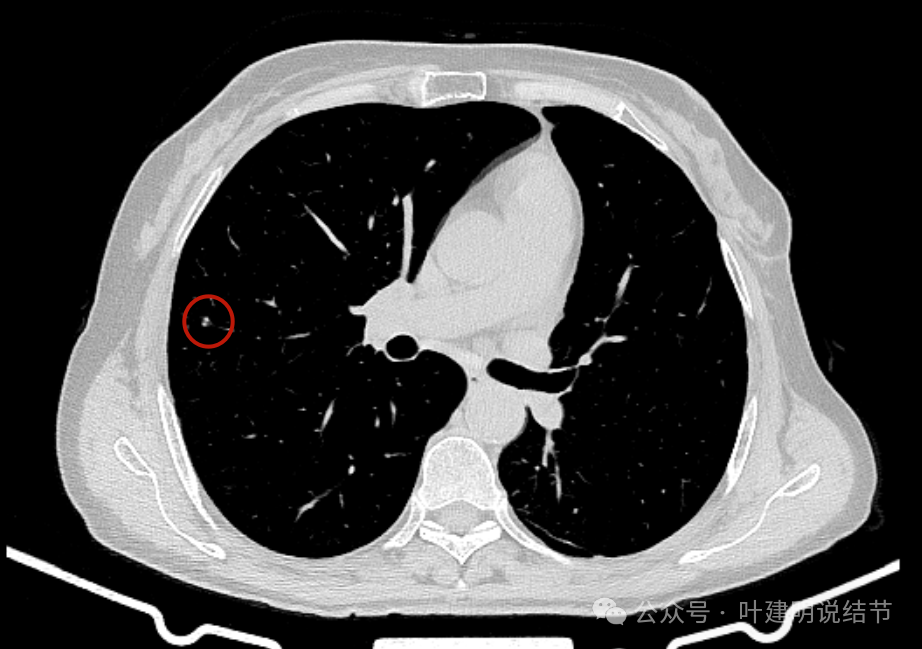
病灶3原来是钙化的。
我的意见:
右肺三处结节均是实性,从2020年开始到2024年一直存在,大小与形态无显著变化。这样的密度如果恶性,随访一直稳定是不能够很好解释的。况且最小的那处在纵隔窗上是有钙化的。其实这三处的样子与左肺尖被切掉的应该是差不多的性质。所以我是认为右肺三处结节均为良性的,根本不需要干预处理或切除,只需按左下叶早期肺癌术后该如何随访复查就随访复查就可以了。意见供参考!
感悟:
随访长达4年几乎没有明显进展,而且主病灶边缘光滑、没有毛刺分叶、宽基底与胸壁接触、灶内中间密度偏低,加上左肺尖类似影像表现的已经证实良性,次病灶中有钙化病灶。怎么看也不像恶性的,退一万步讲,风险肯定是低的。何况左侧已经手术过,还存在哮喘的情况,居然还建议右侧三处均切除!影不影响生活质量?切了几乎必是良性的,有何意义?左下病灶之所以恶性,一是影像表现明显不同于其他这几处,它是混合磨玻璃密度,表面不平有细毛刺;二是随访1年就有进展。但才1.2厘米的腺癌,又没有高危亚型或高危因素,加上右侧这几处结节术前就存在,当然更不可能转移。所以根本没有手术的必要!当然为了避免过度治疗之嫌疑,给出的意见是“建议行右肺三处结节切除或者密切随访”。但潜台词呢?


