重症肺炎疑似 CRKP 感染的 ICU 查房流程
时间:2026-05-06 19:25:43 热度:37.1℃ 作者:网络
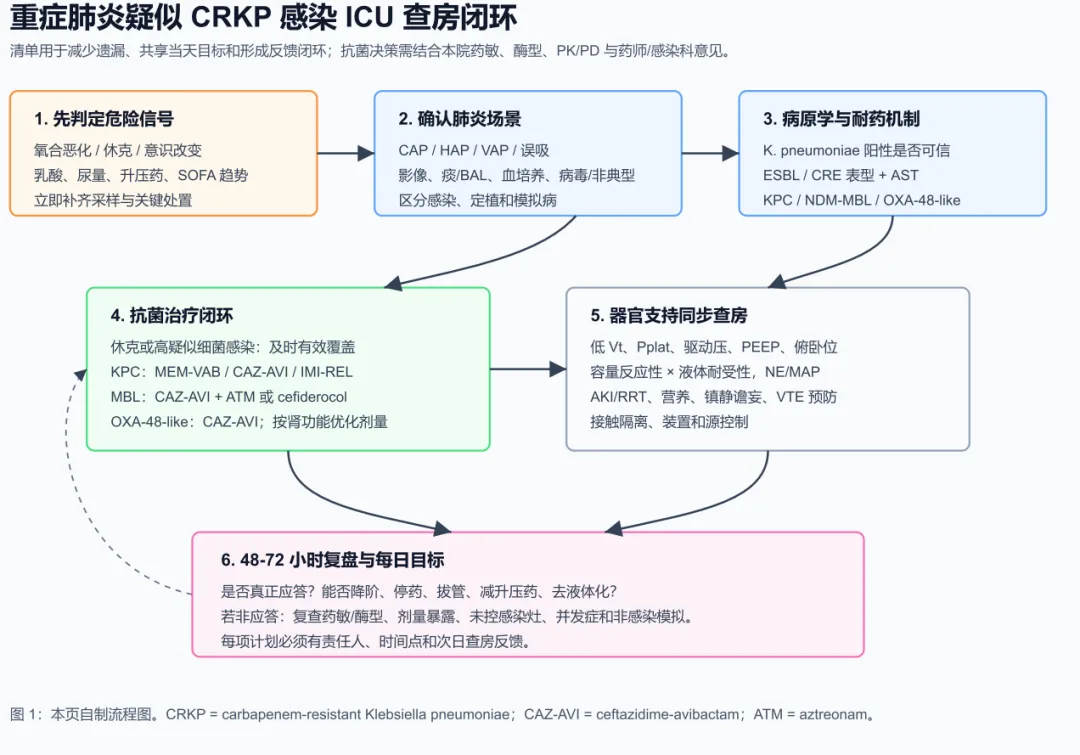
本流程按 ICU_Rounding_Checklists 的查房理念重写。ICU 查房清单不是机械打勾,而是固定团队当天必须共同回答的问题:患者是否安全,肺炎诊断是否成立,病原证据是否可靠,抗菌药是否覆盖目标病原,呼吸和循环支持是否达标,明天如何判断今天计划有效。归档综述显示,ICU 清单可改善多类流程结局;定性研究把查房清单概括为 “daily reminder for evidence-based practices”,同时强调简短、相关、持续嵌入工作流。
肺炎诊断与疗程以idsa-2016-hap-vap-guideline 为主轴。原文支持 VAP 诊断采用“noninvasive sampling with semiquantitative cultures”,经验治疗受本院 antibiogram、MDR 风险和严重程度驱动,HAP/VAP 常规疗程锚定为 “7-day course”。CRE/CRKP 定向治疗以idsa-2024-amr-gram-negative-guidance 为主轴:耐药表型本身不自动延长疗程,原文表述为“duration of therapy should not differ”;MBL 型 CRE 的关键路径包括 “ceftazidime-avibactam in combination with aztreonam”。重症感染抗菌策略来自 ICM 2025,强调 “Rapid de-escalation to narrow-spectrum monotherapy”、短疗程、PK/PD 优化和必要时 TDM。非应答肺炎则以 “48-72h” 为复盘窗口,重新审视诊断、病原、暴露、源控制和宿主因素。
1. 查房前准备:把材料整理成可决策的数据篮子
正规查房从床旁前开始。管床医生先准备五个数据篮子,而不是临时翻检验单。第一是时间轴:入院日、ICU 日、插管日、发热日、抗菌药启动日、休克出现日、首次肺炎克雷伯菌阳性日和最近一次换药日。第二是呼吸轴:氧疗或呼吸机模式,FiO2、PEEP、P/F、平台压、驱动压、顺应性、PaCO2、pH、痰量和影像变化。第三是循环轴:MAP、乳酸、升压药剂量、尿量、CRT、床旁超声、出入量和液体阶段。第四是感染轴:体温、白细胞、PCT/CRP 趋势,各类培养标本质量和结果。第五是用药轴:既往抗菌药暴露、当前方案、负荷剂量、肾功能或 RRT 调整、输注方式、TDM、停药计划和不良反应。
准备阶段还要写一句话问题表述。推荐格式为:“ICU 第 X 天、插管第 X 天,HAP/VAP 或重症肺炎,疑似 CRKP 感染,合并急性低氧性呼吸衰竭/ARDS 与脓毒性休克;今天确认肺炎克雷伯菌是否真实致病,是否为 CRE/CRKP 及其酶型,支持治疗与抗菌暴露是否进入 48-72 小时闭环。” 如果只能说“痰培养耐药肺克,所以加强抗感染”,说明病例尚未被转化为可查房、可复盘的问题。
2. 查房开场:先定义当天最危险的问题
主查医生开场先问一个问题:患者现在最可能死于什么,是低氧、休克、酸中毒、源控制失败、药物暴露不足,还是诊断错误。疑似 CRKP 会吸走注意力,让团队把所有恶化都解释为“抗感染不够强”。正规查房应先把生理危险摆在前面:SpO2 是否依赖高 FiO2,P/F 是否下降,是否有高碳酸血症和呼吸肌疲劳,MAP 是否靠升压药维持,乳酸是否下降,尿量和意识是否恶化。
随后界定肺炎场景。社区起病、入院后 48 小时、机械通气 48 小时后,分别指向 CAP、HAP 和VAP;但 ICU 患者常有误吸、肺水肿、肺不张、ARDS、肺栓塞和肺出血等混合表现,不能用一次胸片或一次痰培养完成诊断。查房开场要明确当前工作诊断的证据强度:确定、很可能、可能、低可能。证据越弱,抗菌药越需要写成“经验覆盖并等待复盘”,而不是确定的 CRKP 肺炎。
3. 第一轮床旁安全:气道、呼吸、循环先过关
第一轮只处理立即危险,不讨论复杂文献。气道方面确认插管深度、固定、气囊压力、牙垫、分泌物、痰栓、吸痰后氧合、误吸风险和是否需要支气管镜。若痰量突然减少但气道压升高、顺应性下降、单侧呼吸音减弱,要优先排查痰栓、气胸、插管移位、肺不张或设备问题。若尚未插管,查房要判断 HFNC 或 NIV 是否已经失败:意识障碍、休克、分泌物多、呼吸功显著增加、氧合快速恶化或酸中毒加重,都提示不能让无创支持拖延安全气道。
呼吸方面按 ARDS 和 机械通气语言记录,而不是只写“吸氧后尚可”。插管患者要报告模式、潮气量是否按预测体重、FiO2、PEEP、平台压、驱动压、呼吸频率、顺应性、PaCO2、pH、人机同步和镇静深度。PEEP 调整要同时看氧合和循环:氧合改善但平台压、驱动压、PaCO2 或升压药剂量上升,可能是过度膨胀或右心负荷增加。P/F 持续低、FiO2 需求高或中重度 ARDS 时,当天就要讨论俯卧位、短期神经肌肉阻滞、肺复张边界和 ECMO 转诊阈值,而不是等到“明天再看”。
循环方面进入 Sepsis 和 Septic_Shock 框架。查房必须同时看 MAP、乳酸、去甲肾上腺素剂量、尿量、CRT、皮温、心率、心律、动脉压波形和床旁超声。ssc-2026-sepsis-guidelines 支持休克时快速抗菌、动态复苏、去甲肾上腺素一线和初始 MAP 约 65 mmHg;但后续补液不能凭低血压惯性追加,要区分仍需复苏、维持治疗还是去液体化。肺炎合并高 PEEP、右室负荷、酸中毒或心肌抑制时,盲目补液可能同时恶化氧合和静脉回流。
4. 第二轮肺炎诊断:区分感染、定植和模拟病
HAP/VAP 诊断不能由“发热 + 痰培养肺炎克雷伯菌”自动成立。VAP 患者气管内定植常见,广谱抗菌药会改变菌群,气道标本也容易受取样质量影响。查房要逐项回答:是否有新发或进展性肺部浸润,氧合是否恶化,分泌物是否变脓或明显增加,是否有系统炎症反应,样本是否来自合格下呼吸道,革兰染色是否有大量中性粒细胞,同一病原是否重复出现,是否伴血培养阳性或同侧胸水证据。若证据不连贯,应把 CRKP 写成“可能致病菌或定植菌待判定”,而不是直接进入最强治疗。
影像复核要有问题导向。床旁胸片适合看管路、气胸、大片实变和容量变化,但对脓胸、肺脓肿、肺栓塞、机化性肺炎、隐匿误吸、肺不张和弥漫性 ARDS 分辨有限。非应答或诊断不清时,胸部 CT、床旁肺超声、支气管镜和胸水评估应进入计划。若影像表现与感染指标不一致,例如白细胞和 PCT 下降但氧合恶化,应优先考虑容量负荷、ARDS 进展、肺不张、肺栓塞或通气策略问题。若影像进展但炎症指标不高,也要考虑机化性肺炎、肺出血、药物性肺损伤和肿瘤/间质病背景。
误吸要单独处理。重症患者常有吞咽障碍、镇静、胃潴留、肠内营养反流、气囊漏气和仰卧位风险。误吸事件后的早期低氧和浸润可能是化学性肺炎,不一定立刻需要覆盖所有耐药菌;但若患者已有 ICU 暴露、机械通气、既往广谱抗菌药、CRE 定植或休克,误吸可成为 HAP/VAP 的触发点。查房要写清误吸证据、气道保护能力、胃肠动力、床头角度、营养路径和口腔护理,而不是只把误吸归入“感染重”。
5. 第三轮病原学:把 CRKP 标签拆成可治疗机制
CRKP 不是一个足够精确的治疗指令。正规查房要求把微生物结论拆成四层。第一层是病原身份:肺炎克雷伯菌是否来自合格下呼吸道标本、血培养、胸水或重复标本,是否与病情变化时间吻合。第二层是耐药表型:是否为 ESBL-Kp、CRE/CRKP,碳青霉烯 MIC 是多少,对头孢他啶-阿维巴坦、亚胺培南-瑞来巴坦、美罗培南-维博巴坦、头孢地尔、多黏菌素、替加环素或氨基糖苷是否有体外活性。第三层是酶型:KPC、NDM/VIM/IMP 等 MBL、OXA-48-like,还是孔蛋白缺失合并 ESBL/AmpC。第四层是检测可信度:自动药敏是否需要复核,是否能做mCIM/eCIM、PCR、快速分子 panel 或联合药敏。
不同机制对应不同路径。ESBL-Kp 导致重症肺炎、菌血症或休克时,碳青霉烯常是稳定经验骨架,后续根据药敏降阶。KPC-CRKP 可讨论 meropenem-vaborbactam、ceftazidime-avibactam 或 imipenem-cilastatin-relebactam,cefiderocol 可作为替代。MBL 型 CRKP 不能把ceftazidime-avibactam 单药视为充分覆盖,因为阿维巴坦不抑制 MBL;可及条件下应讨论ceftazidime-avibactam + aztreonam、cefiderocol 或 aztreonam-avibactam。OXA-48-like 分支以 ceftazidime-avibactam 为核心选择之一。非碳青霉烯酶 CRE 则要看 MIC、感染部位和能否通过高剂量延长输注达到暴露。
查房还要防止“体外敏感等于体内有效”的误读。肺部感染受药物肺组织穿透、脓肿/坏死、气道分泌物、RRT、ECMO、低白蛋白、肥胖、增大分布容积和增强肾清除影响。替加环素或类似药物即使有体外活性,也要警惕血药浓度和菌血症场景;多黏菌素即使显示敏感,也受肾毒性、异质性耐药和肺部暴露限制。已有更优 β-内酰胺/β-内酰胺酶抑制剂可用时,不应把多黏菌素长期联合当作常规答案。
6. 第四轮抗菌药闭环:启动、覆盖、暴露、降阶
抗菌查房每天固定四问:是否必须现在治疗,当前覆盖是否命中目标,药物暴露是否达标,何时降阶或停药。休克、脓毒症高度可能或快速恶化时,采样应尽快完成但不能实质性延误治疗;无休克且感染概率低时,可用短诊断窗口补齐影像和标本,避免把定植菌当作重症感染治疗。经验方案由本院 antibiogram、既往 90 天静脉抗菌药、CRE/ESBL 定植、住院天数、机械通气、RRT、ARDS、免疫抑制和休克驱动,而不是由单一痰培养或“耐药菌恐惧”驱动。
医嘱必须写成可复盘格式。第一行写目标:疑似 HAP/VAP,目标覆盖肺炎克雷伯菌/CRE,同时覆盖或排除 MRSA、铜绿假单胞菌、鲍曼不动杆菌、厌氧菌或真菌的理由。第二行写证据:标本类型、采样时间、样本质量、培养数量、药敏和酶型。第三行写方案:药物名称、负荷剂量、维持剂量、肾功能/RRT/ECMO 调整、延长输注或持续输注、TDM 计划和预计复盘时间。第四行写撤退计划:哪些抗菌药今天停,哪些待药敏后降阶,若血培养阴性和临床好转何时停止重复培养,若无感染证据何时停药。
PK/PD 是重症肺炎查房的核心,不是药师附属备注。β-内酰胺类要考虑负荷剂量后延长或持续输注,以提高游离药物浓度超过 MIC 的时间;肾功能快速变化、RRT、低白蛋白、肥胖、严重水肿、烧伤、ECMO 或增强肾清除时,常规说明书剂量可能不足或过量。氨基糖苷、多黏菌素、万古霉素等要关注 TDM、肾毒性和疗效边界。若患者经过 24 小时后循环改善、肾功能改变或RRT 模式变化,抗菌剂量必须重算,不能沿用昨日医嘱。
降阶不是等患者完全好转才做。ICM 2025 重症抗菌治疗原文强调快速窄谱化和短疗程;ATS/IDSA HAP/VAP 也强调按临床反应和微生物结果降阶。正规查房在 48-72 小时必须给出明确结论:继续原方案、窄谱化、停用不必要覆盖、换用针对酶型的药物、补充源控制,或停止抗菌药并寻找非感染原因。若疗程到第 7 天左右仍想延长,必须写出理由:免疫抑制、脓胸/肺脓肿、菌血症未清除、源控制失败、持续休克、影像与临床不一致,还是新发感染;不能用“CRKP 所以疗程长”作为理由。
7. 第五轮呼吸支持:把氧合目标转化为肺保护计划
插管后不能把查房目标写成“维持 SpO2”。重症肺炎伴 ARDS 的核心是降低呼吸机相关肺损伤,同时保证足够氧合、通气和循环。每日记录潮气量、平台压、驱动压、顺应性、机械功和 P/F;潮气量通常按预测体重设置在肺保护范围,平台压和驱动压越高,越要重新评估潮气量、PEEP、过度膨胀、分泌物、肺不张和患者自主呼吸努力。严重人机不同步时,要先确认疼痛、焦虑、谵妄、气道阻塞、酸中毒和通气目标,再决定加深镇静或短期肌松。
PEEP 和俯卧位要有日目标。PEEP 上调后必须比较氧合、顺应性、驱动压、血压、右室负荷和PaCO2。P/F 低且 FiO2 需求高时,俯卧位应被写成主动评估项目:禁忌证、导管安全、压伤、镇静肌松、营养调整、预计开始时间和复位后评估。若仍难以维持氧合,应讨论 ECMO 适应证、转运风险和家属沟通。
VAP bundle 和撤机计划同样属于治疗。床头抬高、口腔护理、气囊压力、管路管理、吸痰策略、镇静最小化、SAT/SBT 配对、早期活动和每日拔管可能性评估,要与抗菌药同等认真。若患者 FiO2、PEEP、升压药和意识状态允许,应每天判断能否减镇静、做自主呼吸试验和拔管准备;若不能撤机,要写明障碍是氧合、循环、意识、分泌物、肌无力、营养还是谵妄。这样才能避免“肺炎未好所以不能撤机”的笼统判断。
8. 第六轮循环、肾脏和液体:避免支持治疗相互抵消
肺源性脓毒症的支持治疗要防止内部冲突。早期低灌注时需要复苏,但 ARDS 阶段过多液体会恶化肺水肿和氧合;高 PEEP 可能改善氧合,却降低静脉回流或加重右心负荷。查房要写清患者处于复苏、优化、稳定还是去液体化阶段,并用乳酸、尿量、CRT、床旁超声、被动抬腿、肺水和液体出入量验证。
肾脏部分至少包括肌酐趋势、尿量、RRT 模式、滤器寿命、酸碱和电解质。RRT 模式变化会直接改变 β-内酰胺、氨基糖苷、多黏菌素和万古霉素暴露;少尿恢复期也可能让昨日减量方案迅速不足。正规查房要把“药物剂量已按今日肾功能/RRT 重算”作为固定句。
液体管理要与营养和血流动力学联动。进入稳定期后可设定 24 小时净平衡目标,但前提是 MAP 稳定、乳酸下降、升压药可接受、无明显容量反应性,且肾脏或 RRT 支持可执行。若目标是负平衡,却同时存在大量稀释液、营养不达标和频繁补液,计划本身需要重写。
9. 第七轮 ICU 常规安全:把清单落实为当天医嘱
ICU 清单的价值在于防止只围绕“感染”讨论而漏掉基础安全。镇痛镇静要记录疼痛评分、RASS、谵妄筛查、每日唤醒和撤机障碍。营养要写明肠内营养、热量蛋白目标、胃潴留、误吸风险、血糖和电解质。血栓预防、应激性溃疡预防、导管必要性、压伤、口腔护理、早期康复和家属沟通也应进入交班。
CRKP 还必须带出院感查房。接触隔离、手卫生、环境清洁、床旁设备专用、转运通知、主动筛查和抗菌药管理缺一不可。若患者来自长期护理机构、既往 CRE 定植、同病区聚集或多患者出现相同菌株,要通知院感团队评估传播风险。院感计划不能只写“已隔离”,要写责任人、复核时间、筛查对象和终末消毒。
10. 第八轮多学科分工:把“会诊建议”转成责任人
重症 CRKP 肺炎通常不是单科能完成的任务。感染科负责病原证据、酶型路径和降阶时机;临床药师负责 PK/PD、剂量、输注、TDM、肾功能/RRT 调整和相互作用;微生物室负责标本质量、药敏复核和碳青霉烯酶检测;呼吸治疗师负责肺保护、俯卧位、吸痰和撤机评估;护士负责气道、镇静、压伤、隔离、出入量和 bundle;院感团队负责隔离和传播风险。
查房结束时不能只写“请感染科会诊”。要写成任务单:感染科今日确认 KPC/MBL/OXA-48-like 分支和替代方案;药师按 CRRT 模式重算剂量并标注输注时间;微生物室追加 mCIM/eCIM 或PCR;呼吸治疗师复评 PEEP 和俯卧位条件;护士按接触隔离清单复核床旁物品和转运标识;管床医生明早前汇总 48-72 小时抗菌 time-out 指标。
11. 第九轮非应答路径:48-72 小时后不要只升级抗菌药
若 48-72 小时后仍持续发热、P/F 下降、FiO2 或 PEEP 升高、升压药增加、乳酸不降、白细胞/PCT 反弹或影像进展,查房结论不能写成“抗感染加强”。应按icm-2025-nonresponding-pneumonia-approach 重启五类评估。第一,诊断是否正确:肺水肿、肺栓塞、肺出血、机化性肺炎、药物热、吸收热、ARDS 进展或肿瘤/间质病是否可能。第二,病原是否遗漏:MRSA、铜绿假单胞菌、鲍曼不动杆菌、病毒、真菌、非典型病原、厌氧菌或培养被抗菌药抑制。第三,药物暴露是否不足:RRT、ECMO、增强肾清除、低白蛋白、肥胖、给药间隔、输注方式或 MIC偏高是否导致暴露失败。第四,源控制是否失败:脓胸、肺脓肿、导管感染、尿路、腹腔、鼻窦或压疮是否成为持续炎症来源。第五,宿主因素是否主导:免疫抑制、慢性肺病、反复误吸、营养差、糖尿病或长期卧床。
非应答复查要有最小检查包。通常包括复核用药时间轴、重新读片或胸部 CT、合格下呼吸道标本或支气管镜采样、血培养、必要时胸水/导管/尿培养、床旁超声评估容量和心功能、药师复核剂量暴露、微生物室复核药敏和酶型。若病情恶化与抗菌药不匹配,不要一层层叠加多黏菌素、替加环素和抗真菌药,而应先判断失败是诊断、暴露、源控制还是宿主问题。否则治疗会变成毒性叠加,病因仍未解决。
12. 每日口述示范:把查房过程说成闭环
床旁口述可以按以下顺序进行。第一句:“患者 ICU 第 5 天、插管第 4 天,入院后发生HAP/VAP,当前疑似 CRKP 肺炎,合并中重度 ARDS 和脓毒性休克。”第二句:“过去 24 小时FiO2 从 0.8 降至 0.6,PEEP 10,P/F 由 110 到 150,去甲肾上腺素从 0.25 降至 0.12μg/kg/min,乳酸由 4.2 降至 2.6,尿量 0.6 mL/kg/h,说明呼吸和循环有改善但仍高危。”第三句:“病原证据为两次合格气管抽吸均见肺炎克雷伯菌,血培养阴性,药敏提示碳青霉烯耐药,酶型待回报;结合影像进展和氧合恶化,暂按可能 CRKP VAP 处理。”
第四句进入治疗:“目前经验方案覆盖 CRE 和非发酵菌,同时已停用无明确目标的重复厌氧覆盖;今天联系微生物室加做碳青霉烯酶检测,药师按 CRRT 模式重算 β-内酰胺剂量并采用延长输注,48 小时后根据酶型和 MIC 决定是否换成 KPC、MBL 或 OXA-48-like 对应方案。”第五句进入支持:“呼吸按肺保护通气,维持平台压和驱动压目标,下午评估俯卧位;循环维持 MAP 约65,动态评估容量反应性,若乳酸不降做心超和源控制复查。”第六句进入安全:“执行 VAP bundle、接触隔离、导管必要性复核、营养镇静谵妄和 VTE 预防。”最后一句给明日反馈:“明天必须回答酶型是否明确、P/F 是否继续改善、升压药是否下降、药物暴露是否达标、是否可以降阶或停用无目标覆盖。”
13. 病程记录模板:让明天能追问今天
推荐把每日病程固定成七段。一,问题表述:重症 HAP/VAP 或 CAP,疑似/确诊 CRKP,合并ARDS、脓毒性休克、AKI 或其他器官功能障碍。二,证据强度:影像、氧合、炎症、标本质量、培养次数、血培养、药敏和酶型。三,危险评估:当前最危险的是低氧、休克、酸中毒、源控制失败、药物暴露不足还是诊断不确定。四,抗菌计划:目标病原、药物选择理由、剂量、输注、TDM、肾功能/RRT 调整、降阶和疗程节点。五,器官支持:呼吸机、俯卧位、循环复苏、升压药、液体阶段、肾脏和营养。六,安全与院感:VAP bundle、导管、VTE、SUP、镇静谵妄、压伤、康复、接触隔离。七,复盘点:48-72 小时判断继续、降阶、换药、停药或重启诊断。
一个合格结论应类似:“患者目前为可能 CRKP VAP,证据强度中等,主要危险为 ARDS 低氧和脓毒性休克。今日策略是在不延误治疗的前提下补齐酶型和药敏证据,使用可覆盖 CRE 的方案并优化 PK/PD,停用无目标重复覆盖;同时按肺保护通气、动态循环复苏、CRRT 剂量重算和接触隔离执行。若 48-72 小时后氧合、乳酸和升压药无改善,按非应答肺炎路径复查 CT/支气管镜/ 源控制/暴露和模拟病。”这样的记录可以被次日查房验证;“继续抗感染,密切观察”则无法验证。
14. 家属沟通与常见错误
CRKP 沟通要准确但不过度承诺。可以说明:目前怀疑或确认的是对常规碳青霉烯类耐药的肺炎克雷伯菌,治疗难度高,需要依赖药敏、耐药机制、肺部感染证据和器官功能选择方案;抗菌药只是治疗的一部分,呼吸支持、休克复苏、肾脏剂量、营养、护理和院感隔离同样决定结局。48-72 小时复盘不是等待,而是用氧合、升压药、乳酸、尿量、培养和影像判断当前策略是否有效。
常见错误有五个:把痰培养 CRKP 等同于 CRKP 肺炎;把所有 CRE 当成同一种治疗问题;把“耐药”当成自动延长疗程理由;抗菌药越叠越多却不复核暴露;只盯着感染,忽略 ARDS、休克、液体、撤机和院感。正规查房的目标是把复杂病例拆成可执行、可验证的闭环:患者此刻是否安全,肺炎诊断是否可靠,肺炎克雷伯菌是否真实致病,CRE 机制和可用药物是否明确,抗菌暴露是否达标并可降阶,48-72 小时后用什么指标判断成功或失败。


