脓毒症休克到底是早期应用去甲肾上腺素还是晚期应用?
时间:2026-05-05 17:14:21 热度:37.1℃ 作者:网络
核心问题不是“所有脓毒症患者是否都要立刻上去甲肾上腺素”,而是:在脓毒性休克中,是否应避免因为等待补液完成而造成持续低灌注。
一句话结论
现有证据总体支持:在明确脓毒性休克且存在血管扩张型低血压时,不应延迟去甲肾上腺素;早期启动通常可更快达到 MAP、减少早期补液量,并可能改善死亡率。 但死亡率证据仍受观察性研究、PSM 研究、时间零点定义和患者表型差异影响;“极早期”并非人人获益,低 DBP / 宽脉压等血管扩张表型可能是更合适的获益人群。
证据梳理
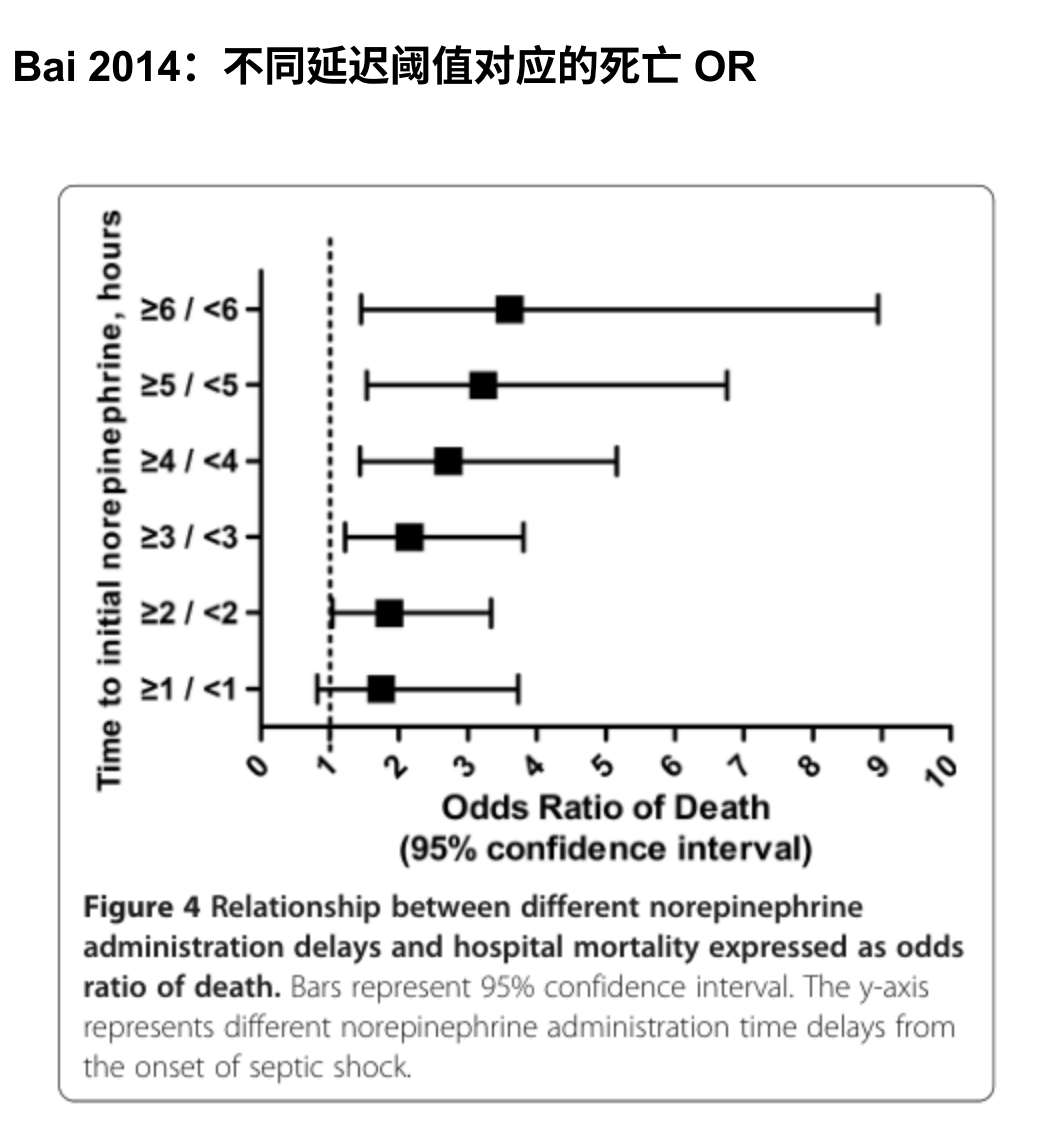
1. 2014 Critical Care 原始队列:延迟与 28 天死亡上升相关
Bai 等回顾性纳入 213 例成人脓毒性休克患者,全部以去甲肾上腺素作为初始血管加压药。早期组定义为休克发生后 <2 h 启动 NE,晚期组为 ≥2 h。结果显示:早期组 28 天死亡率 29.1%,晚期组 43.3%;NE 延迟 ≥2 h、≥3 h、≥6 h 时死亡风险逐步升高。早期组还表现为 MAP 更快恢复、乳酸更低、低血压持续时间更短、24 h 补液量更少、NE 总剂量和使用时间更少,但 ICU 住院时间无显著差异。
这项研究的价值在于直接提出“不要把升压药拖到补液失败以后很久才开始”的概念;局限是单中心回顾性外科 ICU 队列,存在残余混杂,不能单独证明因果。
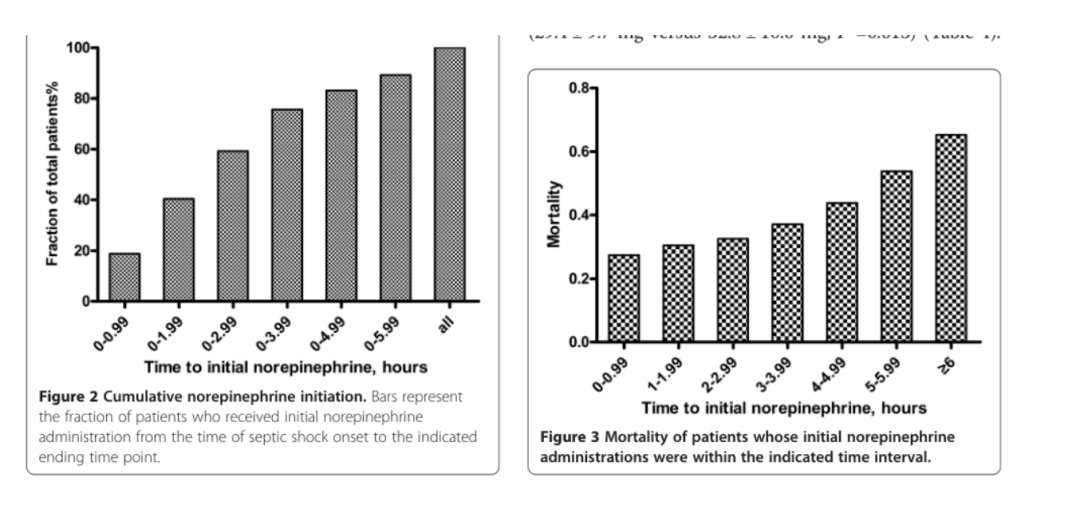
Bai 2014:NE 启动延迟与死亡率阶梯上升
2. 2025 Critical Care 更新 meta:信号偏向早期,但 TSA 不充分
Shi 等 2025 meta 纳入 10 项研究、4767 例患者。RCT + PSM 研究合并显示早期 NE 与较低死亡率相关(OR 约 0.65),观察性研究也偏向获益;同时早期 NE 可缩短 MAP 达标时间、减少前6 h 补液量,并增加 28 天机械通气无支持天数。ICU 住院时间和 RRT 需求未显示稳定差异。
关键限制是异质性高,且 trial sequential analysis 未达到所需信息量,提示死亡率结论仍不确
定。亚组分析提示获益可能集中在乳酸较低、NE 启动不是“1 h 内极早”的人群,但这也可能反映
病情严重度和复苏策略差异。
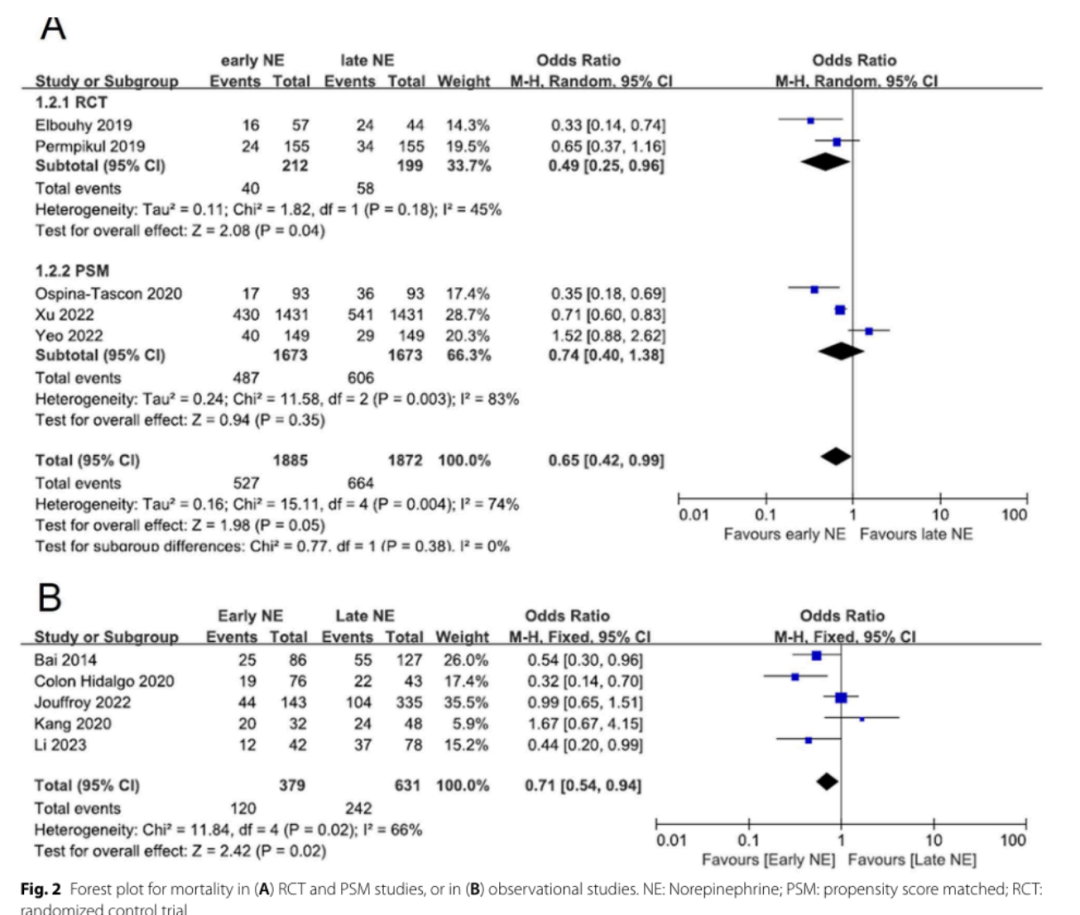
Shi 2025:早期 vs 晚期 NE 死亡率森林图
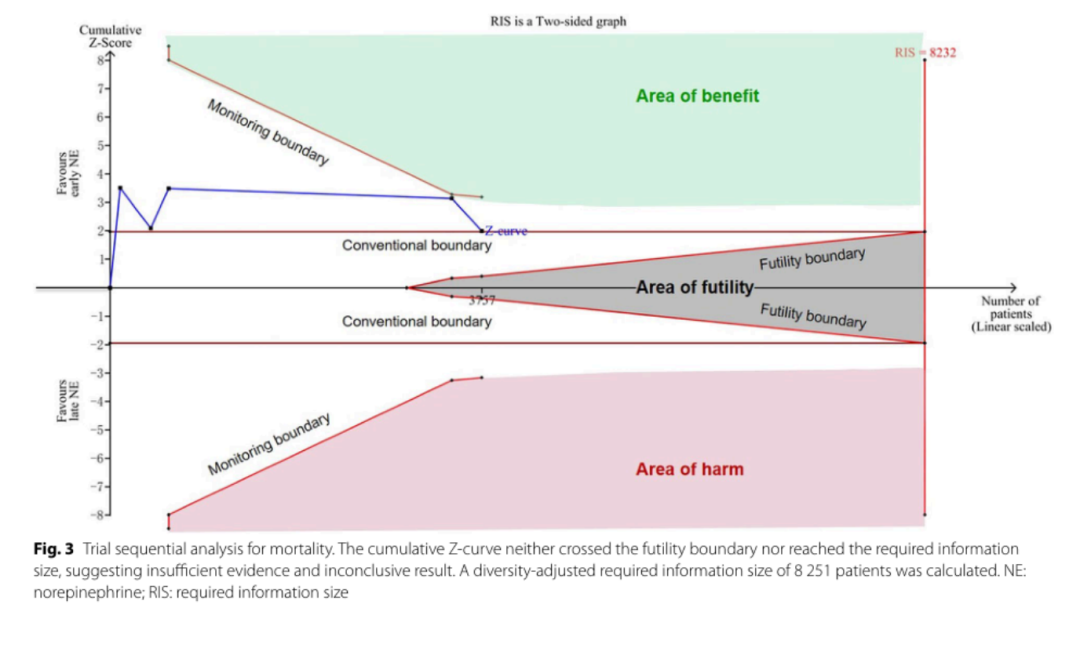
Shi 2025:TSA 显示证据量仍不足
3. 2025 Annals of Intensive Care meta:早期不等于极早期
Ma 等 2025 meta 将 RCT 和准实验研究作为主要证据,整体短期死亡率差异未达统计学显著;但按启动时间切分后,1-3 h 内启动与短期死亡率降低相关,而 1 h 内极早期启动未显示明确获益,且异质性很高。ICU 住院时间无稳定改善。
这与床旁经验一致:如果患者仍处于明显容量不足、窄脉压、出血、心源性成分或右心衰场景,过早单纯升 SVR 可能不能改善前向血流。早期 NE 应与动态补液评估、心超、乳酸/CRT/尿量和
感染源处理同步,而不是替代复苏。
4. 2026 Critical Care 表型研究:低 DBP / 宽 PP 可能最受益
Ko 等 2026 多中心队列将“早期”定义为分诊后 ≤25 min 启动血管加压药。总体结论不是人人获益,而是按血流动力学表型分层:DBP <50 mmHg 患者中,早期升压与较低院内死亡相关(47.1% vs 62.5%,调整 OR 0.48);DBP ≥50 mmHg 患者无明显死亡获益。低 DBP 且宽脉压者获益最明显。
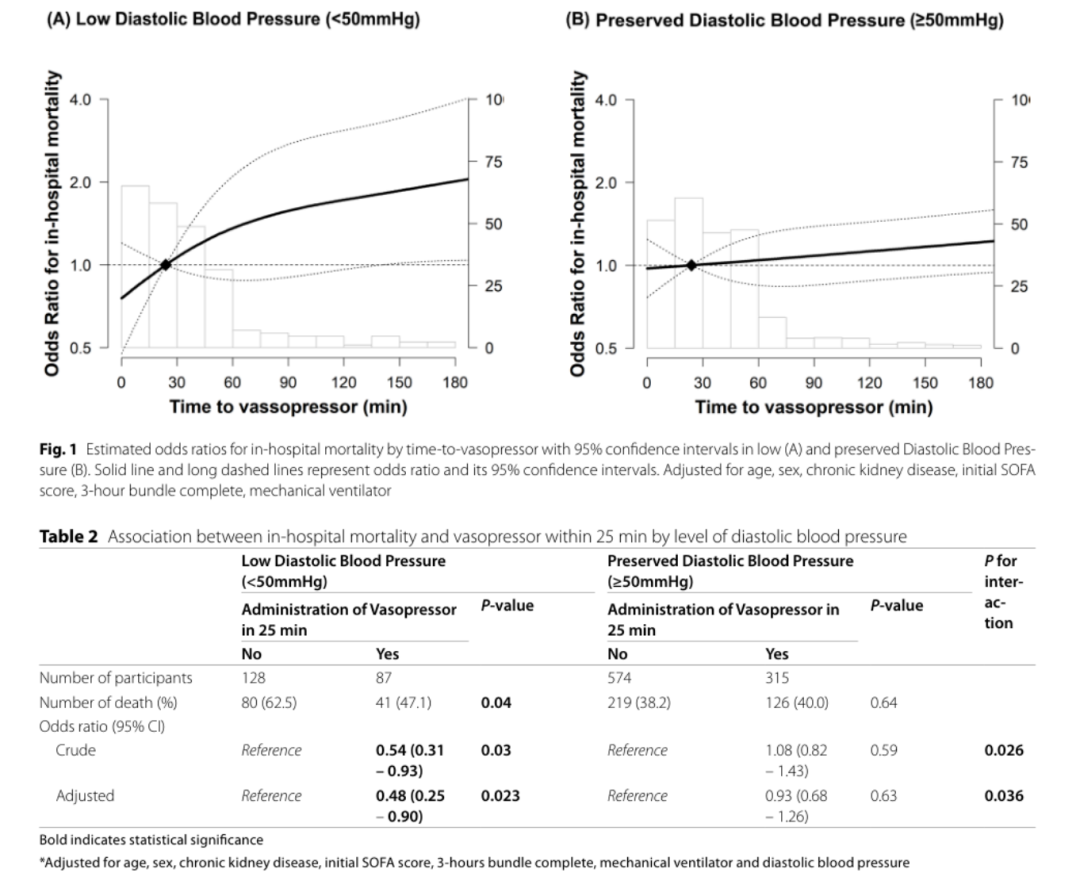
Ko 2026:按 DBP 分层后,早期升压获益集中在低 DBP 组
这提示“早期去甲肾上腺素”的适用靶点更像是血管扩张型休克:DBP 很低、脉压不窄、外周血管张力不足,而不是所有低血压患者。
床旁应用框架
-
先确认场景:感染相关器官功能障碍 + 持续低血压 / 低灌注,符合脓毒性休克时,NE 是一线升压药。
-
不要等待“补完整个液体包”才升压:若 MAP <65、DBP <50、低灌注持续,尤其表现为血管扩张型休克,应尽早启动 NE,同时继续动态评估液体反应性。
-
早期 NE 不等于拒绝补液:若 PLR / VTI / SV 提示液体反应性且无肺水、右心衰或静脉淤血,可小剂量分次补液;NE 与补液是并行调节血管张力和前负荷,而非二选一。
-
警惕不适合极早单纯升压的人群:窄脉压、明显低容量、出血、心源性休克、右心衰、严重心律失常或梗阻性休克,应先用心超和动态指标拆分机制。
-
目标不是“血压漂亮”:MAP 初始目标通常 65 mmHg;SSC 2026 对 ≥65 岁患者建议初始 60-65 mmHg 而非更高范围。后续必须看 CRT、尿量、乳酸趋势、Pv-aCO2、CO 和淤血。
-
同步处理病因:抗菌治疗、病原学采样、感染源控制、氧合/通气、AKI 和凝血异常管理不能被升压药掩盖。
实践结论
在 ICU 脓毒性休克中,较合理的策略是:识别休克后尽快建立可靠血压监测,进行有限且动态评估的初始补液;若低血压/低 DBP 持续,不等待大量补液完成,早期启动去甲肾上腺素以减少低灌注时间。 对血管扩张表型,这可能改善死亡率和早期复苏效率;对容量不足或低心排表型,则必须先拆分机制,避免把“早期升压”机械化。


