今天患者D-二聚体突然升高,到底怎么回事?
时间:2026-05-05 17:14:09 热度:37.1℃ 作者:网络
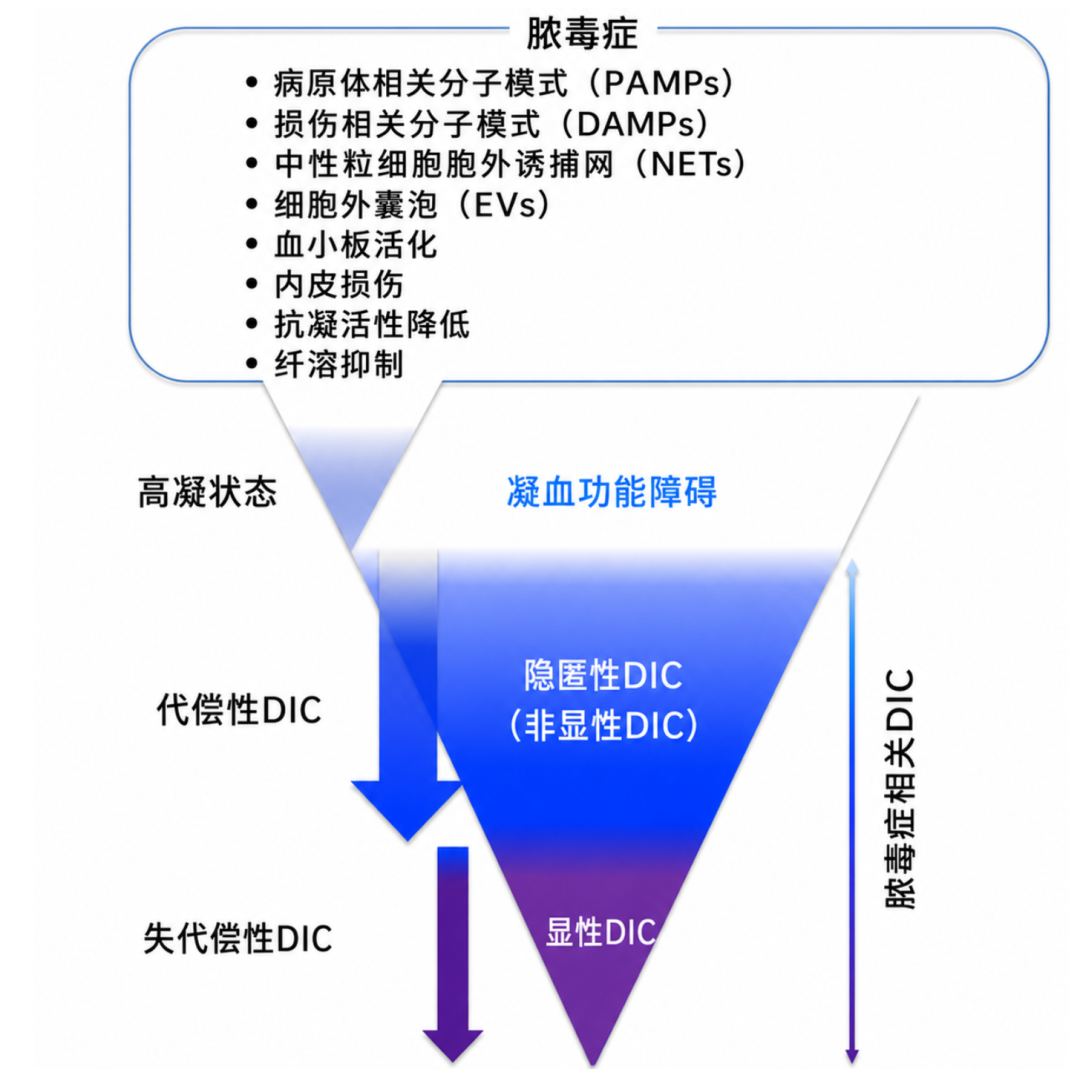
原始开放获取图片:Iba 等,Journal of Intensive Care 2023,Fig. 1。该图把脓毒症中的炎症-凝血激活、SIC 和 overt DIC 放在同一连续体中,有助于理解 ICU 中 D-二聚体升高为何常不等于单纯 VTE。
重症患者 D-二聚体升高不是一个诊断,而是一个“交联纤维蛋白形成并被降解过”的信号。它可以来自肺栓塞、深静脉血栓、脓毒症相关免疫血栓、DIC、创伤、术后、恶性肿瘤、导管相关血栓、ECMO/CRRT 回路、肝肾功能障碍和大出血后纤溶。临床落地的关键不是问“升高多少才危险”,而是问四件事:为什么测、验前概率多高、是否与血小板/PT/纤维蛋白原/SOFA 同步恶化、下一步动作能否改变管理。
在普通急诊或门诊疑似 VTE 场景,D-二聚体的主要价值是排除:低或中等验前概率患者,使用高敏检测且阴性时,可减少不必要影像。ICU 情境相反,阳性几乎是常态,特异性很差;高验前概率或病情突变时,应直接进入影像和床旁超声路径。
病理生理与单位陷阱
D-二聚体来自交联纤维蛋白的纤溶降解,前提是凝血酶生成、纤维蛋白形成、FXIII 交联和纤溶激活。因此它不是“凝血功能强弱”的直接指标,也不是“抗凝剂量是否足够”的监测指标。ICU 中炎症、内皮损伤、组织因子暴露、NETs、血小板-白细胞聚集和微血栓都能推高 D-二聚体;同时 PAI-1 介导的纤溶抑制可使“微血栓形成”和“纤溶不足”并存,单个数值不能反映真实微循环状态。
第一步必须确认报告单位和方法。D-二聚体可用 FEU 或 DDU 报告,检测抗体、校准和阈值并未完全统一。临床上最常见的错误,是把不同实验室、不同单位或不同阈值的结果当作同一条趋势线。实操上应记录:本院单位、参考上限、是否年龄校正、是否与既往同平台可比;若患者转院或外送检测,先核单位再谈“翻倍”。
ICU 解读三步法
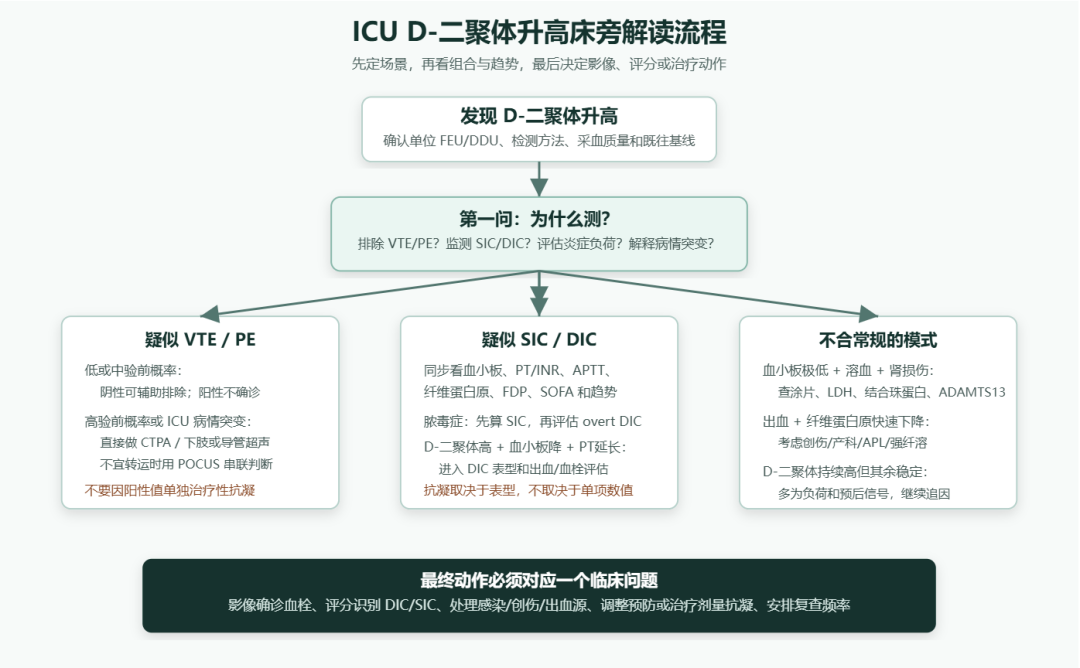
第一步:明确检测目的。 如果目的是排除 PE/DVT,先评估验前概率;如果目的是监测脓毒症凝血病,D-二聚体必须和血小板、PT/INR、纤维蛋白原、SOFA 一起看;如果目的是解释病情恶化,则它只是重新搜索血栓、DIC、出血、感染源失控或器官缺血的线索。
第二步:把数值放回模式。 孤立轻中度升高,在 ICU 最常见,通常只说明患者处于炎症、损伤或凝血激活背景。快速上升更有意义,尤其是伴随突发低氧、死腔通气增加、低血压、右室扩张、导管抽吸困难、单侧肢体肿胀、血小板下降或 PT 延长。若 D-二聚体很高但血小板、PT、纤维蛋白原稳定,且没有新的呼吸/循环事件,优先把它作为风险和负荷信号,而不是自动升级抗凝。
第三步:让下一步检查回答具体问题。 怀疑 PE 就安排 CTPA 或不能转运时的床旁超声组合;怀疑 DVT 就做下肢或导管相关静脉超声;怀疑 DIC 就计算 ISTH overt DIC 或本地 DIC 评分;怀疑 SIC 就计算 SIC 评分;怀疑 TMA 就做外周血涂片、LDH、结合珠蛋白、胆红素、肌酐和 ADAMTS13。没有明确问题的重复 D-二聚体,常常只会制造噪音。
VTE/PE 场景
ICU 患者发生 VTE 的风险高:制动、感染、中心静脉导管、恶性肿瘤、创伤、手术、机械通气和升压药均可促进血栓。D-二聚体升高可支持“需要继续排查”,但不能诊断 VTE,也不能区分微血栓、DIC 和宏血栓。临床上应先问是否存在新的 PE 线索:突然或不成比例低氧、PaCO2 上升或死腔增加、不能解释的休克、右室扩张或室间隔左移、TAPSE 下降、DVT 体征、导管失功、抗凝中断或高危肿瘤。
低或中等验前概率且患者并非持续炎症/术后/妊娠/肿瘤等高假阳性状态时,阴性 D-二聚体可帮助排除;但多数 ICU 患者不满足这个理想场景。高验前概率时,ASH 和 ESC 路径都指向影像学,而不是等待 D-二聚体。可转运且肾功能和造影风险可接受时,CTPA 是 PE 确认工具;不可转运时,使用下肢加压超声、床旁超声看右心负荷、肺超寻找替代诊断,并结合风险决定是否经验性抗凝。
治疗层面,D-二聚体阳性本身不能把预防剂量抗凝升级为治疗剂量。升级需要明确血栓、极高临床概率且暂时无法影像确认、或本地流程认可的强指征,同时要评估活动性出血、近期手术、血小板水平、纤维蛋白原、颅内病变、肝衰和即将操作。对 COVID 或严重炎症患者,同样不能把高 D-二聚体等同于治疗剂量肝素适应证;需回到疾病分层、重症程度和出血风险。
SIC/DIC 场景
脓毒症中 D-二聚体升高常反映免疫血栓和微循环凝血激活。SIC 评分使用血小板、PT-INR 和 SOFA,适合早期床旁筛查;D-二聚体不在 SIC 评分内,但在 overt DIC 和其他 DIC 评分中很重要。若患者出现 D-二聚体/FDP 明显升高、血小板下降、PT/INR 延长、纤维蛋白原从正常或升高转为下降、乳酸或 SOFA 恶化,应进入 SIC 到 DIC 的连续监测,而不是只盯单项数值。
ISTH overt DIC 评分把血小板、FDP/D-二聚体、PT 延长和纤维蛋白原组合起来,分数达到阈值才支持显性 DIC。这个框架的临床价值在于强迫医生同时回答“是否消耗、是否纤溶、是否凝血因子不足、是否有器官衰竭或出血”。脓毒症 DIC 早期常是血栓/器官衰竭表型,纤维蛋白原可因急性期反应仍正常或升高;晚期或强纤溶时才更容易出现低纤维蛋白原和出血。
处置顺序应是:控制感染源和休克,确认是否有宏血栓,评估出血风险,按本地流程进行 VTE 预防;若呈 DIC 血栓/器官衰竭表型且无禁忌,讨论抗凝或抗凝相关研究/专科路径;若呈出血表型或需高风险操作,则根据血小板、纤维蛋白原、PT/aPTT、VET 和目标操作补充血制品。不要为“纠正 D-二聚体”治疗,治疗目标永远是血栓、出血、感染源和器官灌注。
不能漏掉的鉴别
TMA 是 ICU 中容易被 DIC 掩盖的诊断。若血小板极低、下降很快,伴溶血证据、裂片红细胞、LDH 升高、结合珠蛋白降低、肾损伤或神经症状,而 PT/APTT 和纤维蛋白原相对保留,D-二聚体正常到轻升或不成比例,应并行排查 TTP/HUS/aHUS。不要因为患者有脓毒症,就把所有血小板减少和肾损伤归为 DIC。
创伤、产科大出血、急性早幼粒细胞白血病、严重肝衰和大手术后可出现强纤溶或消耗性凝血病。此时 D-二聚体很高、纤维蛋白原快速下降、出血明显,治疗重点是止血、源控制、纤维蛋白原/冷沉淀、血小板、血浆、钙、体温和酸中毒纠正;是否用抗纤溶药或 VET 指导策略,要服从具体病因和本地大出血方案。
场景矩阵
把 D-二聚体升高写进病程时,建议不要只写“明显升高,考虑血栓”。更可落地的方式是先把患者放入下列表型,再选择检查和处理:
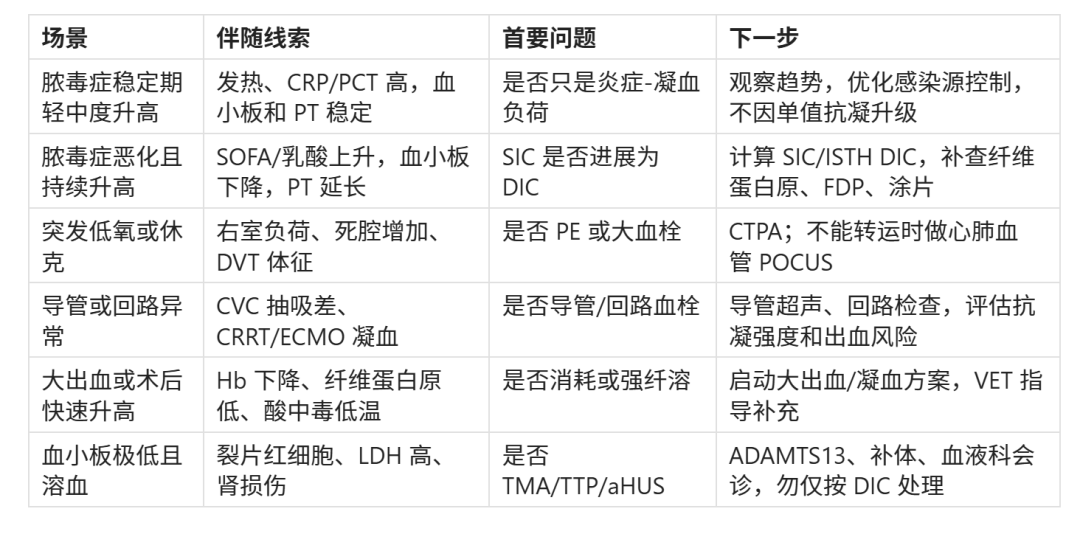
这个矩阵的目的,是把 D-二聚体从“单项阳性”改写成“一个可验证假设”。同样是 10 倍升高,术后第 1 天、脓毒症第 5 天 SOFA 恶化、撤除抗凝后突发低氧、ECMO 回路反复凝血,含义完全不同。真正影响决策的是背景和同步变化,而不是绝对倍数。
数值变化怎么解释
轻度升高常见于年龄、住院、炎症、肾功能下降和近期操作,若没有症状突变,通常不需要影像泛查。此时重点是确认是否有 VTE 预防禁忌、感染源是否可控、患者是否存在肿瘤或长期卧床等基础风险。
中重度升高需要看方向。若数值稳定或缓慢下降,说明纤维蛋白周转负荷仍在,但未必有新事件;若突然翻倍或持续上升,应主动寻找新血栓、感染源失控、坏死组织、导管血栓、隐匿出血或 DIC 进展。趋势判断应尽量使用同一平台,间隔可按病情设定:稳定患者 24-48 小时复查即可;休克、出血、疑似 DIC 或抗凝调整后,可 6-12 小时复查凝血组合,而不是只复查 D-二聚体。
极高值在 ICU 并不自动等于 PE。它可见于显性 DIC、严重感染、重大创伤、术后、肿瘤、COVID 重症、ECMO、CRRT 回路凝血和大面积血栓。极高值的价值是提醒医生“不能只用一个解释”。若没有 PE 证据,应继续沿 DIC/SIC、强纤溶、导管/回路和肿瘤相关血栓四条线查找;若同时有低纤维蛋白原或出血,应优先处理止血和消耗,而不是盲目加大抗凝。
医嘱与病程记录模板
最低检查组合:D-二聚体/FDP、血小板、PT/INR、aPTT、纤维蛋白原、血红蛋白、肝肾功能、乳酸/SOFA。若血小板下降明显,加外周血涂片、LDH、结合珠蛋白、间接胆红素;若用 UFH,加 aPTT 与抗 Xa 的一致性评估;若有出血、创伤或 ECMO,优先申请 TEG/ROTEM。
疑似 PE 的记录模板:患者今日 D-二聚体较前升高,但 ICU 背景下特异性低。当前有/无突发低氧、休克、右心负荷增加、DVT 体征、抗凝中断。验前概率判断为低/中/高。低中概率且无强临床线索时不因阳性值诊断 PE;高概率或有突变时安排 CTPA/下肢静脉超声/床旁超声,并同步评估治疗剂量抗凝禁忌。
疑似 SIC/DIC 的记录模板:患者存在脓毒症背景,D-二聚体/FDP 升高合并/不合并血小板下降、PT 延长、纤维蛋白原下降和 SOFA 恶化。已计算 SIC 评分与 ISTH DIC 评分。当前表型偏血栓/器官衰竭或出血/消耗。处理重点为感染源控制、器官灌注、VTE 预防、必要时抗凝风险-收益讨论;如出血或操作风险高,按目标值补充血小板/纤维蛋白原/血浆并复评。
不建议的写法包括:“D-二聚体高,给予治疗性抗凝”“D-二聚体高,考虑肺栓塞待排”但没有验前概率和影像计划;“D-二聚体下降,血栓好转”但没有症状、影像或抗凝背景;“D-二聚体正常,排除 PE”但患者本身高验前概率或检测方法不明。规范记录的价值在于让团队知道下一步是观察、影像、评分、会诊还是治疗调整。
床旁落地清单
采血与复核:确认 FEU/DDU、同平台趋势、采血污染、溶血、标本延迟;把“较前升高”写成相对变化和绝对值,而不是只写“高”。
同步检查:血常规和血小板趋势、PT/INR、aPTT、纤维蛋白原、FDP、肝肾功能、乳酸、SOFA、外周血涂片、LDH/结合珠蛋白;有条件时加抗 Xa、AT、TEG/ROTEM。
立即影像触发:新发休克或低氧、右心负荷、导管失功、单侧肢体肿胀、抗凝中断后恶化、D-二聚体快速上升且无其他解释。
DIC/SIC 触发:D-二聚体/FDP 升高合并血小板下降、PT 延长、纤维蛋白原下降趋势、SOFA 或乳酸恶化。
会诊触发:疑似 TMA、DIC 伴出血与血栓并存、血小板极低需抗凝、纤维蛋白原快速下降、肝衰/ECMO/CRRT 多因素凝血紊乱。
结语
对重症患者,D-二聚体升高的正确读法是“把高敏但低特异的纤维蛋白周转信号,转化为可验证的临床问题”。它能提示风险、推动复查、触发影像或评分,却不能替代验前概率、凝血组合、病因判断和出血风险评估。最可落地的做法是固定一套流程:核单位,看趋势,分 VTE 与 SIC/DIC 两条主线,同时保留 TMA、强纤溶和体外循环相关凝血病的旁路。这样 D-二聚体才不会成为 ICU 中“越查越焦虑”的数字,而能成为真正帮助决策的入口。


