Int J Cancer:患有急性髓细胞白血病的儿童、青少年和青壮年的生存差异
时间:2021-12-27 12:02:22 热度:37.1℃ 作者:网络

背景及目的:急性髓系白血病(AML)占所有儿童白血病的15%至20%。急性髓细胞白血病是一种危及生命的疾病,约占儿童白血病死亡人数的三分之一。在婴儿达到高峰后,急性髓细胞白血病的发病率下降,在1至9岁时降至最低点,从青春期到成年期呈上升趋势。儿童急性髓细胞白血病患者的预后在过去几十年中有所改善,目前欧洲和美国的5年生存率约为70%至75%。儿童急性髓细胞白血病生存的有利趋势归因于更好的支持治疗、风险分层的优化、化疗的强化、干细胞移植(SCT)的改进和较高的复发挽救率。青少年和青壮年(AyA)癌症患者与患有相同疾病的儿童相比预后较差。尽管自20世纪90年代初以来,AYA的生存率提高缩小了欧洲的生存差距,但在2000年代中期,患有癌症的AYA的预后仍然比儿科患者更差。在同一时期,美国患有癌症的AYA的存活率与儿童的存活率增长速度相似,并且仍然落后。确诊时的年龄是AML的一个重要预后因素,与存活率成反比。在本研究中,我们使用来自NCR的基于人群的全国数据(包括治疗和初级治疗地点的信息),调查了1990年至2015年期间荷兰被诊断为AML的儿童和AYA(0-39岁)的长期存活率。我们的主要目标是确定Aya AML患者(18-39岁)是否也比荷兰的儿童AML患者(0-17岁)预后更差,以及随着存活率的提高预后差异是否随着时间的推移而改变。
方法:所有在1990年至2015年期间在荷兰被诊断为急性髓细胞白血病的0至39岁的患者都使用NCR进行了识别。NCR是一个以人群为基础的癌症登记系统,自1989年以来覆盖全国,估计完整性至少为96%。 NCR从全国组织病理学和细胞病理学登记处(PALGA)和国家医院出院登记处接收关于荷兰诊断的所有癌症信息。通知后,NCR的训练有素的登记员从病历中收集有关患者、肿瘤和治疗特征的数据。与全国个人记录数据库(BRP)进行年度链接,以检查生命状态(最后一次收集:2020年2月1日)。AML的定义依据国际儿童癌症分类第三版(ICCC-3),诊断组Ib“急性髓系白血病”。自2001年以来,核心结合因子(CBF)白血病(t[8;21][q22;q22],inv[16][p13.1;q22]或t[16;16][p13.1;q22])一直根据形态学代码登记在NCR中。为了获得关于在整个研究期间诊断的儿童CBF白血病的信息,与荷兰儿童肿瘤学小组(DCOG)的数据库进行了链接,其中包括在荷兰儿科肿瘤学中心接受治疗的所有患者。自2001年以来,CBF白血病的细胞遗传学检测更具结构性。急性早幼粒细胞白血病(APL,ICD-O-3编码9866)和髓系白血病合并唐氏综合征(ML-DS,ICD-O-3编码9898)预后明显好于其他AML亚型,且治疗方法不同。因此,对202例急性早幼粒细胞白血病患者进行了单独分析。28例ML-DS患者被排除在相对存活率、超额死亡率和早期死亡率分析之外,因为在AYAs中ML-DS未被诊断。根据诊断时的年龄,患者被分为儿童(0-17岁)和AYAs(18-39岁)。从确诊之日起,直到死亡、移民、失访或2020年2月1日(随访结束)(以先发生者为准),对患者进行跟踪。
结果:使用广义线性模型(额外死亡率)和逻辑回归(早期死亡率)进行多变量分析。患有AML的AYAs与儿童相比,5年和10年相对生存率显著降低(5年:43% vs 58%;10岁:37% vs 51%)。尽管随着时间的推移,所有年龄段的患者的5年相对生存率都有所提高,但在2010年至2015年,这一差距最大(接近20%)。在AYAs中,多变量调整后的额外死亡风险高出60%(95%置信区间:37%-86%)。早期死亡率(诊断后30天内死亡)随时间下降,儿童和AYAs之间没有差异。
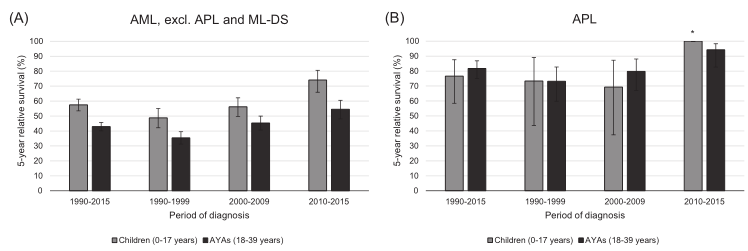
图1 诊断为AML的儿童(0-17岁)和AYA(18-39岁)的五年相对存活率(不包括。1990年至2015年荷兰的APL和ML-DS,A)和APL(B),总体上和按诊断期划分。误差条描述了生存估计的95%的CI。*N处于危险中<10。AML,急性髓系白血病;APL,急性早幼粒细胞白血病;AYAS,青少年和年轻人;ML-DS,髓系白血病合并唐氏综合征
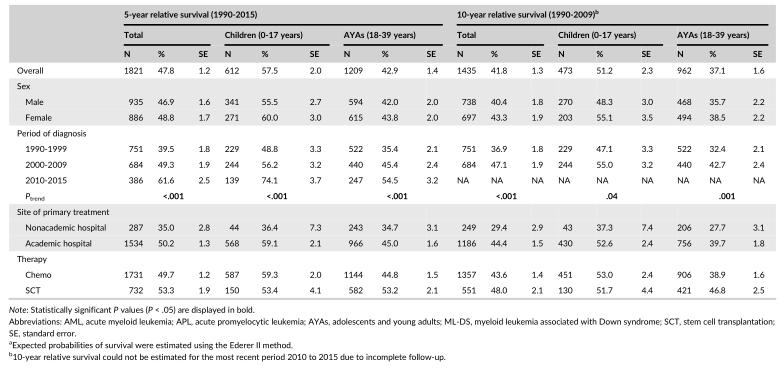
表1 诊断为AML的儿童(0-17岁)和AYA(18-39岁)的5年和10年相对生存期(不包括。APL和ML-DS)在1990年至2015年期间在荷兰,总体和按分组
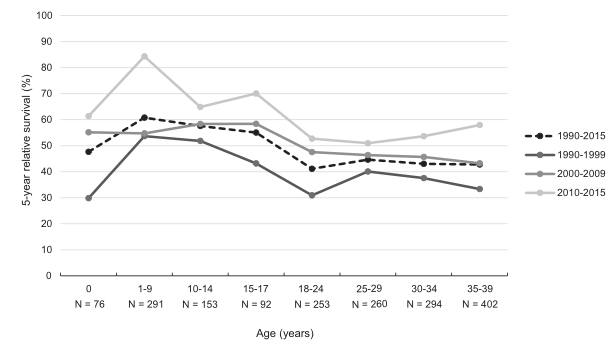
图2 诊断为急性髓细胞白血病的儿童和AYA(0-39岁)的特定年龄组5年相对生存率(不包括。1990年至2015年荷兰的APL和ML-DS),总体上和按诊断期划分。对于每个年龄段,显示了整个1990至2015年间的高危患者数量。AML,急性髓系白血病;APL,急性早幼粒细胞白血病;AYAS,青少年和青壮年;ML-DS,髓系白血病合并唐氏综合征
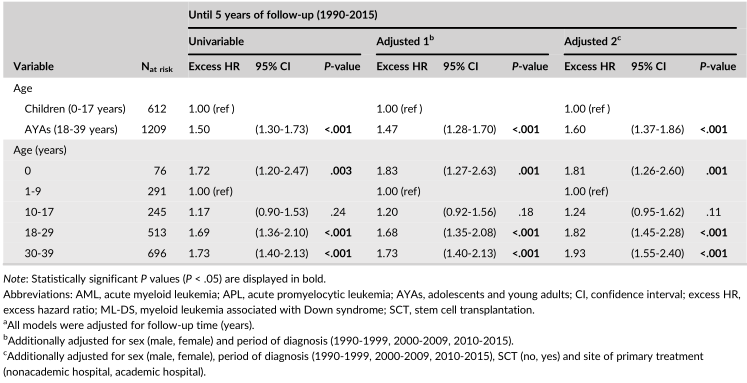
表2 年龄与急性髓系白血病(AML)超额死亡率的单变量和多变量关联(不包括。儿童和AYA(0-39岁)的APL和ML-DS),直到5年随访,荷兰,1990-2015

图3 诊断为AML的儿童(0-17岁)和AYAS(18-39岁)的早期死亡率(诊断后30天内死亡)(不包括。1990年至2015年荷兰的APL和ML-DS),总体上和按诊断期划分。AML,急性髓系白血病;APL,急性早幼粒细胞白血病;AYAS,青少年和青壮年;ML-DS,髓系白血病合并唐氏综合征
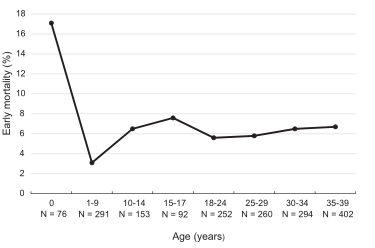
图4 诊断为急性髓细胞白血病的儿童和AYA(0-39岁)的特定年龄早期死亡率(诊断后30天内死亡)(不包括。APL和ML-DS)在1990年至2015年期间在荷兰销售。对于每个年龄段,显示了整个1990至2015年间的高危患者数量。AML,急性髓系白血病;APL,急性早幼粒细胞白血病;AYAS,青少年和青壮年;ML-DS,髓系白血病合并唐氏综合征
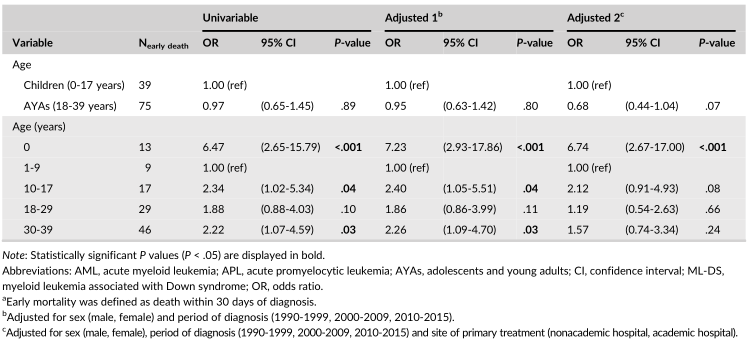
表3 年龄与急性髓系白血病早期死亡率的单变量和多变量关联(不包括。荷兰(1990-2015年)儿童和AYA(0-39岁)中的急性早幼粒细胞白血病(APL)和急性早幼粒细胞白血病(ML-DS)
结论:在荷兰被诊断为急性髓细胞性白血病的AYAs比儿科患者预后差。近年来,生存差距似乎最为明显,这表明,改善护理,为儿童带来更好的结局,并没有为AYA带来同等的好处。
原文出处:
Schulpen M, Goemans BF, Kaspers GJL,et al.Increased survival disparities among children and adolescents & young adults with acute myeloid leukemia: A Dutch population-based study.Int J Cancer 2021 Dec 16


