Front Oncol: palbociclib联合来曲唑一线治疗HR+ /HER2- 转移性乳腺癌(MBC)原发性耐药的预测因素
时间:2021-11-03 21:01:35 热度:37.1℃ 作者:网络
激素受体(HR)+,人表皮生长因子2 (HER2)-乳腺癌(BC)是最常见的乳腺癌亚群,占所有患者的60 - 70%。内分泌治疗(ET)是这类患者的标准治疗方案。大型前瞻性临床试验一致表明,CDK4/6抑制剂联合ET显著延长了HR+ /HER2-转移性BC (MBC)的无进展生存期(PFS)和总生存期(OS)。Palbociclib、ribociclib和abemaciclib均为口服活性、高选择性、可逆的CDK4/6抑制剂,联合ET治疗HR+/HER2-MBC已被美国食品和药物管理局(FDA)批准。目前,接受CDK4/6抑制剂联合ET为一线治疗HR+/HER2-晚期BC患者中,尚没有已知的原发性耐药生物标志物。近期,来自韩国的学者开展了相关研究,评估哪些临床参数可以预测palbociclib联合来曲唑作为一线治疗HR+ /HER2- MBC患者的原发性耐药性。相关结果发表在Frontiers in Oncology杂志上。

2016年1月至2020年12月期间,318例MBC患者接受palbociclib联合来曲唑作为一线治疗。最终305例患者纳入分析。患者中位年龄为51.6岁。所有MBC病例中,35.1%为新收,64.9%为复发。此外,复发MBC患者中58.1%的无病时间小于12个月。21.3%为内脏转移灶,15.4%为3个或3个以上转移灶。
palbociclib联合来曲唑作为一线治疗时的生存分析发现,患者中位PFS为28.7个月(95% CI: 22.5-34.9),中位OS未达到。中位随访时间为31个月,共观察到123例疾病进展。38例患者(12.5%)无进展生存时间(PFS)小于6个月,提示对palbociclib和来曲唑的原发性耐药,17例患者(5.6%)PFS小于3个月。
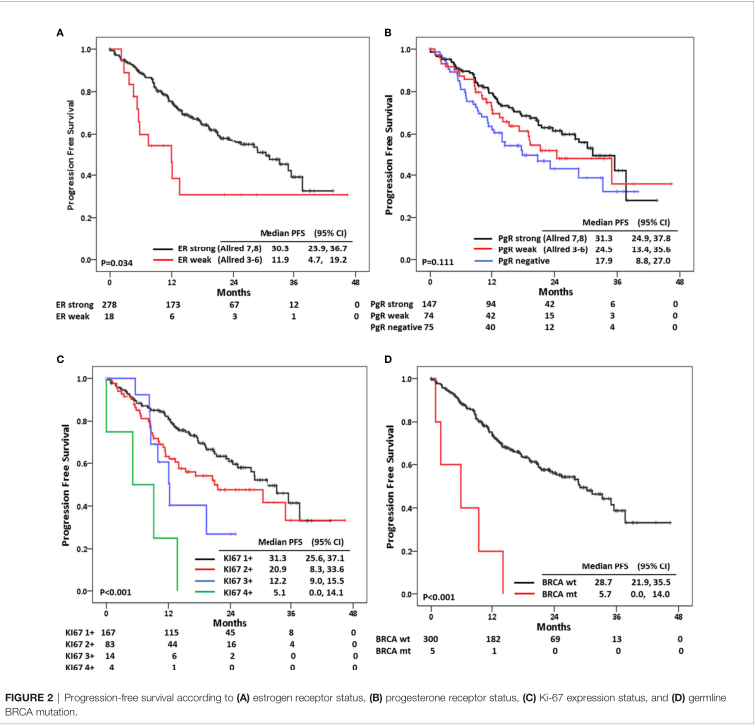
与ER弱阳性的患者相比,ER强阳性患者的PFS更长(中位PFS:30.3 vs. 11.9个月;p = 0.034)。PgR阳性也影响PFS,与其他组相比,PgR强阳性患者的PFS也有延长趋势(p = 0.111)。Ki-67也影响PFS。Ki-67 1+患者的无进展生存期在所有分级中最长(31.3个月;95%CI:25.6-37.1;p <0.001)。Ki-67表达水平与PFS呈负相关,具有统计学意义。BRCA野生型患者的PFS较BRCA突变型患者明显延长(28.7 vs 5.7个月,p<0.001)。
影响预后病理因素
ECOG评分(p = 0.677),年龄(p = 0.925)跟PFS无关。原发性耐药,即辅助ET治疗2年以内疾病复发;继发性耐药,定义为辅助ET治疗2年或以上或完成辅助ET治疗后1年内疾病复发。原发性ET耐药患者的PFS最差,中位PFS为12.7个月(p = 0.021)。与有1个或2个转移部位的患者相比,有3个或更多转移部位的患者预后更差(1个、2个、3个或更多转移部位的中位无进展生存期分别为33.3个月、23.2个月、15.3个月;p=0.015)。与非内脏转移相比,内脏转移患者的PFS更短(内脏与非内脏转移患者的中位PFS: 15.3个月vs. 31.3个月;p<0.001)。与其他转移部位相比,肝转移患者的PFS更差(肝转移与其他部位的中位PFS:12.7个月vs.31.3个月;p<0.001)。就转移部位而言,与其他转移灶相比,淋巴结或皮肤转移灶的PFS最长(淋巴结或皮肤转移灶的PFS:未达到;p = 0.001)。此外,与伴有内脏转移的BC相比,只有骨转移患者有更好的生存结局(仅骨转移vs其他部位 vs 内脏转移的中位PFS:29.0 vs. 28.7 vs. 15.3个月;p= 0.001)。基线血清肿瘤标志物CA-15-3和CEA的升高也与PFS缩短相关(p = 0.003和p = 0.004)。

影响预后临床因素
对辅助ET的原发耐药性(HR:1.91,95% CI: 1.13, 3.24;p = 0.022),存在肝转移(HR:2.17,95% CI: 1.42, 3.31;p<0.001)、血清CA-15-3水平升高(HR:1.99,95% CI: 1.31, 3.01;p = 0.005),ER弱阳性(HR:2.28,95% CI: 1.20, 4.33;p = 0.024)、Ki-67 3+或4+[HR:2.58 (95% CI: 1.17, 5.67)和10.28 (95% CI: 3.52, 30.09);p<0.001]和存在BRCA2突变(危险比:9.59,95% CI: 3.58, 25.70;p<0.001)与PFS短相关。
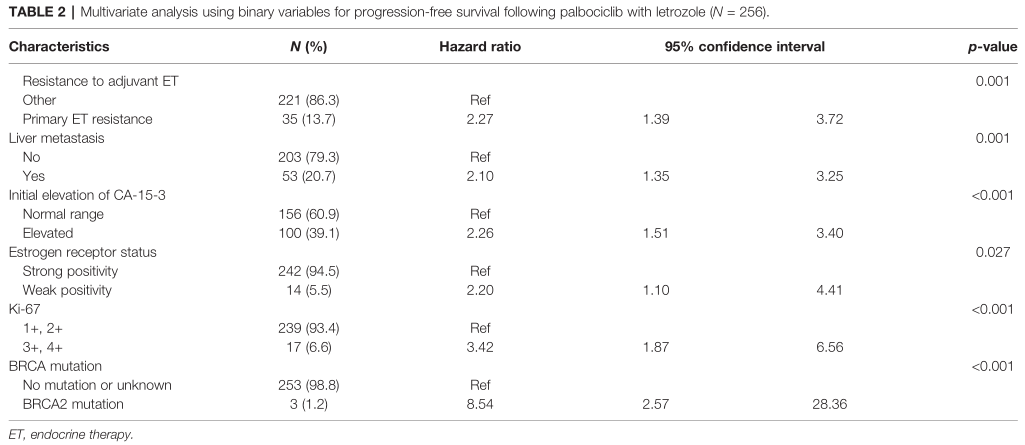
多因素分析发现, 辅助ET的原发耐药性(HR=2.27,95% CI: 1.39, 3.72;p = 0.001),存在肝转移(HR=2.10,95% CI: 1.35, 3.25;p = 0.001),初始CA-15-3升高(HR=2.26,95% CI: 1.51, 3.40;p<0.001), ER弱阳性(HR=2.20,95% CI: 1.10, 4.41;p = 0.027), Ki-67高表达(3+和4+)(HR=3.42,95% CI: 1.87, 6.56;p<0.001),BRCA2突变(HR=8.54,95% CI: 2.57, 28.36;p<0.001)和短PFS相关。
PFS多因素分析
logistic回归分析原发性耐药因素结果提示,辅助ET的原发耐药性(OR: 1.14, 95% CI: 0.06, 2.18;p = 0.038)、肝转移(OR: 1.56, 95% CI: 0.71, 2.42;p<0.001),初始CA-15-3升高(OR: 1.51, 95% CI: 0.63, 2.49;p<0.001), ER弱表达(OR: 2.22, 95% CI: 0.99, 3.51;p<0.001)和BRCA突变(OR: 2.85, 95% CI: 0.75, 5.31;p = 0.010)影响6个月PFS。

logistic回归分析原发性耐药因素
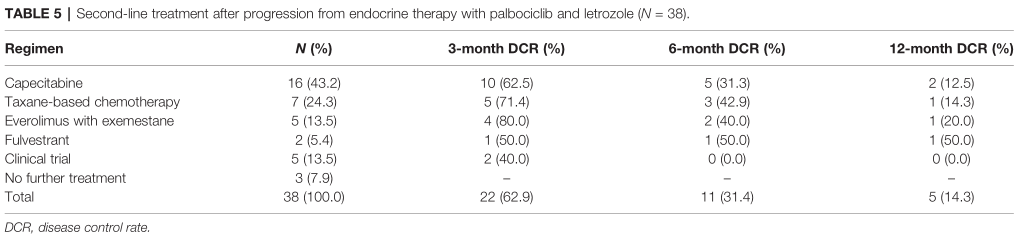
在38例palbociclib联合来曲唑的原发性耐药患者中,35例患者接受了二线治疗。卡培他滨是最常用的治疗方案,其次是紫杉醇、依维莫司联合依西美坦、氟维司群和其他。6个月的疾病控制率为31.4%(其中卡培他滨31.3%,紫杉醇42.9%,依维莫司40.0%,氟维司群50.0%)。
进展后后续治疗方案
综上,该研究探索影响palbociclib联合来曲唑作为一线治疗HR+ /HER2- MBC患者因素。为今后该类患者优化治疗策略。
原始出处:
Kim J-Y, Oh JM, Park YH, Ahn JS and Im Y-H (2021) Which Clinicopathologic Parameters Suggest Primary Resistance to Palbociclib in Combination With Letrozole as the First-Line Treatment for Hormone Receptor-Positive, HER2-Negative Advanced Breast Cancer? Front. Oncol. 11:759150.doi: 10.3389/fonc.2021.759150


