JNNP:丘脑底核脑深部刺激治疗冲动性和强迫性行为患者的早期预后影响因素
时间:2021-10-12 06:01:44 热度:37.1℃ 作者:网络
丘脑底核(STN)脑深部刺激(DBS)是治疗晚期帕金森病(PD)患者的一种成熟疗法,可改善生活质量、运动和非运动症状(NMS)。具体而言,STN-DBS可治疗神经精神症状,如抑郁、焦虑、述情障碍,冲动性和强迫性行为。 DBS对冲动性和强迫性行为(ICB)的干预的现有数据具有很大的方法异质性。PD中ICB的主要危险因素之一是多巴胺替代疗法,尤其是多巴胺激动剂(DA),这可能与中脑边缘多巴胺能系统的过度刺激有关。

由于STN-DBS通常导致多巴胺能药物的显著减少,即左旋多巴等效日剂量(LEDD)降低,术后观察到ICB的改善。研究表明,STN-DBS对ICB的干预是复杂的,了解导致ICB变化的因素对于改善DBS患者选择至关重要。本文研究的主要目的是确定STN-DBS对ICB干预的临床预测因子。本文发表在《神经病学,神经外科学和精神病学杂志》上(Journal of Neurology, Neurosurgery & Psychiatry)。

本研究是一项前瞻性、观察性的临床研究,包括接受STN-DBS治疗的PD患者。帕金森病的诊断基于英国诊断标准。根据国际帕金森病和运动障碍学会的指导方案,对患者进行DBS治疗筛查,并要求患者有足够的左旋多巴反应性(统一帕金森病评定量表III,UPDRS评分改善>30%)。 在术前基线(MedON)和DBS手术后6个月随访(MedON/StimON)进行临床评估。
PD评定量表(QUIP-RS)中的冲动性强迫症问卷评估了过去4年的情况。QUIP-RS包含一个4×7结构,包含四个主要问题(关于与ICB相关的常见想法、冲动/欲望和行为),每个问题适用于七个项目:(1)前四个项目涉及冲动控制障碍(ICD)(赌博、购买、性和饮食行为),(2)项目5和6评估其他强迫行为(双关语和业余爱好)和(3)第7项评估强迫性药物使用。在四个主要问题中,所有七个项目的分数均为五分,从0分(从不)到4分(经常)。因此,QUIP-RS总分在0到112之间。
帕金森病问卷-8(PDQ-8)是一种成熟的工具,用于测量帕金森病患者的生活质量,通常用于接受DBS治疗的患者。此外,国际帕金森病和运动障碍学会建议使用该问卷。数据表示为PDQ-8总结指数(SI),范围为0(无损伤)至100(最差水平)。临床医生评定的NMS量表(NMSS)包含30个项目,分为九个领域:(1)心血管,(2)睡眠/疲劳,(3)情绪/冷漠,(4)知觉问题/幻觉,(5)注意力/记忆,(6)胃肠道,(7)泌尿系统,(8)性功能和(9)复合项(包括疼痛、嗅觉/味觉丧失、体重变化和出汗)。NMS总分范围为0(无NMS)到360(NMS最大损伤)。 Hoehn和Yahr(HY)量表将运动症状的严重程度分为五个阶段,反映疾病的进展和恶化,范围从0(无疾病迹象)到5(需要轮椅或卧床,除非得到帮助)。UPDRS领域II、III和IV评估日常生活活动、运动评估和运动并发症。UPDRS领域范围分别为0(无损伤)至52、108和23。
研究包括55名患者,年龄分别为61.7岁±8.4岁。 PD持续时间为9.8±4.6年。QUIP-RS答卷和精神评估确定术前ICB患者。在ICB患者中,QUIP-RS显著改善。然而,结果显示与临床相关的QUIP-RS结果存在相当大的个体差异,27.3%的患者病情恶化,29.1%的患者病情好转。在事后分析中,较高的基线QUIP-RS和较低的基线LEDD-DA与较高的QUIP-RS改善相关。此外,“QUIP-RS恶化”组在NMS注意/记忆领域有更严重的基线损害。
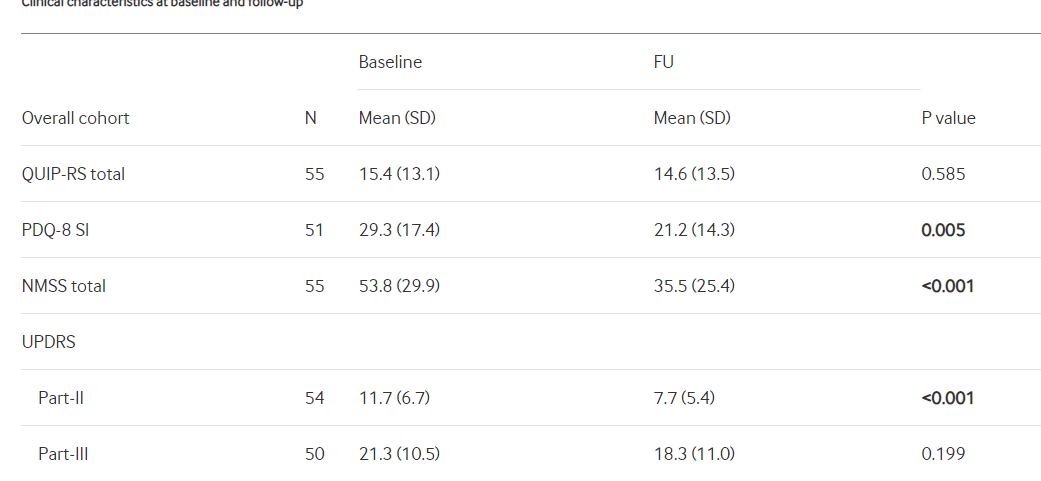
患者问卷结果
在本文的队列研究中,39%的患者在基线检查时报告ICB,其中最常见的现象是过度的业余爱好,其次是饮食失调、过度购物和过度性行为。这些发现与DBS人群的先前研究一致。此外,与先前的研究一样,ICB术后变化的个体间差异很大。无线性趋势,27.3%的患者出现临床相关恶化,29.1%的患者出现临床相关改善。在NMSS心境/冷漠领域评估的术前较高心境障碍与冲动性和强迫性的更大改善之间没有显著关联。
研究结果显示,术前ICB严重程度较高、术前DA剂量较低的患者ICB预后良好,而基线注意/记忆缺陷较严重的患者ICB预后较差。 调需要对接受STN-DBS的患者进行全面的非运动和运动症状评估。
Sauerbier A, Loehrer P, Jost ST, et al Predictors of short-term impulsive and compulsive behaviour after subthalamic stimulation in Parkinson disease Journal of Neurology, Neurosurgery & Psychiatry Published Online First: 11 September 2021. doi:10.1136/jnnp-2021-326131


