急诊PCI术后两次支架内血栓形成累及左主干抢救不成功
时间:2025-01-20 12:09:21 热度:37.1℃ 作者:网络
病例资料
患者男性,49岁,因间断咽痛2天,胸痛17小时就诊。
既往糜烂性胃炎病史,因高空坠落致腰椎骨折,已行腰椎内固定治疗,长期吸烟史,有家族心脏性猝死病史,1个弟弟和1个姐姐均已猝死。
查体:血压105/70mmHg,心率98次/分。
心电图提示急性前壁心肌梗死。
心肌损伤标志物明显升高。
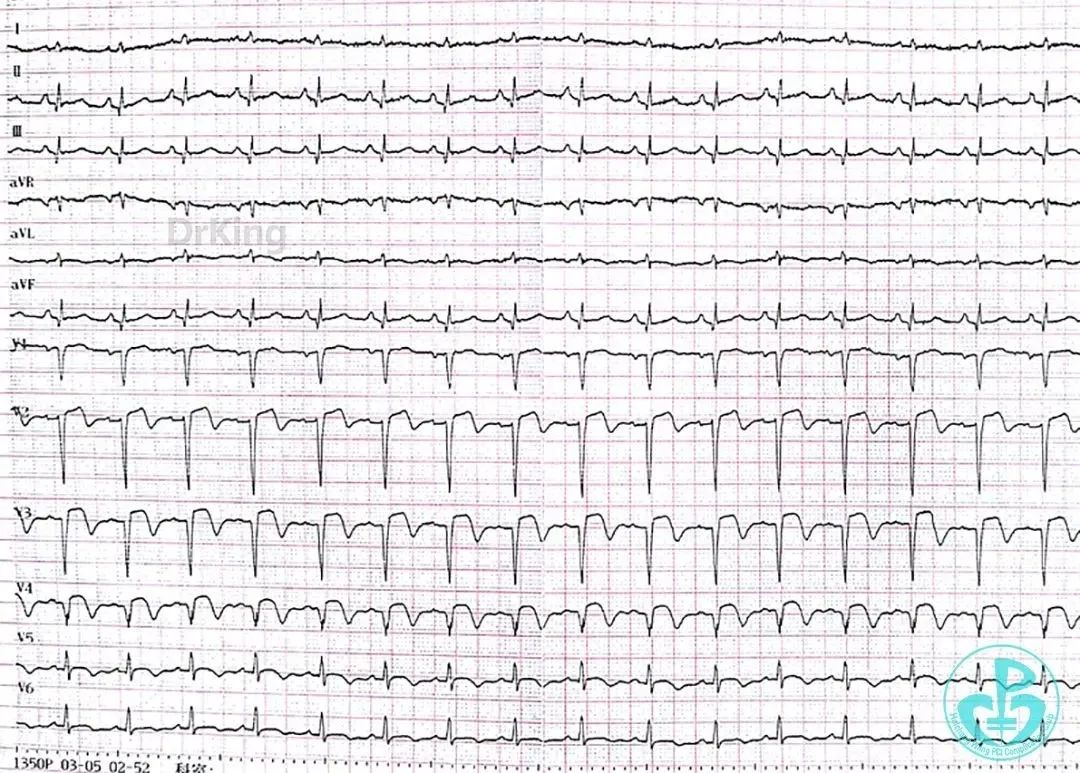
入院诊断:急性前壁STEMI。
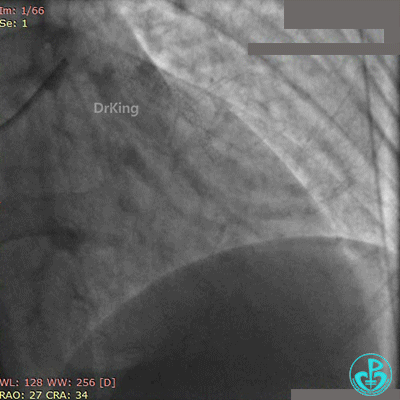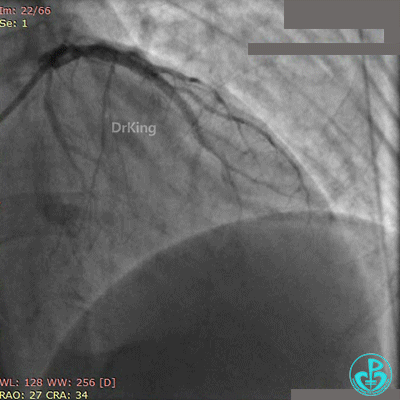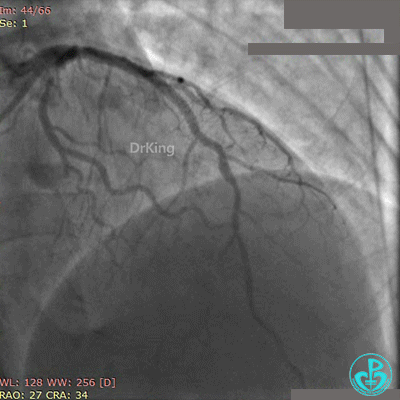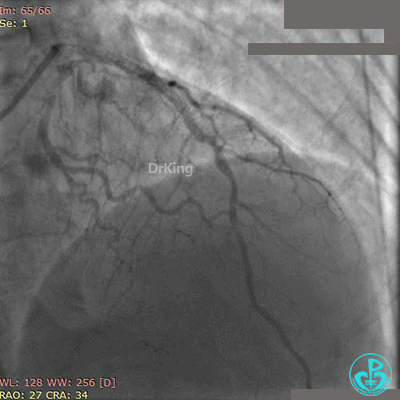
急诊冠状动脉造影
粗大前降支近端闭塞,回旋支弥漫性长段中度狭窄,右冠脉弥漫性长病变,后降支开口闭塞。
治疗过程
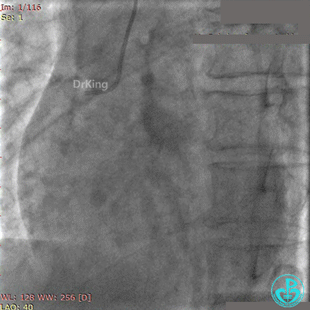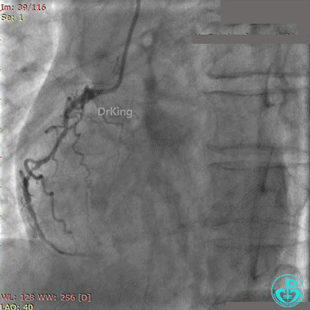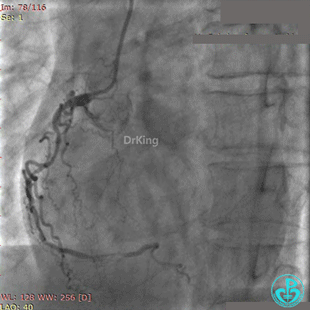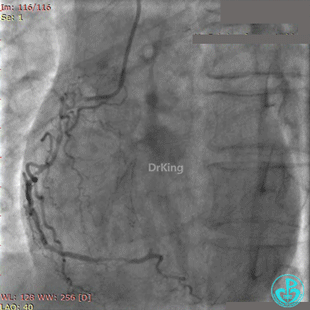
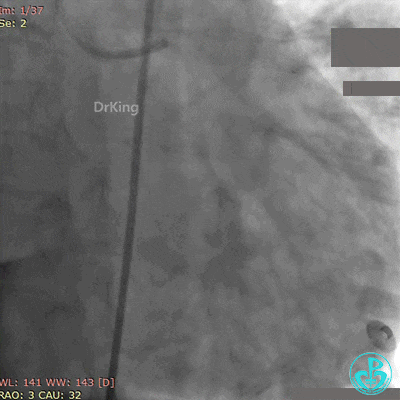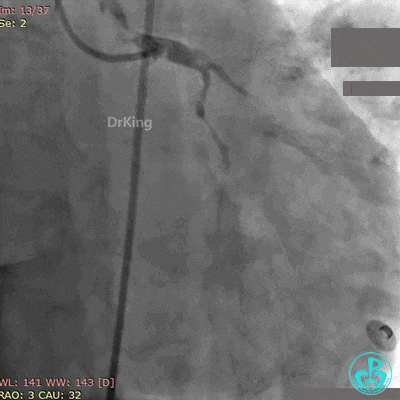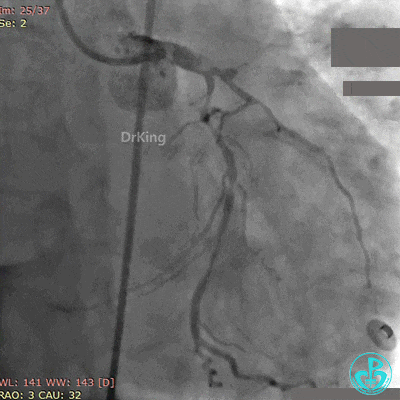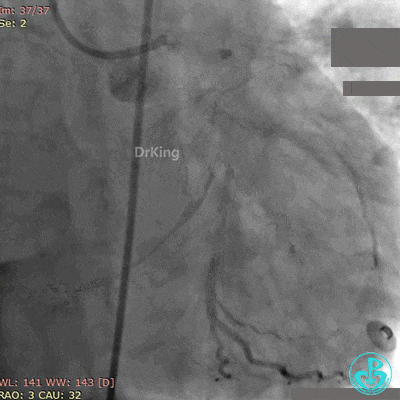
BL 3.0指引导管到位,BMW导丝通过闭塞段到达前降支远端,Runthrough导丝进入对角支,2.5×20mm球囊扩张闭塞段后前降支血流恢复2级。
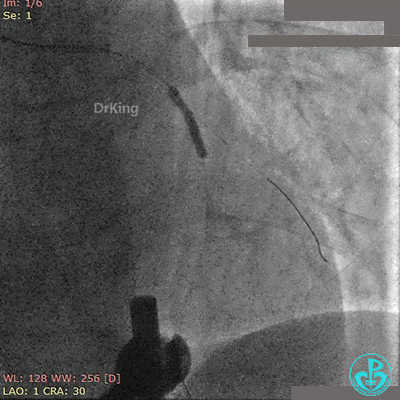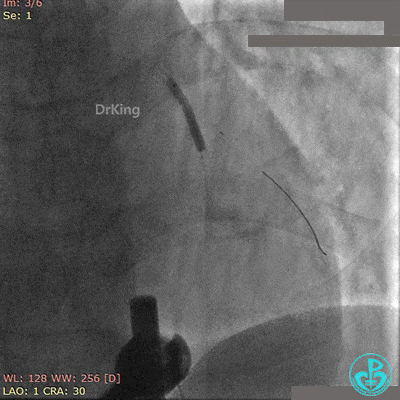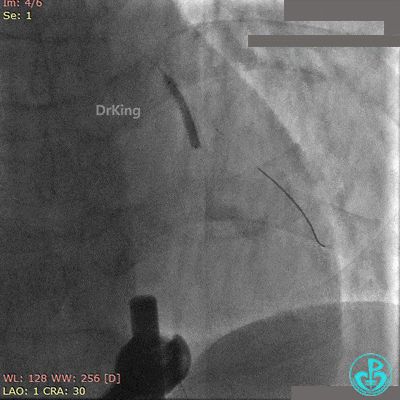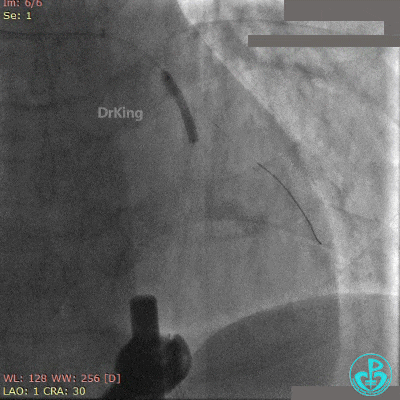
前降支植入3.0×36mm药物支架,对角支内导丝保护。
10atm释放支架,退出对角支导丝,3.5×10mm非顺应性球囊14~16atm支架内后扩张。
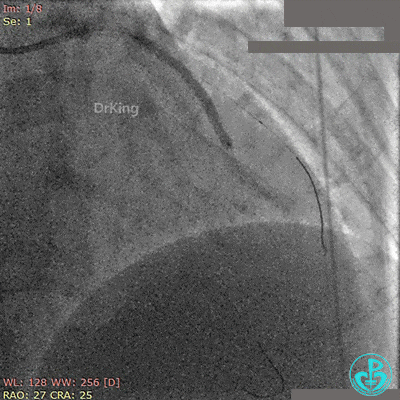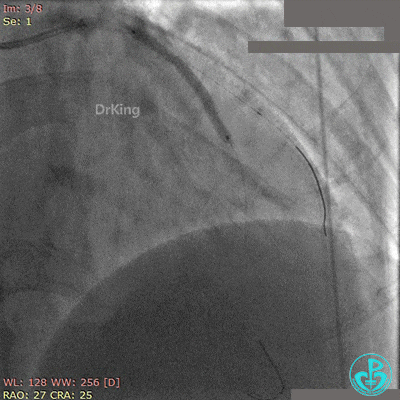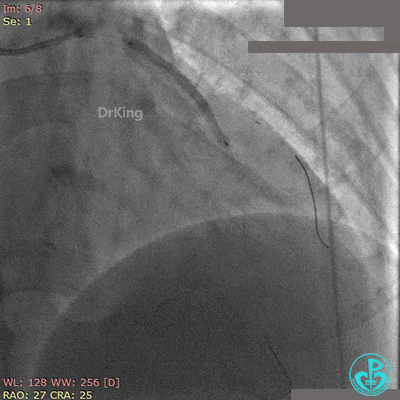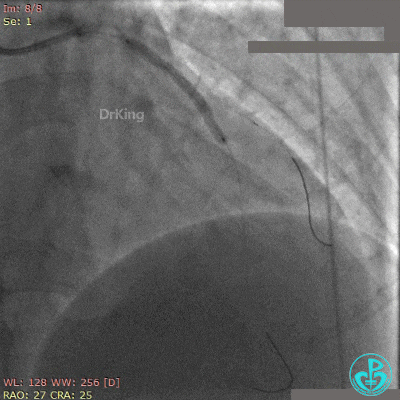
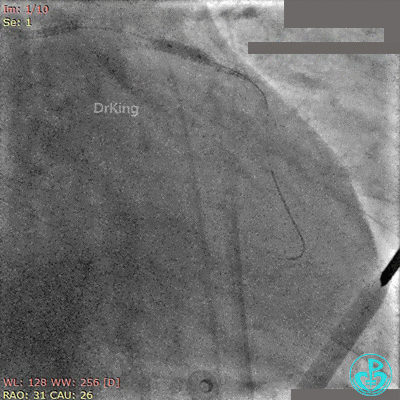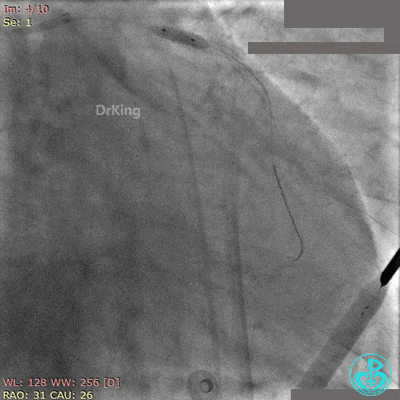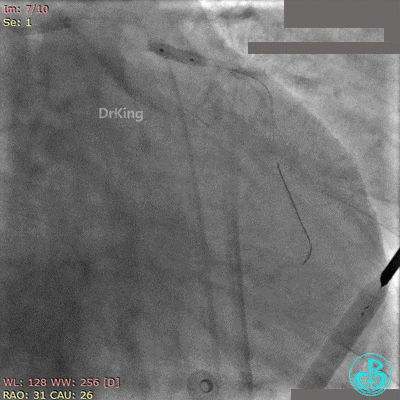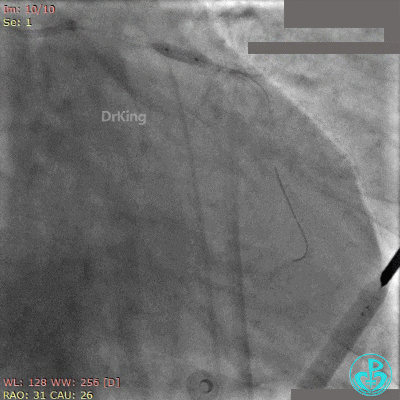
非顺应性球囊后扩张后造影,前降支远端挤牛奶样血流,对角支消失。
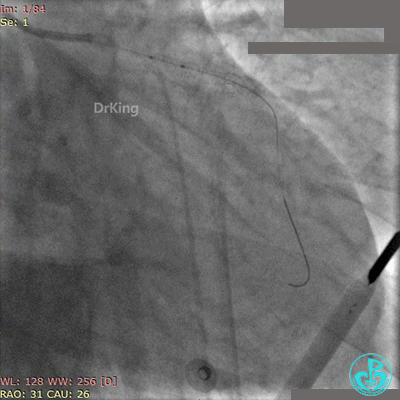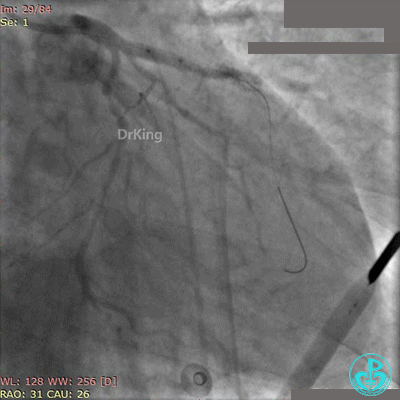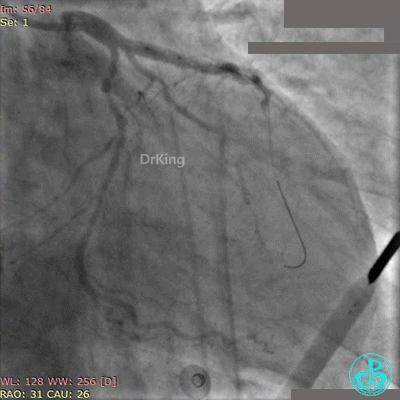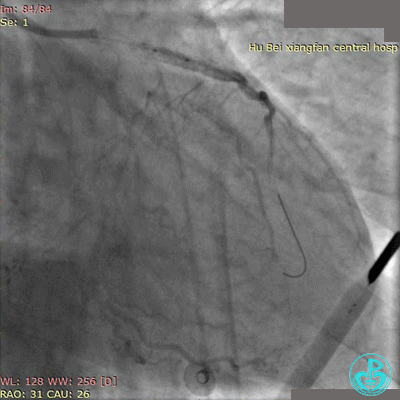
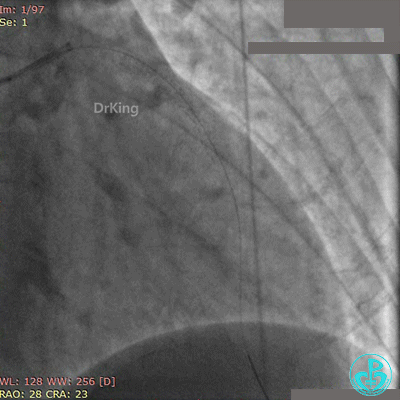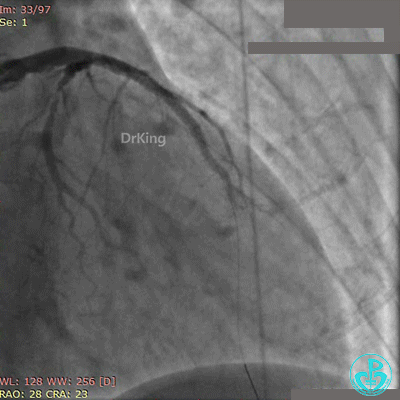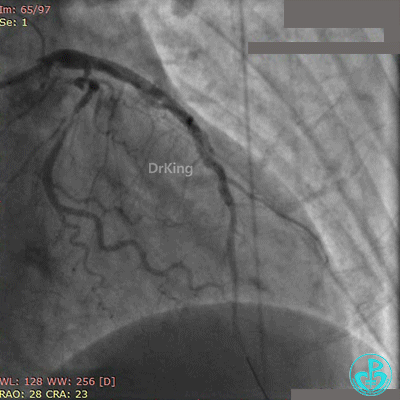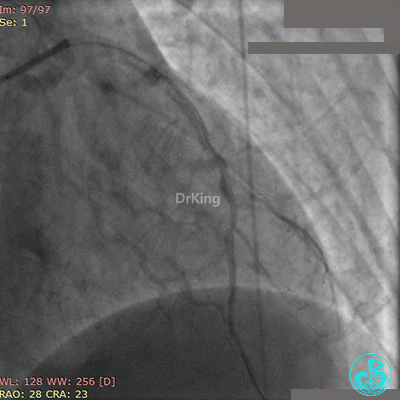
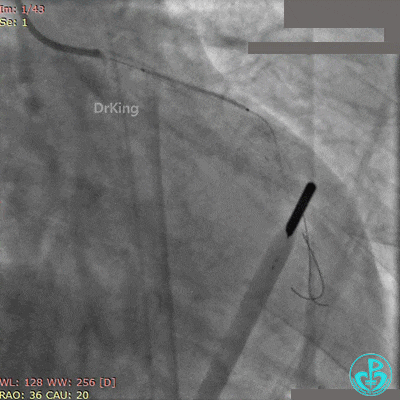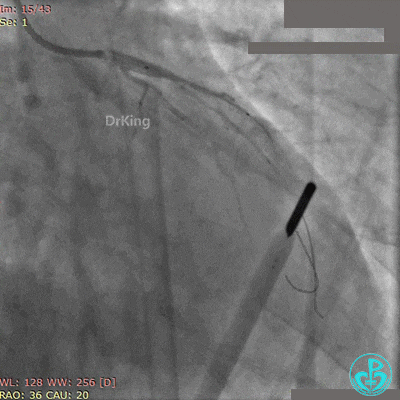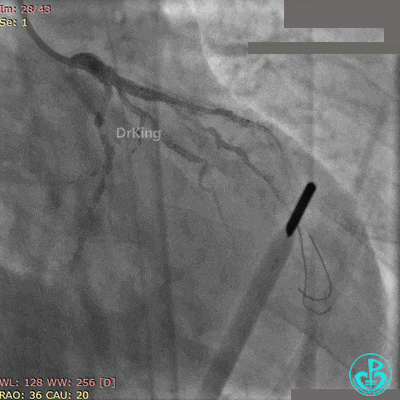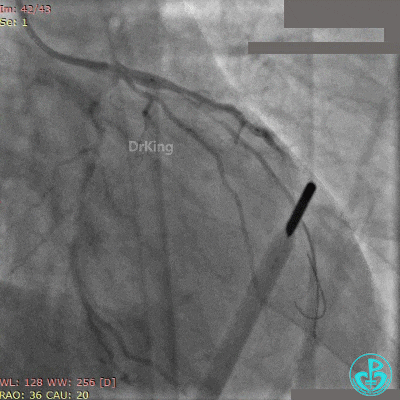
Fielder XT导丝进入对角支, 2.0×20mm球囊扩张对角支开口、3.0×10mm非顺应性球囊支架内后扩张,最后2个球囊10atm对吻扩张。
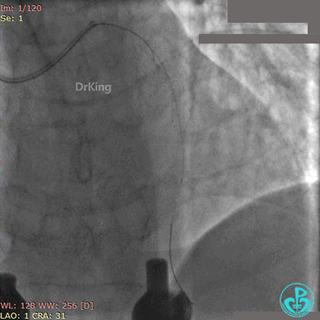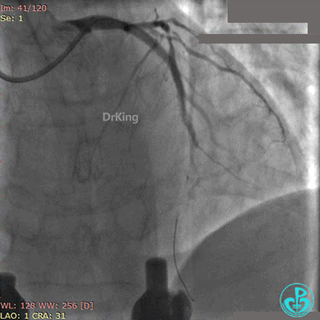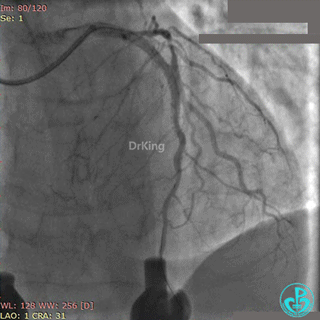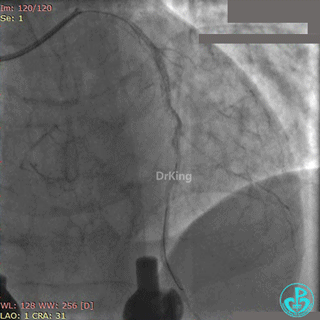
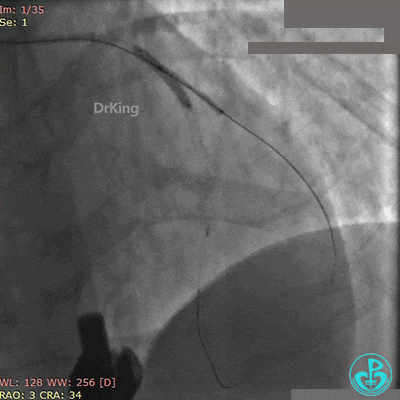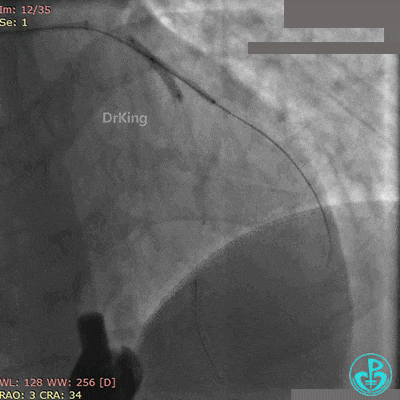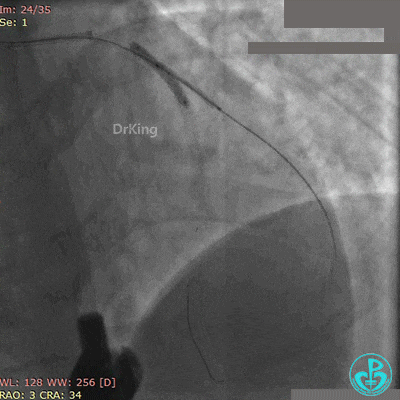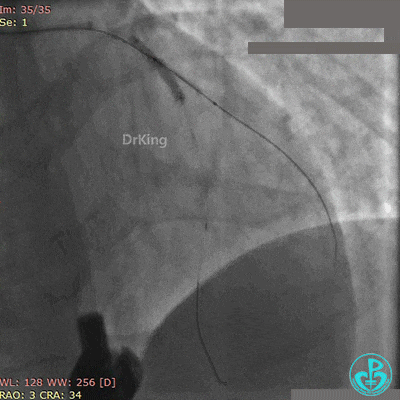
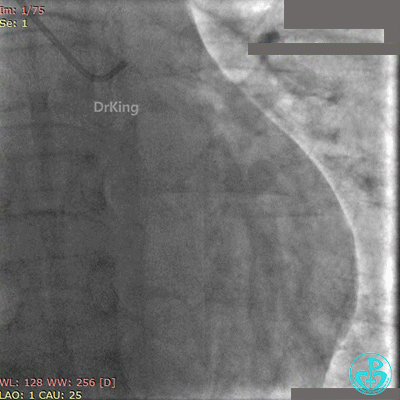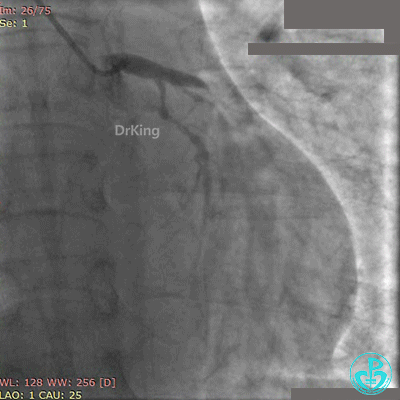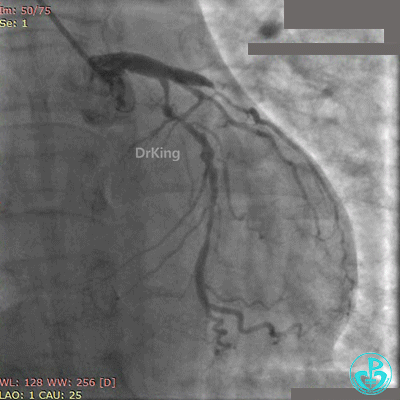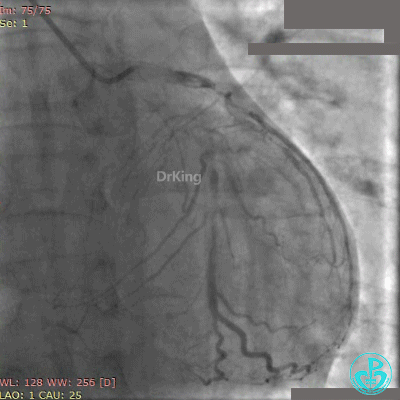
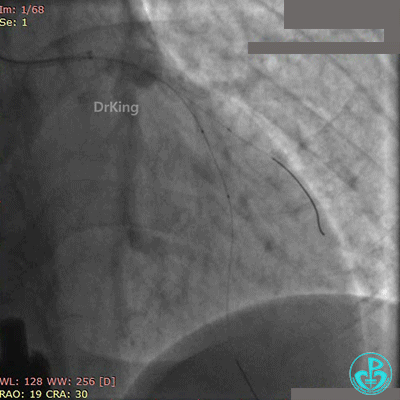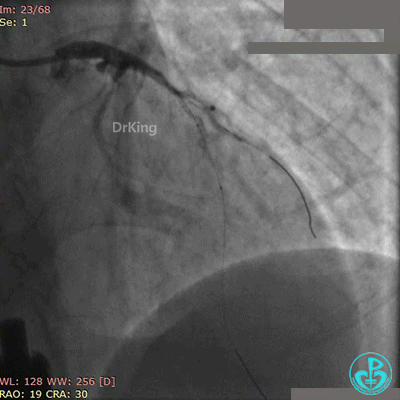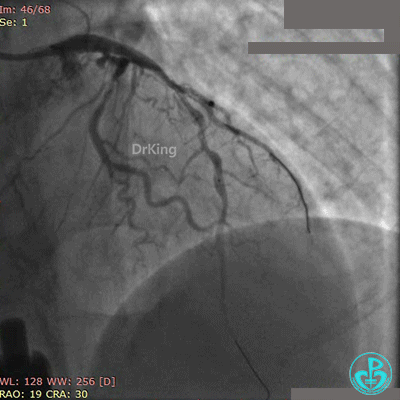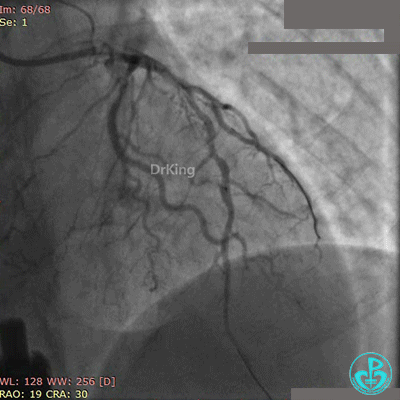
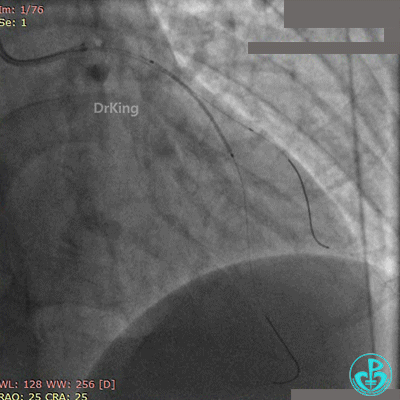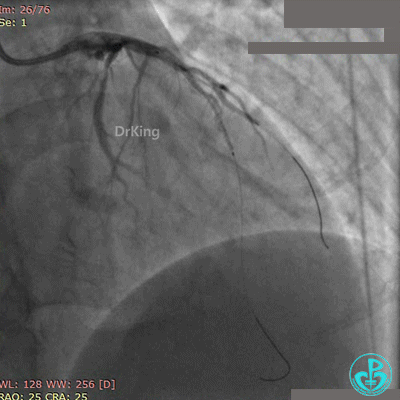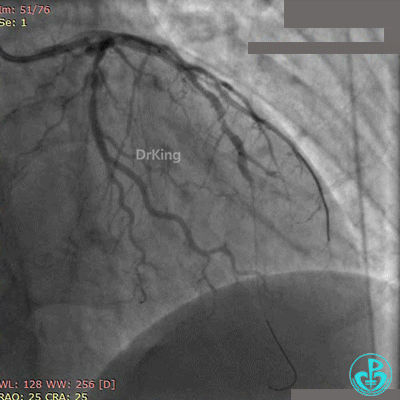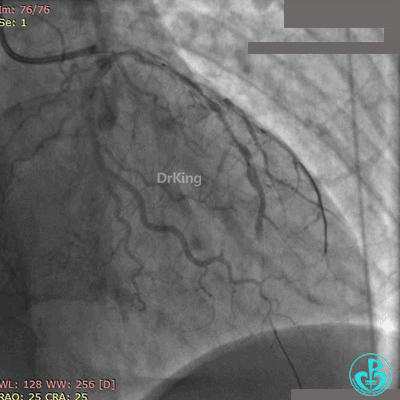
最后造影结果见对角支3级血流,前降支支架膨胀良好,远端恢复3级血流。
术后心电图示前壁导联ST段回落。
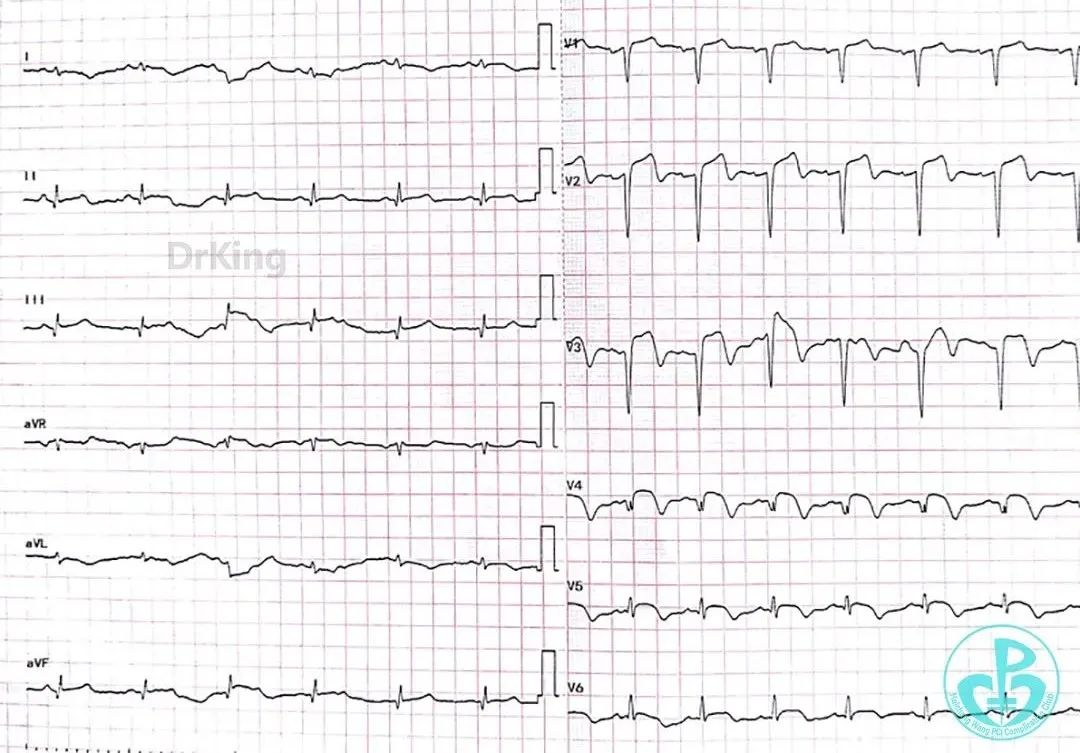
病情转归
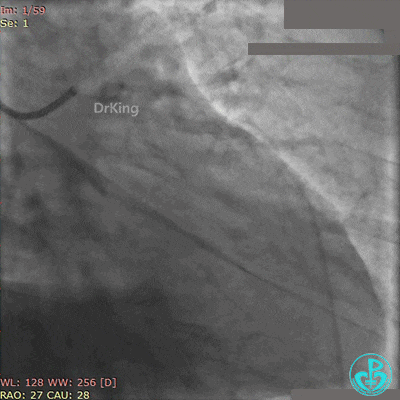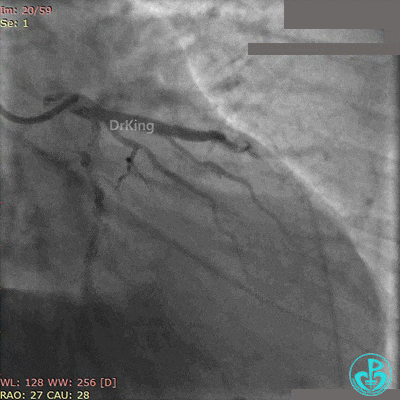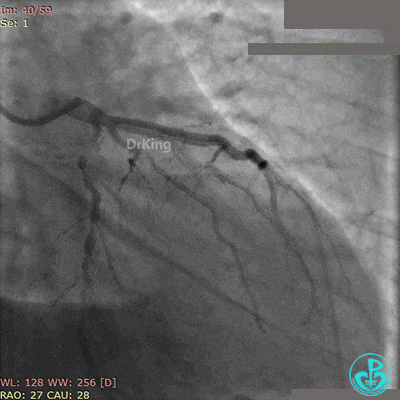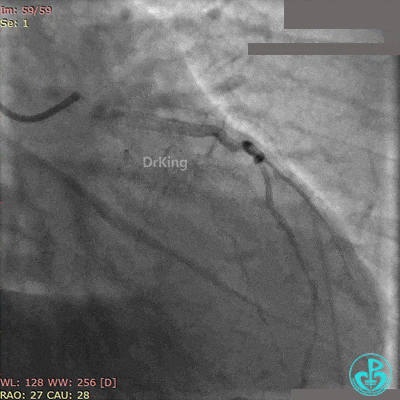
8天后再发胸痛, 心电图示V₁~V₆、Ⅰ、aVL导联ST段再次抬高。
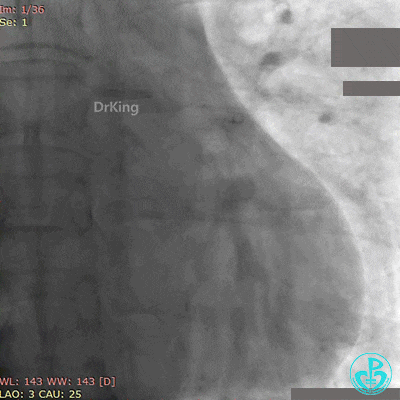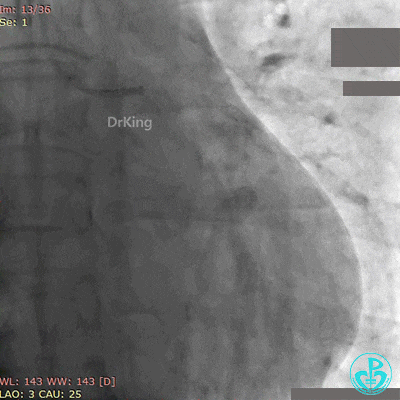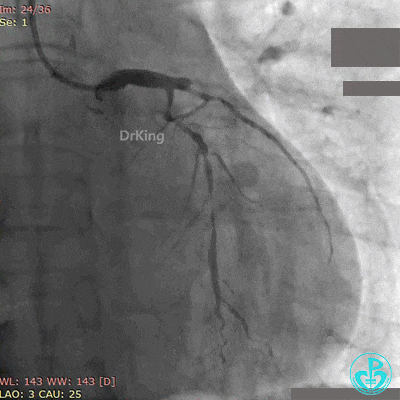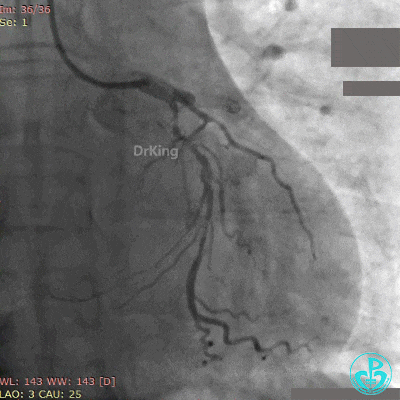
紧急复查冠脉造影,见前降支支架近端闭塞。
2.5×20mm球囊、3.5×10mm非顺应性球囊多次支架内扩张,经刺破球囊冠脉内给予重组人尿激酶原、替罗非班、地尔硫䓬、硝酸甘油多次。
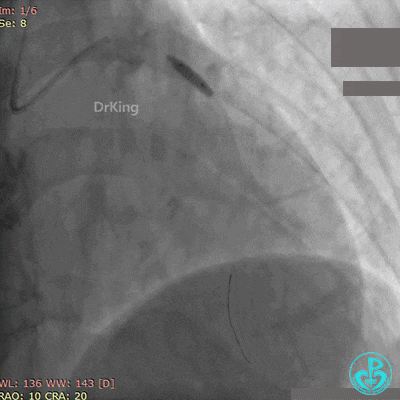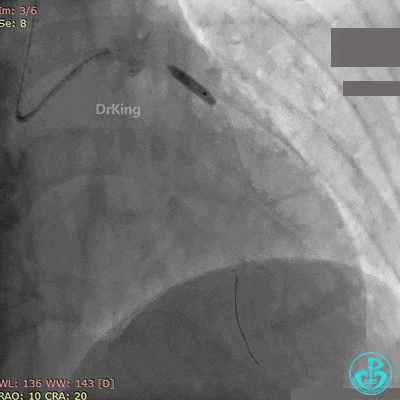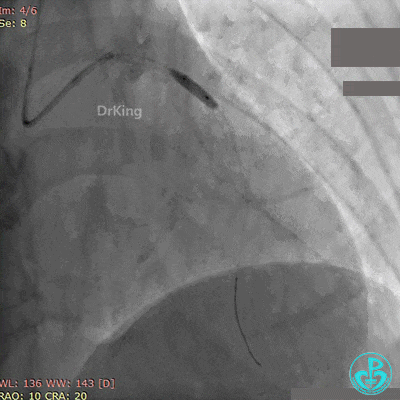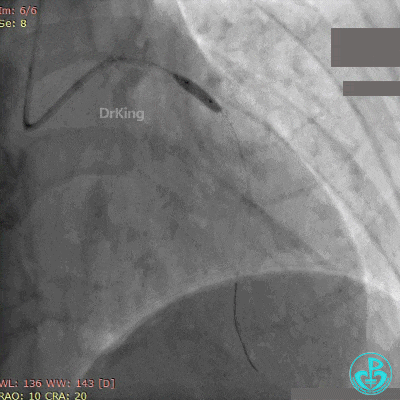
最后造影结果见前降支支架内血栓消失,血流恢复3级,对角支血流缓慢。
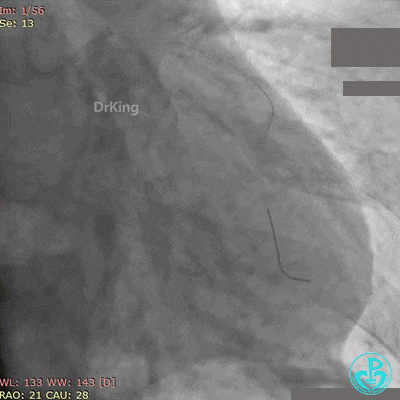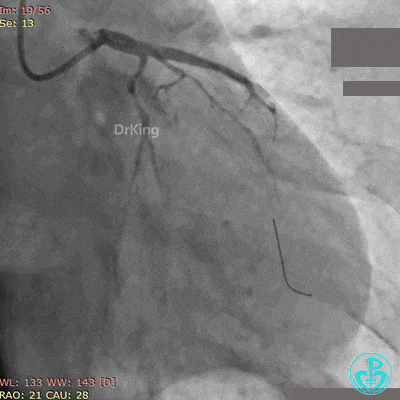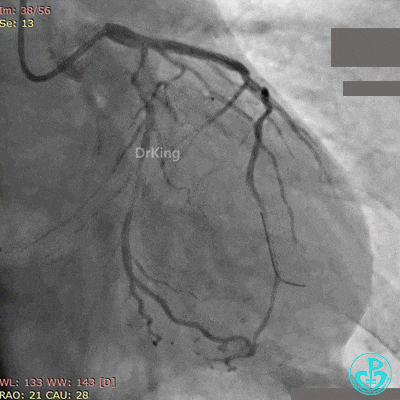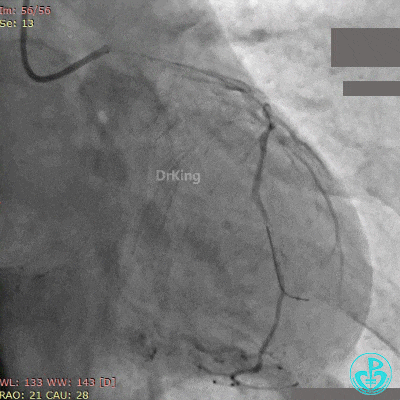
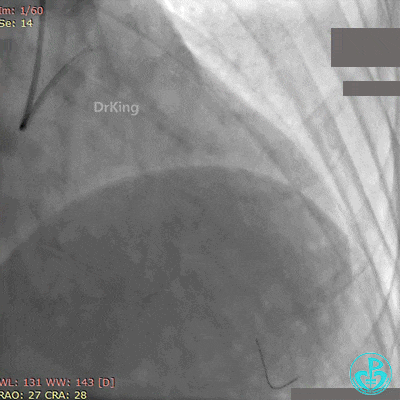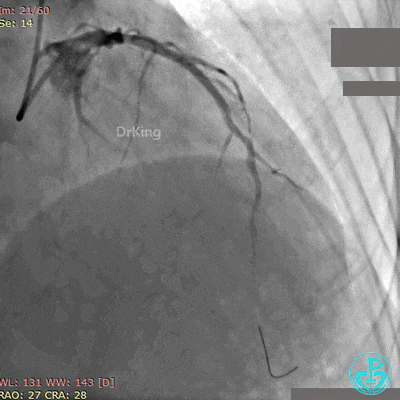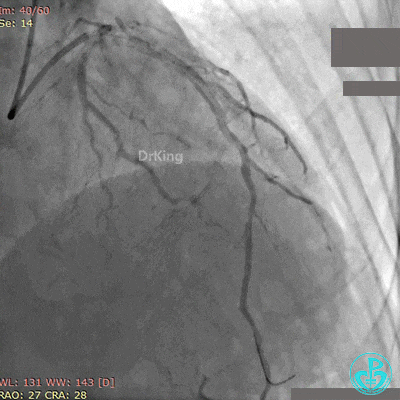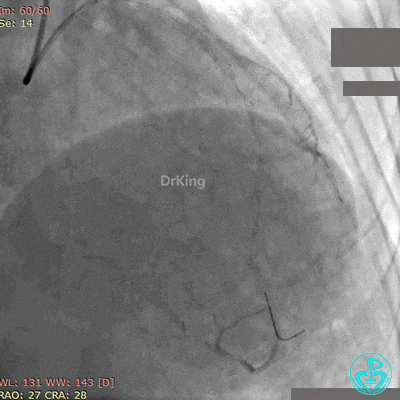
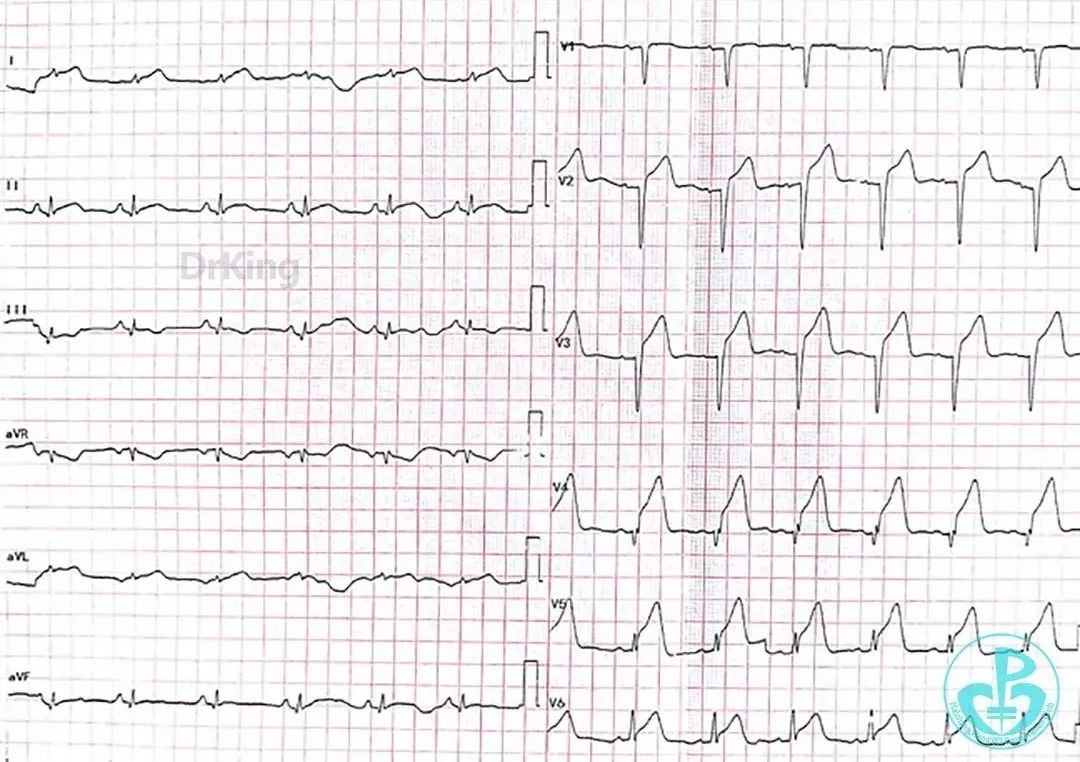
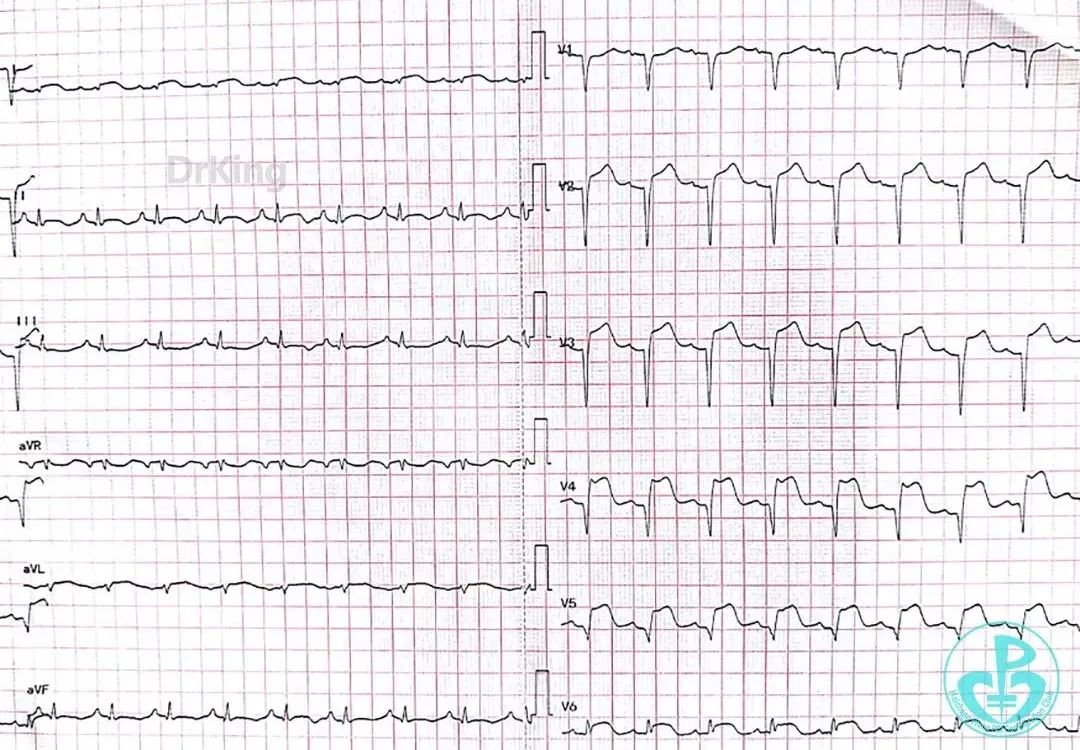
第2次手术后第1天再发胸痛, 心电图示前侧壁导联ST段再次抬高。
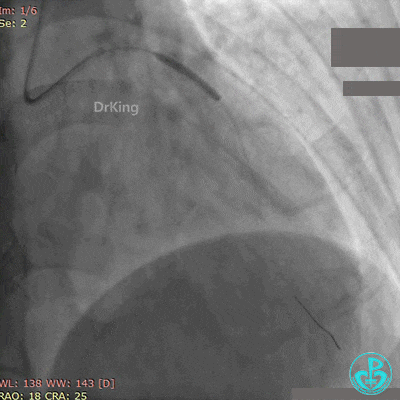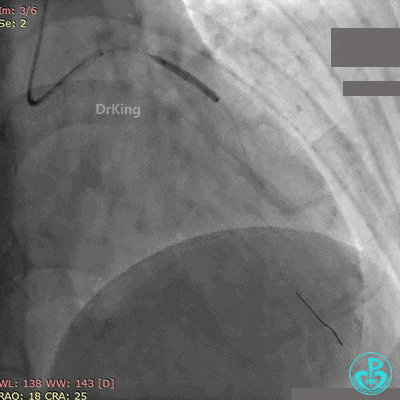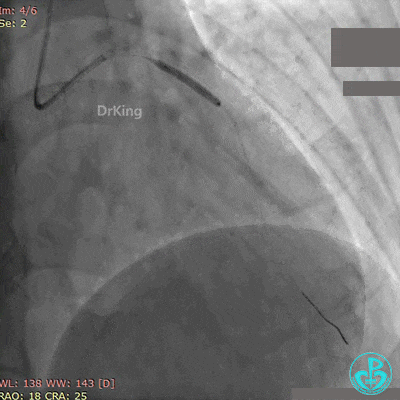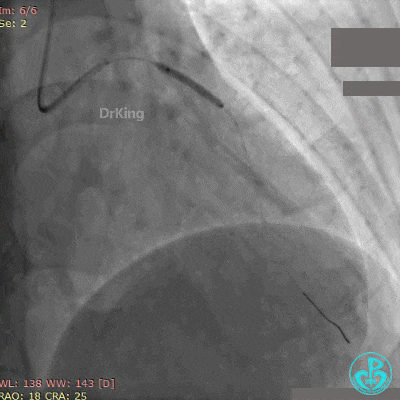
再次紧急上台,经股动脉EBU指引导管复查造影,左主干内可见大量血栓,回旋支血流3级,前降支血流中断。
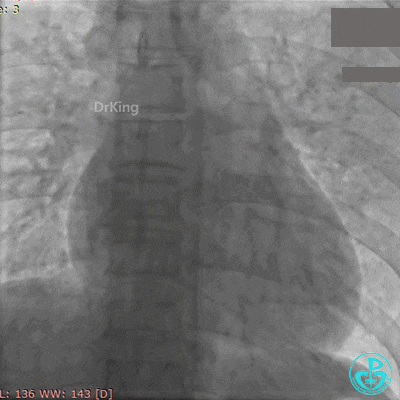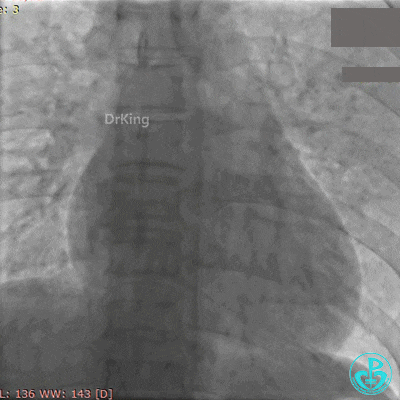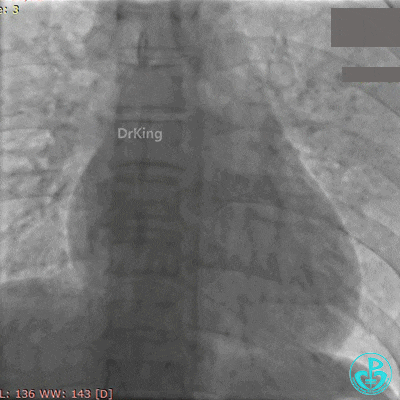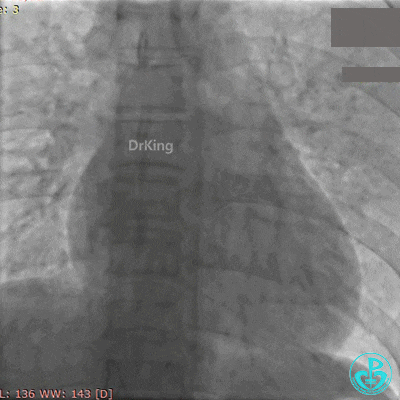
没有来得及开通前降支,患者术中死亡。
术者小结
1. 该患者发病时间长,冠脉病变复杂,术中出现对角支闭塞,手术操作多且时间长,术后出现早期支架内血栓,最终血栓累及左主干而致死亡。
2. 对角支闭塞是处理不到位所致,最好一开始就采用球囊拘禁。
3. 支架内血栓是意料之外也是意料之中,主要原因是支架直径偏小,病变未完全覆盖。
4. 对于任何冠脉病变,都要仔细阅片,考虑全面,选择最合适的处理策略,可以借助腔内影像学(IVUS、OCT)协助判断。


