【论肿道麻】全静脉或吸入麻醉与结直肠癌术后的生存率:一项基于瑞典国家登记数据的研究
时间:2026-05-05 17:10:16 热度:37.1℃ 作者:网络
回顾性研究表明,在癌症手术期间使用吸入麻醉药可能增加肿瘤转移风险并降低患者生存率。由于不同肿瘤的生物学特性和手术方式存在差异,这一关系可能因癌症类型而异。2025年4月Anna Enlund等人在Anaesthesia杂志上发表了一篇题为《Total intravenous or inhalational volatile anaesthesia and survival after colorectal cancer surgery: a Swedish national registry study》的临床研究,结果发现无论使用丙泊酚还是吸入麻醉药,患者术后总生存期和无病生存期均无显著差异。现简单介绍如下:

引言
全身麻醉维持药物的选择是否会影响癌症术后的长期生存,目前仍是学术界争论的焦点。已经提出了几种潜在的生物学机制。例如,吸入性挥发性麻醉药已知具有促炎作用,可能上调肿瘤细胞产生的缺氧诱导因子-1α,并损害DNA修复。因此,理论上这类药物可能加剧结直肠癌根治术等大型手术所引发的炎症级联反应,从而促进肿瘤转移和复发。
相比之下,丙泊酚被认为具有保护作用,可能改善生存结局。尽管有这些发现,最近的一项随机对照试验并未显示接受七氟烷或丙泊酚维持麻醉的乳腺癌患者之间存在生存率差异。然而,乳腺癌手术的麻醉时间远短于其他大多数癌症手术,以及不同癌症类型之间的肿瘤生物学差异可以解释这一结果。在结直肠癌患者中,两项比较丙泊酚与吸入麻醉药的大型注册研究得出了不同的结果。一项研究未发现两组在总生存期或无病生存期上存在差异,而另一项研究则观察到吸入麻醉与肿瘤复发之间存在微弱关联。一项关于结肠癌的回顾性单中心研究表明,与地氟烷麻醉相比,丙泊酚的总体生存期更好;而另一项关于结直肠癌的小型回顾性单中心研究发现,接受丙泊酚与七氟烷麻醉的患者在总生存期或无复发生存期方面没有差异。最近的一项系统综述表明,基于丙泊酚的全静脉麻醉可以改善患者的生存率,但在分别对来自欧洲和亚洲的研究进行分析时发现,全静脉麻醉与吸入麻醉之间没有显著差异。
鉴于相互矛盾的证据,需要强有力的、基于人群的高度有效性的前瞻性研究,以及正在进行的随机对照试验的结果,来明确麻醉药物与癌症生存之间的关系。本研究旨在利用瑞典结直肠癌登记处和瑞典围手术期登记处的汇总数据,探讨用于麻醉维持的药物(丙泊酚或吸入性挥发性麻醉药)对1-3期结直肠癌术后生存的影响。本研究假设丙泊酚全静脉麻醉可以提高结直肠癌术后的生存率。
方法
在获得伦理批准后,该研究使用了瑞典结直肠癌登记处和瑞典围手术期登记处的汇总数据。瑞典结直肠癌登记处包含瑞典每个被诊断患有结直肠癌的人的综合数据集,包括:肿瘤分期;手术类型;肿瘤治疗;癌症随访;生存数据覆盖率达99%,有效性高。瑞典围手术期登记处则包含了手术过程的数据,包括用于诱导和维持的麻醉技术,但未区分不同的吸入挥发性麻醉药。该登记系统覆盖了从术前评估到出麻醉复苏室的整个围手术期过程,覆盖率达99%。本研究借鉴了之前一项旨在确定麻醉技术对乳腺癌手术后结局影响的研究的统计计划。
所有在瑞典诊断为1-3 期结直肠癌并在 2014 年至 2019 年间接受手术的患者均通过瑞典结直肠癌登记处进行识别,并补充了瑞典围手术期登记处汇总的麻醉信息。若患者存在多个结直肠癌病灶,则选取最晚期的病灶纳入分析。对于随访期间新发癌症的患者,仅纳入最早的切除手术。信息不全者予以排除。
自变量/因果变量为用于麻醉维持的药物,即丙泊酚或吸入性挥发性麻醉药(地氟烷、异氟烷或七氟烷)。因变量/控制变量包括:手术时年龄、体重指数、ASA分级。这些变量因可能与麻醉药物的选择及总体生存率都有潜在的关联,而被视为真正的混杂因素。其他因素,如肿瘤分期(1/2/3期)、诊断年份、是否接受新辅助/辅助肿瘤治疗(化疗、放疗)以及手术方式(开腹/腹腔镜)被认为与患者预后相关,但与麻醉选择无关,因此被纳入倾向评分匹配模型中作为效应修饰因子。
考虑到结肠癌与直肠癌在肿瘤生物学、解剖位置及手术技术上的差异可能影响麻醉暴露的时长和时机,本研究对两者分别进行了分析。主要结局为总生存期,定义为从纳入至因任何原因死亡的时间。次要结局为无病生存期,定义为从手术至记录复发或死亡的时间。
仅信息完整的患者被纳入总生存期分析。总生存期采用Kaplan-Meier方法和相应的log-rank检验来呈现。此外,使用Cox回归模型估计了两组间的总体死亡率(以95% CI的风险比表示)。研究团队使用基于加权残差的检验来验证所有Cox回归的比例风险假设。随后,创建了两个倾向评分匹配队列(丙泊酚/吸入挥发性麻醉剂)。制定了倾向性评分,包括所有患者和临床特征,总结见表1。所有个体倾向性评分通过逻辑回归模型计算,然后使用卡尺大小为0.1的1:2最近邻倾向评分匹配。
所有检验均为双侧检验,以p < 0.05为差异有统计学意义。采用R 3.6.1软件进行统计分析。
结果
2014 年至 2019 年间,共有 14,837 例 1-3 期结直肠癌患者(其所用麻醉技术的信息可获取)在瑞典接受了肿瘤切除术。排除后,最终纳入11,598 例患者:8161 例结肠癌患者和3437 例直肠癌患者(图1)。
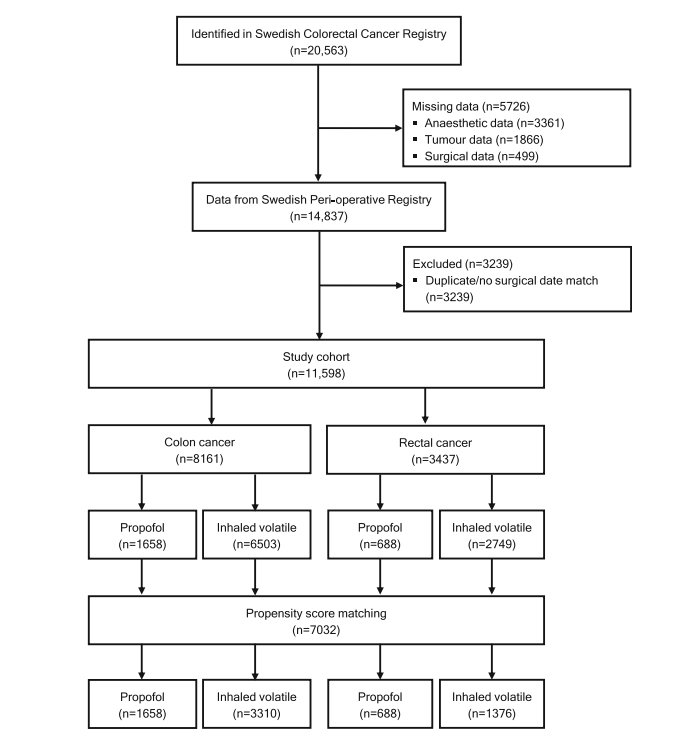
图1 研究流程图
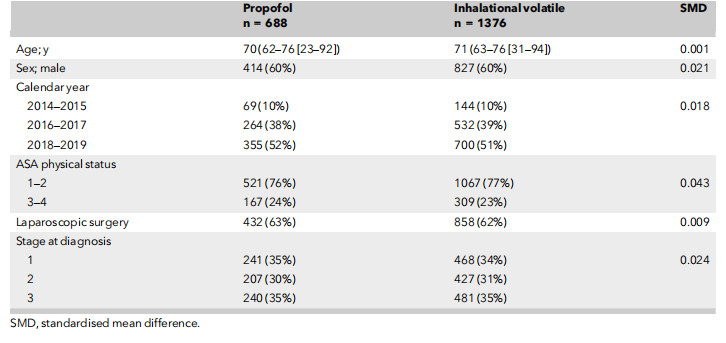
在结肠癌组中,1658例患者(20%)接受丙泊酚维持麻醉,6503例(80%)接受吸入性挥发性麻醉药。直肠癌组的比例相似:688 名患者(20%)接受丙泊酚维持麻醉,2749 名患者(80%)接受吸入性挥发性麻醉药。两组患者在年龄、性别、ASA分级及肿瘤分期上未见显著差异。然而,丙泊酚在腹腔镜手术患者中的使用频率高于吸入麻醉(表2)。经过倾向评分匹配后,该队列包括2346例接受丙泊酚维持麻醉的患者和4686例接受吸入麻醉剂维持的患者(表3和表4)。
表1 2014 - 2019年瑞典结肠癌手术中不同麻醉方式下患者的基线特征和临床特征
数值为数字(比例)或中位数( IQR [范围] )
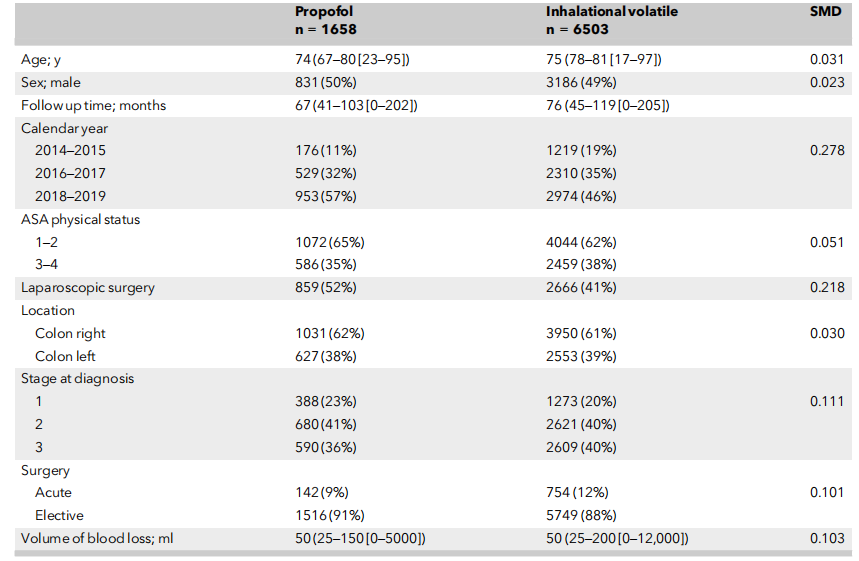
表2 2014 - 2019年瑞典直肠癌手术中不同麻醉方式下患者的基线特征及临床特征
数值为数字(比例)或中位数( IQR [范围] )
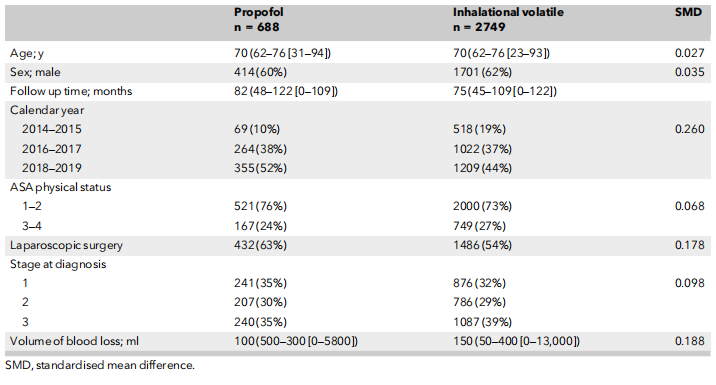
表3 倾向性评分匹配后,2014 - 2019年瑞典结肠癌手术中不同麻醉方式下患者及临床特征。数值为数字(比例)或中位数( IQR [范围] )
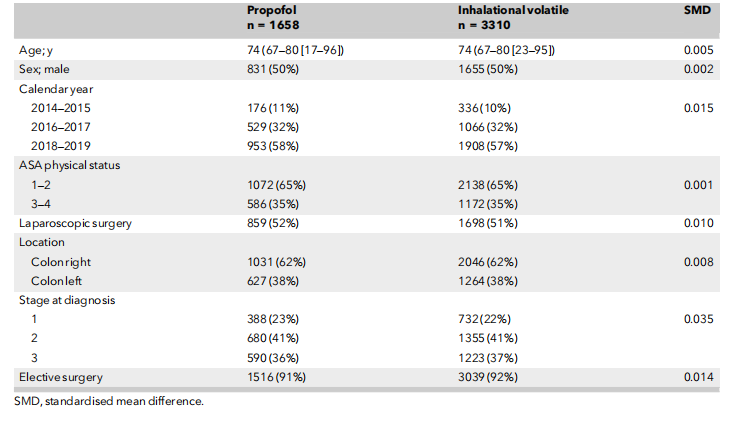
表4 倾向性评分匹配后,2014 - 2019年瑞典直肠癌手术中不同麻醉方式下患者及临床特征。数值为数字(比例)或中位数( IQR [范围] )
未匹配分析中,在中位(IQR [范围])76(45–116 [0–205])个月的随访期间,接受丙泊酚维持麻醉的结肠癌患者的总生存期比接受吸入挥发性麻醉药的患者要长(风险比0.83,95%CI 0.72–0.95,p = 0.008)(表5,在线支持信息图S1)。然而,经过1:2倾向评分匹配(丙泊酚组1658名患者和吸入麻醉组3310名患者),总生存期的差异失去了显著性(风险比0.89,95%CI 0.76-1.04,p = 0.127)(表5,图2)。
表5 2014-2019,瑞典接受不同麻醉方式下的结直肠癌患者1年和3年的总体生存期及无病生存期。数值是生存期的比例估计值和相应的95% CI
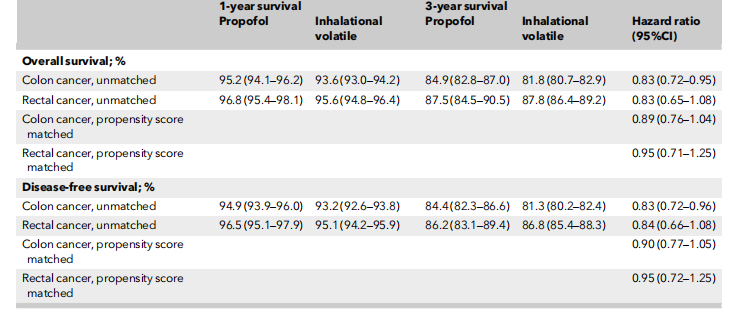
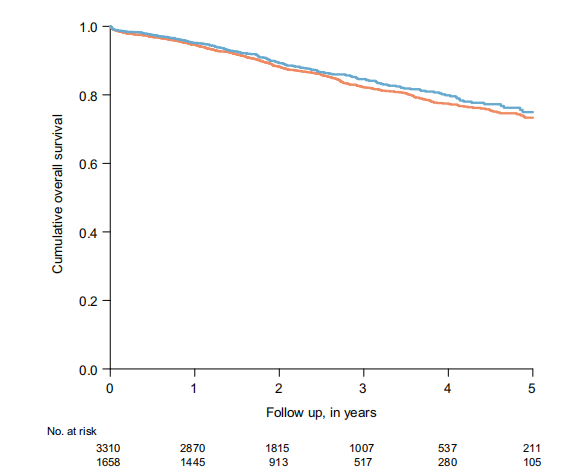
图2,通过全倾向评分匹配的接受丙泊酚或吸入性挥发性麻醉药进行结肠癌手术的患者(1:2 匹配对),按麻醉类型划分的总体生存期(Kaplan-Meier 曲线)。蓝色,丙泊酚;橙色,吸入性挥发性麻醉药。
对于直肠癌患者,688 名患者接受丙泊酚维持麻醉,1376 名患者接受吸入挥发性麻醉药。无论是在未匹配队列(风险比0.83,95% CI 0.65-1.08,p = 0.166)(表5,在线支持信息图S2)中,还是在1:2倾向评分匹配队列中(风险比0.95,95% CI 0.71-1.25,p = 0.702)(表5,图3),两组之间的总生存期都没有差异。1年和3年生存期估计值见表5。
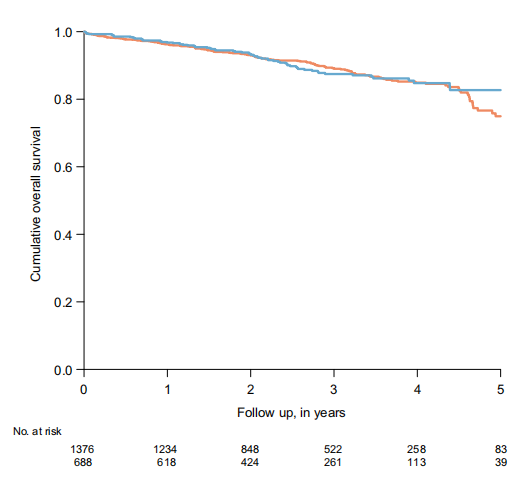
图3,通过全倾向评分匹配的接受丙泊酚或吸入性挥发性麻醉药进行直肠癌手术的患者(1:2 匹配对),按麻醉类型划分的总体生存期(Kaplan-Meier 曲线)。蓝色,丙泊酚;橙色,吸入性挥发性麻醉药。
在未匹配分析中,无病生存期方面,丙泊酚在结肠癌患者中的表现更优(风险比0.83,95% CI 0.72-0.96,p = 0.009)(表5,在线补充信息图S3),但在进行1:2倾向评分匹配后,这种差异不再具有统计学意义(风险比0.90,95% CI 0.77-1.05,p = 0.172)(表5,在线补充信息图S4)。
在直肠癌患者中,无论是在未匹配队列中(风险比0.84,95% CI 0.66-1.08,p = 0.175)(表5,在线补充信息图S5),还是在进行1:2倾向评分匹配的队列中(风险比0.95,95% CI 0.72-1.25,p = 0.709)(表5,在线补充信息图S6),无病生存期均无显著差异。
讨论
在这项基于全国性注册登记的1-3期结直肠癌患者的研究中,未发现手术中麻醉维持药物的选择(丙泊酚或吸入性挥发性麻醉药)与总生存期或无病生存期存在关联。这一发现与Makito等人和Hasselager等人的研究结果一致,指出在基于登记数据的研究中,麻醉药物的选择与结直肠癌术后无病生存期或总生存期之间缺乏显著关联。然而,Hasselager等人指出,与静脉麻醉相比,吸入麻醉会增加癌症复发的风险。在Makito等人的研究中,随访数据完整性的不确定性和相对较短的随访期可能影响其结论的稳健性。
尽管最初的未经调整的分析显示,丙泊酚有助于提高结肠癌患者的生存,但这种关联在使用倾向评分匹配调整后消失了,提示选择偏倚或未观察到的混杂变量可能影响了最初的发现。这与该研究早期一项纳入乳腺癌和结直肠癌患者的回顾性单中心注册研究结果一致。
在瑞典,丙泊酚已取代巴比妥类药物成为首选的麻醉诱导药物。因此,大多数接受吸入性挥发性麻醉药维持的患者也在诱导时接受了单次推注剂量的丙泊酚。如果丙泊酚具有抗癌特性的假设是正确的,那么丙泊酚的诱导剂量可能足以降低吸入麻醉药的致癌特性,这可能会掩盖丙泊酚和吸入挥发性麻醉药之间长期生存期的真正差异。Schaefer等人的研究表明,增加丙泊酚的剂量与1年死亡率的降低相关,尽管对实体瘤患者来说并非如此,在对5年死亡率的进一步分析中也证实了这一点。然而,对于结直肠癌患者,随着丙泊酚剂量的增加,1年死亡率增加。虽然不能排除丙泊酚的诱导剂量可能在一定程度上抵消了吸入麻醉药的负面影响,但研究团队认为这不太可能改变研究结果。
本研究存在若干局限性。尽管两个登记处收集了前瞻性数据,覆盖率高且随访数据完整,但该研究分析的回顾性性质以及非随机麻醉选择带来了固有的局限性。尽管通过1:2最近邻倾向评分匹配调整了对已知混杂因素的分析,但由于某些亚组样本量较小,该匹配方法不可能适用于所有受试者。此外,可能仍然存在无法测量的混杂因素。登记处并不收集生活方式因素、社会经济条件、药物或癌症以外的其他合并症数据。
此外,瑞典围手术期登记处并未记录每位患者所使用的具体吸入性挥发性麻醉药(地氟烷、异氟烷或七氟烷)的数据。虽然七氟烷在瑞典市场占据主导地位,但具体份额未知。目前仅有两项研究比较了不同吸入麻醉药的长期生存情况。Elias等人在一项小型回顾性单中心研究中显示,与七氟烷相比,地氟烷用于3期卵巢癌肿瘤细胞减灭术后的复发率显著降低。在Liu等人的另一项稍大的回顾性单中心研究中,异氟烷和七氟烷用于结直肠癌手术,从该出版物中的Kaplan-Meier图推断,七氟烷组的总生存期似乎提高了近20个百分点。尽管必须谨慎解释小型单中心研究的结果,但地氟烷、异氟烷和七氟烷的免疫学特性可能存在差异。如果属实,将使研究结果变得更难以解释。
现有文献强调迫切需要对结直肠癌患者进行精心设计的随机试验,以确定麻醉技术对癌症结果的潜在影响。临床前数据支持丙泊酚具有抗肿瘤特性和吸入性挥发性麻醉药具有促肿瘤作用的假设,并且大多数回顾性临床研究表明丙泊酚对生存有好处,理想情况下,这些发现应该在随机临床试验中进行测试。然而,考虑到所分析的结果指标的性质,预计此类试验数量会很少,而基于前瞻性收集的数据的大型回顾性观察性研究可能是最好的选择。
总之,这项研究使用了两个国家质量注册中心的合并数据,显示结直肠癌患者手术时麻醉维持药物的选择与其长期生存结局之间无显著关联。在随机对照研究结果出炉之前,没有依据主张根据麻醉药物的选择来修改有关癌症复发风险的当地方案。
述评
结直肠癌手术中麻醉方式对患者远期生存的影响始终是麻醉学与肿瘤学交叉领域好的研究热点,瑞典这项基于全国登记数据库的大样本研究,为该问题提供了高循证等级的临床证据。研究纳入2014-2019年瑞典11598例1-3期结直肠癌手术患者,对比丙泊酚全凭静脉麻醉与吸入性挥发性麻醉的术后生存差异,结果显示经倾向性评分匹配后,两种麻醉方式在结肠癌、直肠癌患者的总生存期和无病生存期上均无显著差异,推翻了未校正分析中丙泊酚对结肠癌生存更有利的初步结论。
该研究的优势在于依托瑞典高覆盖率、高准确性的癌症和围手术期登记系统,样本量充足且基线数据完整,通过1:2倾向性评分匹配有效控制了年龄、手术方式、肿瘤分期等混杂因素,同时将结肠癌与直肠癌分层分析,考虑到二者生物学特征与手术方式的差异,研究设计严谨性较高。
研究也存在一定局限性,如未区分具体吸入性麻醉药种类、缺乏生活方式等潜在混杂因素数据,且回顾性研究无法完全规避选择偏倚。此外,瑞典临床中吸入性麻醉患者多联用丙泊酚诱导,可能掩盖两种麻醉方式的真实差异。
总体而言,该研究表明现有证据不足以支持通过更换麻醉药物来改善结直肠癌患者术后生存,暂无需调整临床麻醉方案。但目前相关基础研究仍提示丙泊酚与吸入性麻醉药存在肿瘤相关生物学效应差异,未来仍需开展大样本随机对照试验,分层探讨不同麻醉药、不同剂量对结直肠癌患者远期预后的影响,为临床麻醉选择提供更精准的依据。
参考文献
Enlund A,Nikberg M,Berglund A,Ostberg E and Enlund M.Total intravenous or inhalational volatile anaesthesia and survival after colorectal cancer surgery: a Swedish national.Anaesthesia. 2025 Apr;80(4):386-394. doi: 10.1111/anae.16495. Epub 2024 Dec 16.


