方案与建议|抑郁症光照治疗临床操作规范与建议
时间:2026-05-05 17:02:33 热度:37.1℃ 作者:网络
摘 要 由中国神经科学学会精神病学基础与临床分会(Chinese Society of Neuroscience and Psychiatry,CSNP)牵头制订的《抑郁症光照治疗临床操作规范与建议》正式发布。本操作规范遵循循证指南制订流程,系统检索了中英文数据库中的随机对照试验,采用牛津大学循证医学中心(Oxford Centre for Evidence-Based Medicine,OCEBM)标准评估证据质量,并通过德尔菲法与专家会议形成共识意见,旨在推动光照疗法在抑郁症治疗中的规范化临床应用。规范围绕9项核心临床问题形成推荐意见,明确了光照疗法的适应症,包括季节性抑郁症(证据级别1a)、非季节性抑郁症(证据级别1a)、围产期抑郁症(证据级别1b)及晚间型特征的抑郁症(证据级别1b)。标准治疗方案为每日清晨接受10000 lux白光照射30 min,其核心机制在于调节昼夜节律。规范指出,光照疗法总体安全性良好,常见不良反应轻微且可逆,但需警惕双相障碍患者潜在的躁狂转相风险。此外,本文还详细规范了操作流程、设备选择、疗效评估指标及质量控制标准。结论认为,光照疗法是一种安全有效的非药物干预手段,本文为临床医师提供了基于证据的实践框架,有助于指导临床决策与规范实施。
关键词 光照治疗;光疗法;抑郁症;重性抑郁障碍;季节性情感障碍;操作规范
抑郁症是一种高患病、高复发和高致残的重性精神障碍,常伴随生物节律紊乱及相关的睡眠障碍,现有药物治疗、心理治疗和物理治疗效果有限。光照治疗(bright light therapy,BLT)简称光疗,是通过一定强度光照改善某些症状的一种治疗方法[1],该方法以调节生物节律为理论基础。自20世纪80年代光疗应用于季节性情感障碍(seasonal affective disorder,SAD)以来,meta分析和RCT研究提示光疗组的症状缓解时间较对照组更短,光疗对非季节性抑郁症也具有显著的疗效和良好的安全性[1-3]。光疗作为一种非侵入性的物理治疗方案,操作简单易行,为抑郁症提供了新的治疗选择。为了规范光照治疗在抑郁症中的临床操作和应用,由中国神经科学学会精神病学基础与临床分会(Chinese Society of Neuroscience and Psychiatry,CSNP)牵头形成本版抑郁症光照治疗临床操作规范。
1 操作规范的制订方法
1.1 规范制定背景与方法
本规范由CSNP学会于2024年11月28日发起制定,成立规范工作小组,所有成员声明无利益冲突。本规范旨在供全国各级医疗机构的精神科医师及参与抑郁症临床诊疗的相关专业人员使用,适用于中国18岁及以上抑郁症患者。在制定过程中,通过文献综述并结合国内临床实践与专家咨询,初步拟定18个临床问题,经德尔菲(Delphi)法评分后,最终确定了9个核心临床问题。
1.2 证据检索
参照人群、干预、对照和结局(PICO)的原则对临床问题进行模式梳理,通过组合抑郁症关键词和光照治疗关键词以构建检索词。在下列数据库中进行文献检索:中文数据库,包括中国知网(CNKI)、万方数据知识服务平台(WanFang)、中国生物医学文献数据库(Chinese Biomedical Literature Database,CBM);英文数据库,包括PubMed、Embase、Web of Science、Cochrane Library、PsycINFO;指南相关网站,包括美国临床指南网(the Agency for Healthcare Research and Quality,AHRQ)、国际指南网(Guidelines International Network,GIN)、中华医学会等国内外权威学术团体发布的抑郁症相关指南和共识。
1.2.1 文献检索 检索关键词/主题词为“depression”“depressive disorders, major”“major depressive disorders(MDD)”“seasonal affective disorder(SAD)”“mood disorders”“light therapy”“phototherapy”“bright light therapy(BLT)”“low-level light therapy(LLLT)”“low-level laser therapy”“抑郁症”“抑郁障碍”“重性抑郁障碍”“季节性情感障碍”“心境障碍”“光照治疗”“光照疗法”“强光治疗”“亮光治疗”“光疗”“光生物调节”等。检索文献发表时间为从各数据库建库开始至2024年12月31日。
1.2.2 文献纳入和排除标准 纳入标准:①研究设计为随机对照试验(即研究对象被随机分配到干预组或对照组)、平行设计或交叉设计、研究方案或预试验(若数据完整);②研究对象为符合公认诊断标准(如DSM-5、ICD-10)的抑郁症患者、季节性情感障碍患者和/或非季节性重性抑郁障碍患者;③干预措施为使用光照治疗作为主要治疗手段[标准白光光照治疗盒(通常光照强度≥10000 lux)],对治疗时长、频率、疗程无严格限制(可作为亚组分析变量);④对照措施为安慰剂/假照光[如低照度红光、暗光(通常<500 lux)]、常规治疗(如常规药物治疗或心理治疗);⑤结局指标包括主要结局和次要结局,其中主要结局为抑郁症状的连续变化[如汉密尔顿抑郁量表(Hamilton depression scale,HAMD)、蒙哥马利-阿斯伯格抑郁量表(Montgomery-Åsberg depression rating scale,MADRS)、贝克抑郁自评量表(Beck depression inventory,BDI)评分从基线到治疗结束的平均变化]或有效率/缓解率(如HAMD评分减分率≥50%),次要结局为生活质量评分、治疗脱落率或不良反应事件;⑥研究设计中,光照治疗必须是试验组与对照组的唯一差异(否则无法独立评估光疗效果)。
排除标准:①抑郁症仅为共病(如主要诊断为精神分裂症、物质滥用);②非标准光疗,如使用模拟黎明设备、负离子发生器或光照强度显著不足的安慰剂设备;③研究未报告任何可量化的、与抑郁核心症状相关的临床结局,仅报告生理指标(如褪黑素水平)或未经验证的量表结果;④无法获取全文且通过联系作者仍无法获得有效数据的文献;⑤非中英文文献,且无可靠翻译(根据研究团队能力而定);⑥重复发表的数据(将保留信息最全的1篇)。
1.2.3 文献筛选及数据提取 2名研究者独立检索数据库并分别按照纳入、排除标准筛选文献。首先检查标题以排除明显与当前主题无关的文献,然后阅读摘要以初步排除不符合纳入标准的文献,得到可能符合要求的文献,最后下载全文并精读以判断文献符合纳入、排除要求。筛选结束后,2名研究者将结果进行对比,对于存在分歧的文献通过与第三方讨论来决定。
由1名研究者提取数据,另1名研究者检查提取数据的准确性,并通过与第三方讨论来解决分歧。提取的信息:①一般资料,包括第一作者、发表年限、研究设计、研究所在地区;②研究对象信息,包括样本量、年龄、性别、抑郁症诊断标准、疾病严重程度;③光照治疗干预信息,包括光源、仪器型号、光照强度(单位:lux)、光照时长、治疗频率、治疗周期、治疗时间(早餐/晚上/其他固定时间)、对照类型;④评估指标,包括抑郁量表评分(如HAMD)均值、标准差,HAMD减分率≥50%的有效/缓解人数与总人数,脱落率,具体不良反应事件发生率;⑤测量时间点,包括基线、治疗中期(如第1、2周)、治疗结束(主要终点)、随访期(如有)。
1.3 证据评价与分级
本文采用指南研究与评价工具(appraisal of guidelines for research & evaluationⅡ,AGREE Ⅱ);系统评价方法学质量评价工具(a measurement tool to assess systematic reviews,AMSTAR2)用于系统评价和meta分析;采用Cochrance偏倚风险评估量表对随机对照试验进行方法学质量评价;队列研究和病例对照研究评价采用纽卡斯尔-渥太华量表(Newcastle-Ottawa scale,NOS);加拿大卫生经济研究所量表(Institute of Health Economics,IHE)用于评价病例系列报告。采用牛津大学循证医学中心(Oxford centre for evidence-based medicine,OCEBM)2011版分级体系对证据质量和推荐意见进行分级。见表1、2。
表1 证据质量分级Tab.1 Evidence quality grading

注:证据质量分为5个等级。
表2 推荐强度分级Tab.2 Strength of recommendation

注:推荐强度分为2个维度,分别为推荐等级和证据质量。
1.4 共识的形成
综合证据质量、风险获益形成推荐意见,经2025年4月专家会议投票,共识度≥70%视为达成共识。
1.5 规范的实施与更新
本规范发布后,将通过专业期刊、网站、学术会议推广,确保临床医师及其他利益相关群体充分了解并正确使用。未来将根据需求及新证据更新。
2 光照治疗的作用机制
光疗治疗抑郁症的作用机制主要涉及以下几个方面:①可能通过激活特定的神经环路来发挥抗抑郁效应,例如调控丘脑腹外侧膝状体及膝状体间小叶与其他脑区之间的神经环路[4];②刺激含有黑视蛋白的特殊光敏视网膜神经节细胞,影响视交叉上核(suprachiasmatic nucleus,SCN)神经元兴奋性,调节人体的昼夜节律,早晨接受光照可以同步患者的“内部时钟”,改善抑郁症状[5];③在分子机制层面,光疗通过抑制褪黑素产生并调节其分泌节律,缓解与睡眠模式紊乱相关的抑郁症状,并可通过调节5-羟色胺水平进一步改善抑郁症状[6]。
3 抑郁症光照治疗的临床问题及临床操作规范
临床问题1:光照治疗适用于哪些抑郁障碍?
推荐意见1:光照治疗主要适用于抑郁发作阶段的治疗,既可单独应用,也可与药物联合,以治疗季节性(证据级别:1a,强烈推荐)[7]和非季节性抑郁症(证据级别:1a,推荐)[8]。此外,光照治疗也可单独用于妊娠期及产后抑郁症(轻度)的治疗(证据级别:1b,推荐),或与药物联合治疗妊娠期及产后抑郁症(中、重度)(证据级别:1b,推荐)[9-10];光照治疗还可用于晚间型特征的抑郁症[11]。光照治疗适应范围的循证医学分级见表3。
表3 基于循证医学分级的光照治疗证据水平Tab.3 Evidence levels of phototherapy based on evidence-based medicine grading
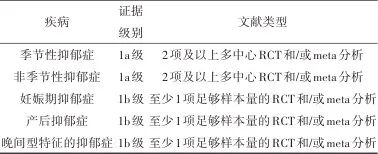
证据说明
季节性抑郁症:一项关于BLT(≥1000 lux、灯箱或光面罩)研究的meta分析[7]纳入19项随机、单盲或双盲临床试验,结果提示BLT是季节性抑郁的有效治疗方法[标准化均数差(SMD)=-0.37,95%CI:-0.63~-0.12]。但现有证据均来自于中小样本量研究、方法有异质性,需要更大样本量的临床试验来进一步验证。
非季节性抑郁症:一项meta分析[8]纳入11项针对非季节性抑郁症患者(n=858)的RCT研究,结果显示,BLT组的总体缓解率为40.7%,显著高于对照组的23.5%(OR=2.42,95%CI:1.50~3.91,P<0.001),有效率也显著优于对照组(60.4% vs. 38.6%;OR=2.34,95%CI:1.46~3.75,P<0.001),BLT还可能缩短抑郁症患者对初始治疗的反应时间。
妊娠期抑郁症及产后抑郁症:考虑到药物对胎儿和婴儿的潜在风险,且抗抑郁药对于孕产期尚未有1级证据,临床上需优先考虑安全性较高的非药物干预,光照治疗是较为安全的选择之一。现有研究尚未发现其与早产、低出生体重和婴儿猝死综合征有关的不良事件[12]。一项纳入8项RCT研究的meta分析结果显示[10],与伪刺激组相比,BLT对围产期抑郁症更有效(SMD=0.34,95%CI:0.08~0.61)。另一项纳入6项RCT研究(n=167)的meta分析[9]提示,与暗光疗法相比,BLT对围产期抑郁更有效(RR=1.46,95%CI:1.02~2.10,P=0.04)。两项RCT研究表明,BLT的疗效更显著,且疗效可持续至整个围产期[13-14]。
晚间型特征的抑郁症:晚间型特征的抑郁症是指具有在傍晚或夜间抑郁症状加重的节律性临床特征的一类抑郁症,目前尚无诊断和分类系统将其列为独立的抑郁症诊断类别,一般认为清晨型-夜晚型问卷(morningness-eveningness questionnaire,MEQ)评分为≤41分提示患者具有晚间型倾向。一项RCT研究[11]纳入93例晚间型特征的抑郁症患者,比较BLT(每日接受10000 lux白光照射30 min)与暗红光(dim red light, DRL)(接受50 lux红光照射作为伪光照)治疗的效果。结果显示,BLT组的累积缓解率为67.4%,显著高于DRL组的46.7%;BLT组症状缓解时间显著短于DRL组(OR=1.9,95%CI:1.1~3.4,P=0.024)。总体而言,光照治疗对非季节性抑郁症伴晚间型特征患者具有潜在疗效,尤其在缩短起效时间、提升缓解率方面表现突出(证据级别:1b,推荐)。在临床中应结合患者节律特征和作息习惯,个体化设定光照时间。
临床问题2:光照治疗对抑郁症患者生物节律的影响有哪些?
推荐意见2:光照治疗对抑郁症患者生物节律的影响主要体现在调整昼夜节律相位、增加昼夜节律振幅、纠正节律紊乱的病理机制等几个方面。
(1)调整昼夜节律相位
相位提前:早晨光照治疗可通过使褪黑素分泌起始时间(dim light melatonin onset,DLMO)提前,纠正抑郁症(尤其是季节性抑郁症)患者的节律延迟。例如,冬季抑郁症患者的褪黑素分泌起始时间通常比健康对照者更晚,而早晨光照治疗后,其褪黑素分泌起始时间显著提前,这种相位调整与抑郁症状的改善相关[15-16]。
优化相位关系:研究发现,光照治疗的最佳时间与个体昼夜节律的特定阶段密切相关。例如,在DLMO后约8.5 h或睡眠中点后2.5 h实施光照,抗抑郁效果最佳[17]。可能机制为光照重置患者下丘脑视交叉上核的活动,改善昼夜节律与外部环境的同步性[18-19]。
(2)增加昼夜节律振幅
增强节律稳定性:部分抑郁症患者的昼夜节律振幅降低,而光照治疗可通过增加振幅来恢复节律的稳定性。例如,冬季抑郁症患者在接受光照治疗后,核心体温的昼夜波动幅度趋于正常化,这与抑郁症状的缓解相关[16,20]。
(3)纠正节律紊乱的病理机制
季节性情感障碍:光照治疗是季节性抑郁的一线疗法,其作用机制包括纠正因冬季光照不足导致的昼夜节律延迟和振幅降低[15-16]。
非季节性抑郁症:光照治疗对非季节性抑郁症的疗效可能与恢复被破坏的昼夜节律同步性有关。例如,睡眠时间不规律或昼夜节律相位偏移的患者在接受早晨光照后,其节律紊乱和抑郁症状均可得到改善[16,21]。
综上所述,光照治疗能够通过相位调整、振幅增强和节律重同步,有效改善抑郁症患者的昼夜节律紊乱。其作用机制涉及视网膜-下丘脑通路、褪黑素分泌调控及5-羟色胺系统的激活[15]。尽管部分机制仍需进一步验证,但现有证据均支持光照治疗是调节节律、干预抑郁症(尤其是季节性亚型)的重要治疗手段[15,21-22]。
临床问题3:光照治疗的操作流程和规范要求(包括场地、操作人员资质)是什么?
推荐意见3:各级医疗机构应规范开展此项操作(强烈推荐),而针对轻度抑郁症患者,可在遵循操作标准的前提下于家庭环境中进行(推荐)。
医疗机构首先要保证充足的治疗空间满足患者治疗需求。第一,治疗场地应选择安静、舒适、光线柔和的环境,避免外界因素的干扰(推荐);第二,操作人员应为医务工作者,包括医生、医技人员或护士,具有相关的专业知识和技能,熟悉光照治疗的操作流程和注意事项,确保治疗的安全性和有效性(强烈推荐);第三,保障光照治疗设备的正常运行,定期对灯具和光源进行检查和维护,确保其正常运行和延长使用寿命(推荐);第四,充分重视和保护患者的隐私与信息安全(强烈推荐)。
光照治疗的操作流程通常包括以下6个步骤:
①知情告知,告知适应证、禁忌证以及可能的不良反应,签署知情同意书;
②根据疾病特征,确定光照治疗方案,包括光照强度、时间和频率等参数;
③根据治疗需求,选择适合的波段的光源,确保光照质量和安全性,治疗前对患者进行详细地说明和指导,确保其了解治疗的目的、过程和注意事项;
④选择安静、私密的环境,减少外界干扰,允许患者阅读或轻度活动(保持目光朝向光源),操作人员需密切关注患者的反应和治疗效果,及时调整光照参数;
⑤光照时,光源保持在前方,使光线可以照射到面部,由于眼睛角膜所接收到的光照度(以lux为单位)取决于距离,用户需要根据光照设备规定的距离坐着,通常使用光强度为10000 lux的灯箱,其位置距离患者面部40~60 cm,光照箱与注视线大约呈30°~45°夹角,以减少眼部不良反应,为了避免损伤,应避免直接照射眼睛或者合理应用遮光板或护目镜;
⑥治疗结束后,进行必要的观察和记录,以便评估治疗效果,制定后续的治疗计划。
临床问题4:光疗设备有哪些?
推荐意见4:户外活动,或者坐在靠近窗户的室内,如若持续时间足够,能重置生物钟以匹配自然的昼夜循环,则广义上属于利用自然光来进行光照治疗,但受限于气候条件、季节变化及作息安排,自然光干预的可控性较差(弱推荐)。临床上,推荐应用专为光疗设计的专门灯箱(光强度为10000 lux的灯箱,光照均匀柔和,距离患者面部40~60 cm,优选白光)进行光照治疗(证据级别:1b,强烈推荐)。该类设备可提供稳定、高强度的白光输出,具有可控的光谱分布,可滤除紫外线,安全性较高。
临床问题5:治疗参数(频次、疗程、个性化治疗方案)如何设置?
推荐意见5:为发挥最大疗效同时风险最小化,抑郁症光疗的参数需要在治疗时长、时间段与波长及强度之间进行优化组合。以下是常见非季节性抑郁症光照治疗的推荐方案。
(1)抑郁症的光照治疗
治疗方案:①光照强度2500 lux、7000 lux、10000 lux;②光照时间推荐清晨30 min(6:00-9:00之间,10000 lux),不同光照强度所需时间不同,光照强度弱则需适当延长时间,如7000 lux需1 h,2500 lux需2 h;③每日1次,疗程2~4周;④单独光照治疗对于抑郁症具有治疗作用。(证据级别:1a,强烈推荐)
证据说明
系统评价与meta分析表明[23-27],光照治疗作为单一治疗,对门诊轻度抑郁症患者有效,每天清晨照射60 min(10000 lux)可具有最大的治疗效果。具体需根据患者耐受性调整[28]。治疗设备应具备稳定的光照输出,光强应定期校准以保证干预一致性。蓝光波段(460~480 nm)因对昼夜节律具有调节作用而常被优先使用,但需避免紫外线(ultraviolet,UV)波段以减少皮肤损伤风险[29]。此外,与单独抗抑郁药物治疗相比,抗抑郁药物联合光疗的治疗效果更优。部分研究还提示,相较于蓝光或低强度光照,使用10000 lux白光在早晨6:00-9:00之间进行30 min治疗,具有更好的疗效[9]。
(2)抑郁症特殊人群的光照治疗
对于妊娠期抑郁症及产后抑郁症等抑郁症特殊人群,光照治疗方案:①光照强度2500 lux、7000 lux、10000 lux;②光照时间推荐清晨(6:00-9:00之间)使用10000 lux照射30 min,若光照强度7000 lux需要照射1 h,2500 lux需照射2 h;③妊娠期抑郁症推荐疗程为6~10周,产后抑郁症推荐疗程为4~6周;④联合治疗方面,妊娠期患者因对非药物治疗接受度较高,建议优先考虑光照治疗单独或联合心理治疗。产后抑郁症患者应加强依从性管理,光疗可作为非药物干预的重要选择。(证据级别:1b,推荐)
证据说明
对于妊娠期抑郁症,早期研究[30]显示,妊娠期抑郁症患者接受强光治疗5周后症状改善不显著,但延长至10周时抑郁症状明显缓解。也有研究发现,在治疗5周时即观察到光疗优于安慰剂的效果[2]。因此,光疗作为一种安全性较高的非药物治疗方式,可作为妊娠期抑郁症干预的选择之一。
对于产后抑郁症,光照治疗具有潜在疗效,临床研究建议清晨接受10000 lux强光照射30 min,疗程4~6周,然而仍需进行更大规模的研究以确证其疗效[31]。
临床问题6:光照治疗过程的质量控制如何进行?
推荐意见6:需要从设备与环境控制、伦理与依从性管理等多个维度严格进行,以确保疗效和安全性(推荐)。具体包括以下关键环节。
(1)设备与环境控制
定期使用照度计检测光照强度,确保设备输出稳定性[32]。研究多采用FDA认证的医用光疗箱。治疗期间避免额外强光暴露(如电子屏幕),并通过固定治疗环境(如医院或家庭固定位置)减少外部变量[28,33]。
(2)伦理与依从性管理
治疗前应充分告知潜在风险(如躁狂诱发、眼部不适)及替代治疗方案[34-35]。可通过短信提醒、家庭访视或可穿戴设备(如光照记录手环)提升治疗完成率[29,32]。
(3)质量控制与改进方向
现有研究的质量控制仍存在不足,例如样本量较小[36],以及部分试验未报告设备校准细节[37-38]。未来需通过多中心协作、标准化操作手册及真实世界数据整合(如电子健康记录)强化光照治疗的实施可控性与证据质量[28-29]。
临床问题7:光照治疗的临床疗效如何评估?
推荐意见7:建议采取多维度综合评估方式,光疗过程中应定期使用HAMD、BDI等量表评估抑郁症状变化,同时监测睡眠质量[如匹兹堡睡眠质量指数(Pittsburgh sleep quality index,PSQI)]、疲劳程度[如患者报告结局测量信息系统(patient-reported outcomes measurement information system,PROMIS)]等次要指标[35-36]。结合神经影像学检查、生物标志物检测以及对患者睡眠质量、主观感受和生活质量的评估,以全面、客观地评估疗效(推荐)。同时,合理设置评估时间点,包括短期(治疗后1~2周)、中期(4~8周)和长期(3个月及以上)评估,能够更好地监测治疗过程,及时调整治疗方案,提高治疗效果(推荐)。短期评估侧重早期症状改善及不良反应监测;中期评估是疗效判断的关键节点,应系统评估患者情绪、认知功能、睡眠等症状变化,并据此决定是否需要继续治疗或调整治疗方案;长期评估需观察患者抑郁症状是否持续缓解、复发以及生活质量改善情况。
证据说明
通过使用经过验证的抑郁评估工具(如HAMD、MADRS、BDI等)量化症状变化[39-40],研究证实光疗显著改善患者抑郁症状(SMD=0.45,95%CI: 0.14~0.75)[28,40]。在季节性情感障碍患者中,疗效尤为显著(SMD=4.64,95%CI: 2.38~7.03)[41]。此外,光照治疗还能改善自杀意念。一项回顾性分析研究[42]显示,约45%患者自杀评分下降,且整体耐受性良好,仅有少数患者出现短暂躁动或自主神经激活。长期研究需关注复发率及疗效维持时间,但目前证据有限[38,43]。
临床问题8:光照治疗在不同年龄与性别人群中是否存在疗效差异?
推荐意见8:光照治疗在不同年龄和性别群体中疗效存在差异。随年龄增长,光照治疗疗效总体呈现“倒U型”分布,成年患者获益最显著,而青少年和老年患者疗效相对较差(证据级别2b,推荐)。女性患者通常反应更显著(证据级别2b,推荐)。
(1)不同年龄患者对光照治疗的反应
针对青少年抑郁症患者(12~18岁)的多项研究显示,光照治疗的疗效并不显著优于安慰剂。例如,一项德国RCT研究(n=227)中,强光治疗组与安慰剂红光治疗组的抑郁症状改善率均为16%[44]。这可能与青少年大脑发育尚不成熟、昼夜节律系统敏感性较低或安慰剂效应较强有关。部分研究尝试将光照治疗用于青少年季节性抑郁或情绪失调,但研究样本量较小且结果尚未明确[44-45]。
成年SAD患者对光照治疗反应良好,尤其在女性和伴有嗜睡、食欲增加等非典型特征的轻度抑郁患者中更为显著。研究显示,早晨接受1500~2500 lux的光照2 h,可显著改善冬季抑郁症状,且效果可持续至春季[46]。非季节性抑郁中,10000 lux强光联合舍曲林治疗5周,疗效优于药物联合低强度红光[47]。
年龄较大患者(>50岁)总体反应相对较弱,可能与其昼夜节律调节能力下降或合并基础疾病有关。一项家庭光疗RCT研究显示,光照治疗组情绪改善率仅23%,与安慰剂组无显著差异[48]。但是,特定老年亚群体可能从光照治疗中获益。一项针对老年痴呆伴抑郁症状患者的meta分析发现,低强度光疗(<1000 lux)可改善抑郁症状,可能与调节睡眠-觉醒周期有关[49]。另有研究指出,老年卒中后抑郁患者接受高强度光疗联合抗抑郁药治疗的效果优于中等强度光疗,提示老年人可能需要更高剂量光疗以突破生理性光敏性下降的阈值[50]。
成年人的褪黑素分泌对光照更敏感(如1500 lux即可抑制褪黑素),而青少年和老年人可能需更高强度或更长时间的光照才能达到同等效果。
(2)不同性别患者光照治疗的疗效差异
研究表明,女性患者在接受光照治疗(尤其是蓝光干预)时的疗效普遍优于男性。一项蓝光治疗抑郁症的meta分析[51]纳入455例患者,结果显示女性受试者比例更高,且治疗响应率优于男性。这可能与女性体内激素水平的波动以及光照对5-羟色胺等神经递质的影响有关。成年女性SAD对光疗的反应更显著,可能与性激素对光信号通路的调节作用有关,而老年女性因绝经后激素变化,可能此效应减弱。此外,不同性别患者在不同年龄阶段、病程时程及症状特征上的治疗反应亦可能存在差异。因此,推荐将光照治疗,特别是清晨蓝光干预,优先应用于育龄期女性抑郁症患者,因其疗效可能更优,但需结合患者个体特征综合制定方案。(证据级别:2a,推荐)
临床问题9:光照治疗的禁忌证和可能的不良反应与风险及处理?
推荐意见9:光照治疗的总体安全性较高,常见不良反应多为轻度、短暂且可逆,通常在1周内自行缓解。
光疗的常见不良反应包括眼部不适,主要为轻度、一过性的,具体包括干眼样症状、视觉残留、眼部温热感或暂时性干燥与流泪[52],罕见轻微头痛、易怒、睡眠困难[53-54],建议患者短暂休息或调整光源照射距离。不良反应中头痛可能与光源亮度或个体敏感性相关,可通过缩短照射时间或降低光照强度改善。若光照安排于晚间引起入睡困难或睡眠节律紊乱,应调整至清晨进行治疗。部分患者可能出现轻度躁动或情绪波动,通常持续时间较短暂,密切观察并根据需要提供心理支持即可。
长期使用光照治疗的潜在风险主要包括视网膜损伤和皮肤光敏相关问题。高色温光源,尤其是富含蓝光波段的光源,可能增加光化学性视网膜病变风险,建议选择色温3000~5000 K的中性白光,并避免紫外线成分。长期高强度光疗(尤其是含紫外线的光源)可能增加皮肤癌风险,然而临床常用的LED光源已基本排除紫外线波段,安全性相对较高。
禁忌人群主要包括患有光敏性疾病(如系统性红斑狼疮)、正在使用光敏感药物(如四环素类抗生素)以及存在严重视网膜病变者。
总体而言,BLT安全性良好,适合作为多数抑郁症患者的治疗手段,但仍需关注不良反应。特别是对双相障碍患者,BLT可能诱发躁狂发作,但meta分析显示,强光组与对照组的躁狂转换风险无显著差异(RR=1.00,95%CI: 0.28~3.59,P=0.26),提示其安全性较好[35,55]。此外,使用光敏感药物(如某些抗生素或抗精神病药)者需避免BLT,以防止诱发光敏性皮肤反应。
4 总结与展望
本规范明确了光照疗法在季节性及非季节性抑郁症、围产期抑郁等领域的临床应用要求,确立了以清晨10000 lux白光照射30 min的标准方案,通过调节昼夜节律发挥抗抑郁效应。本规范对操作流程、设备选择、疗效评估及质量控制提出了明确要求,确认该疗法安全性良好,但对双相障碍患者的躁狂转相风险提出警示。
当前临床应用中仍存在若干问题亟待解决:光照抗抑郁的神经环路与分子机制尚未完全阐明;个体疗效差异显著,缺乏基于生物标志物的精准预测模型;长期疗效及维持方案证据不足;特殊人群(青少年、难治性抑郁患者)的优化方案尚需验证;设备技术标准与质控体系尚未统一。
未来研究应聚焦机制深化与临床转化:借助神经影像与分子技术,解析光照调控情感行为的环路机制;结合可穿戴设备与人工智能算法,建立个体化动态干预策略;开展多中心实效性研究,评估远期结局与卫生经济学效益。随着光生物学与精神医学的交叉融合,光照疗法有望在抑郁症精准治疗与综合康复中发挥更积极作用。
本共识制订专家委员会名单
学术顾问:江开达(上海交通大学医学院附属精神卫生中心 上海市精神卫生中心),李凌江(中南大学湘雅二医院),方贻儒(上海交通大学医学院附属瑞金医院),王小平(中南大学湘雅二医院)
共识执笔专家:彭代辉(上海交通大学医学院附属精神卫生中心 上海市精神卫生中心),邵阳(上海交通大学医学院附属精神卫生中心 上海市精神卫生中心)
共识专家组(按姓氏笔画排序):王传升(河南省精神病医院),王强(四川大学华西医院),王育梅(山东第一医科大学附属省立医院),纪家武(福州市第二总医院神经精神病防治院),刘忠纯(武汉大学人民医院),刘寰忠(安徽医科大学第四附属医院),刘志芬(山西医科大学第一医院),寻广磊(山东省精神卫生中心),杜向东(苏州市广济医院),何红波[南方医科大学附属广东省人民医院(广东省精神卫生中心)],杨勇锋(河南省精神病医院),张玲(首都医科大学附属北京安定医院),张云淑[河北省精神卫生中心(河北省第六人民医院)],张凯(安徽医科大学第四附属医院),张天宏(上海交通大学医学院附属精神卫生中心 上海市精神卫生中心),林铮(浙江大学医学院附属第二医院),禹海航(宁波大学附属康宁医院),周建松(中南大学湘雅二医院),姚志剑(南京医科大学附属脑科医院),郭万军(浙江大学医学院附属精神卫生中心),徐广明(天津市安定医院),袁逖飞(上海交通大学医学院附属精神卫生中心 上海市精神卫生中心)
方法学专家:刘晓华(上海交通大学医学院附属精神卫生中心 上海市精神卫生中心),李玥阳(上海交通大学医学院附属精神卫生中心 上海市精神卫生中心)
秘书组:丁蕾(上海交通大学医学院附属精神卫生中心 上海市精神卫生中心),黄佳(上海交通大学医学院附属精神卫生中心 上海市精神卫生中心)
参考文献
1. Terman M, Terman J S. Light therapy for seasonal and nonseasonal depression: efficacy, protocol, safety, and side effects[J]. CNS Spectrums, 2005, 10(8): 647-663.
2. Wirz-Justice A, Bader A, Frisch U, et al. A randomized, double-blind, placebo-controlled study of light therapy for antepartum depression[J]. J Clin Psychiatry, 2011, 72(7): 986-993.
3. Loving R T, Kripke D F, Shuchter S R. Bright light augments antidepressant effects of medication and wake therapy[J]. Depress Anxiety, 2002, 16(1): 1-3.
4. Huang L, Xi Y, Peng Y, et al. A visual circuit related to habenula underlies the antidepressive effects of light therapy[J]. Neuron, 2019, 102(1): 128-142.e8.
5. Berson D M, Dunn F A, Takao M. Phototransduction by retinal ganglion cells that set the circadian clock[J]. Science, 2002, 295(5557): 1070-1073.
6. Maruani J, Geoffroy P A. Multi-level processes and retina-brain pathways of photic regulation of mood[J]. J Clin Med, 2022, 11(2): 448.
7. Pjrek E, Friedrich M E, Cambioli L, et al. The efficacy of light therapy in the treatment of seasonal affective disorder: A meta-analysis of randomized controlled trials[J]. Psychother Psychosom, 2020, 89(1): 17-24.
8. Menegaz de Almeida A, Aquino de Moraes F C, Cavalcanti Souza M E, et al. Bright light therapy for nonseasonal depressive disorders: A systematic review and meta-analysis[J]. JAMA Psychiatry, 2025, 82(1): 38.
9. Du L, Zeng J, Yu H, et al. Efficacy of bright light therapy improves outcomes of perinatal depression: A systematic review and meta-analysis of randomized controlled trials[J]. Psychiatry Res, 2025, 344: 116303.
10. Li X, Fang L, Guan L, et al. The effects of light therapy on depression and sleep in women during pregnancy or the postpartum period: A systematic review and meta‐analysis[J]. Brain Behav, 2023, 13(12): e3339.
11. Chan J W, Lam S, Li S X, et al. Adjunctive bright light treatment with gradual advance in unipolar major depressive disorder with evening chronotype-A randomized controlled trial[J]. Psychol Med, 2022, 52(8): 1448-1457.
12. Gdańska P, Kiersnowska I, Baranowska J, et al. Bright light therapy as a method of supportive treatment of depression in pregnancy, puerperium and other selected psychiatric diseases[R/OL]. (2019) [2025-03-12]. https://zenodo.org/record/3157429. DOI:10.5281/ZENODO.3157429.
13. Donmez M, Yorguner N, Kora K, et al. Efficacy of bright light therapy in perinatal depression: A randomized, double-blind, placebo-controlled study[J]. J Psychiatr Res, 2022, 149: 315-322.
14. Garbazza C, Cirignotta F, D’Agostino A, et al. Sustained remission from perinatal depression after bright light therapy: A pilot randomised, placebo‐controlled trial[J]. Acta Psychiatr Scand, 2022, 146(4): 350-356.
15. Krysta K, Krzystanek M, Janas-Kozik M, et al. Bright light therapy in the treatment of childhood and adolescence depression, antepartum depression, and eating disorders[J]. J Neural Transm (Vienna), 2012, 119(10): 1167-1172.
16. Zhou L, Hou D, Wang Y, et al. High circadian stimulus lighting therapy for depression: Meta-analysis of clinical trials[J]. Front Neurosci, 2022, 16: 975576.
17. Terman J S, Terman M, Lo E S, et al. Circadian time of morning light administration and therapeutic response in winter depression[J]. Arch Gen Psychiatry, 2001, 58(1): 69.
18. Maggio R, Vaglini F, Rossi M, et al. Parkinson’s disease and light: The bright and the dark sides[J]. Brain Res Bull, 2019, 150: 290-296.
19. Burgess H J, Fogg L F, Young M A, et al. Bright light therapy for winter depression—Is phase advancing beneficial?[J]. Chronobiol Int, 2004, 21(4-5): 759-775.
20. Mcenany G W, Lee K A. Effects of light therapy on sleep, mood, and temperature in women with nonseasonal major depression[J]. Issues Ment Health Nurs, 2005, 26(7): 781-794.
21. Wirz‐Justice A, Benedetti F. Perspectives in affective disorders: Clocks and sleep[J]. Eur J Neurosci, 2020, 51(1): 346-365.
22. Boyce P, Hopwood M. Manipulating melatonin in managing mood[J]. Acta Psychiatr Scand, 2013, 128(s444): 16-23.
23. Perera S, Eisen R, Bhatt M, et al. Light therapy for non-seasonal depression: Systematic review and meta-analysis[J]. BJPsych Open, 2016, 2(2): 116-126.
24. Golden R N, Gaynes B N, Ekstrom R D, et al. The efficacy of light therapy in the treatment of mood disorders: A review and meta-analysis of the evidence[J]. Am J Psychiatry, 2005, 162(4): 656-662.
25. Mårtensson B, Pettersson A, Berglund L, et al. Bright white light therapy in depression: A critical review of the evidence[J]. J Affect Disord, 2015, 182: 1-7.
26. Al-Karawi D, Jubair L. Bright light therapy for nonseasonal depression: Meta-analysis of clinical trials[J]. J Affect Disord, 2016, 198: 64-71.
27. Tuunainen A, Kripke D F, Endo T. Light therapy for non-seasonal depression[J]. Cochrane Database Syst Rev, 2004(2): CD004050.
28. Tao L, Jiang R, Zhang K, et al. Light therapy in non-seasonal depression: An update meta-analysis[J]. Psychiatry Res, 2020, 291: 113247.
29. Reis D J, Hoffberg A S, Stearns-Yoder K A, et al. Bright light therapy for mental and behavioral illness: A systematic umbrella review[J]. Chronobiol Int, 2023, 40(2): 204-214.
30. Epperson C N, Terman M, Terman J S, et al. Randomized clinical trial of bright light therapy for antepartum depression: Preliminary findings[J]. J Clin Psychiatry, 2004, 65(3): 421-425.
31. Bianciardi E, Sferra I, Castellani G, et al. Light therapy as an add-on to standard care for perinatal depression: A 7-month follow-up randomized controlled study[J]. Riv Psichiatr, 2025, 60(5): 188-195.
32. Kopp B T, Hayes D, Ghera P, et al. Pilot trial of light therapy for depression in hospitalized patients with cystic fibrosis[J]. J Affect Disord, 2016, 189: 164-168.
33. Wu H S, Davis J E, Chen L. Bright light shows promise in improving sleep, depression, and quality of life in women with breast cancer during chemotherapy: Findings of a pilot study[J]. Chronobiol Int, 2021, 38(5): 694-704.
34. Mayer J S, Hees K, Medda J, et al. Bright light therapy versus physical exercise to prevent co-morbid depression and obesity in adolescents and young adults with attention-deficit / hyperactivity disorder: Study protocol for a randomized controlled trial[J]. Trials, 2018, 19(1): 140.
35. Lam R W, Teng M Y, Jung Y E, et al. Light therapy for patients with bipolar depression: Systematic review and meta-analysis of randomized controlled trials[J]. Can J Psychiatry, 2020, 65(5): 290-300.
36. Nussbaumer-Streit B, Forneris C A, Morgan L C, et al. Light therapy for preventing seasonal affective disorder[J]. Cochrane Database Syst Rev, 2019, 3(3): CD011269.
37. Huang A, Nguyen J K, Jagdeo J. Light-emitting diode-based photodynamic therapy for photoaging, scars, and dyspigmentation: A systematic review[J]. Dermatol Surg, 2020, 46(11): 1388-1394.
38. Krasnik C, Montori V M, Guyatt G H, et al. The effect of bright light therapy on depression associated with premenstrual dysphoric disorder[J]. Am J Obstet Gynecol, 2005, 193(3): 658-661.
39. Zhao X, Ma J, Wu S, et al. Light therapy for older patients with non-seasonal depression: A systematic review and meta-analysis[J]. J Affect Disord, 2018, 232: 291-299.
40. Even C, Schröder C M, Friedman S, et al. Efficacy of light therapy in nonseasonal depression: A systematic review[J]. J Affect Disord, 2008, 108(1-2): 11-23.
41. Chen Z W, Zhang X F, Tu Z M. Treatment measures for seasonal affective disorder: A network meta-analysis[J]. J Affect Disord, 2024, 350: 531-536.
42. Lam R W, Tam E M, Shiah I S, et al. Effects of light therapy on suicidal ideation in patients with winter depression[J]. J Clin Psychiatry, 2000, 61(1): 30-32.
43. Rohan K J, Burt K B, Norton R J, et al. Change in seasonal beliefs mediates the durability advantage of cognitive-behavioral therapy over light therapy for winter depression[J]. Behav Ther, 2023, 54(4): 682-695.
44. Legenbauer T, Kirschbaum-Lesch I, Jörke C, et al. Bright light therapy as add-on to inpatient treatment in youth with moderate to severe depression: A randomized clinical trial[J]. JAMA Psychiatry, 2024, 81(7): 655.
45. Ballard R, Parkhurst J, Julian K, et al. Light therapy for adolescent depression: A scoping review[J]. Curr Psychiatry Rep, 2023, 25(9): 373-386.
46. Lingjaerde O, Føreland AR, Dankertsen J. Dawn simulation vs. lightbox treatment in winter depression: A comparative study[J]. Acta Psychiatr Scand, 1998, 98(1): 73-80.
47. Martiny K, Lunde M, Unden M, et al. Adjunctive bright light in non-seasonal major depression: Results from clinician-rated depression scales[J]. Acta Psychiatr Scand, 2005, 112(2): 117-125.
48. Loving R T, Kripke D F, Elliott J A, et al. Bright light treatment of depression for older adults [ISRCTN55452501][J]. BMC Psychiatry, 2005, 5(1): 41.
49. Qu Y, Zhuang L, Zhang H, et al. The effects of light therapy for depression in dementia: A systematic review and meta-analysis[J]. J Alzheimers Dis, 2023, 93(4): 1223-1235.
50. Søndergaard M P, Jarden J O, Martiny K, et al. Dose response to adjunctive light therapy in citalopram-treated patients with post-stroke depression[J]. Psychother Psychosom, 2006, 75(4): 244-248.
51. Tong H, Dong N, Lam C L M, et al. The effect of bright light therapy on major depressive disorder: A systematic review and meta-analysis of randomised controlled trials[J]. Asian J Psychiatr, 2024, 99: 104149.
52. Borrelli E, Coco G, Pellegrini M, et al. Safety, tolerability, and short-term efficacy of low-level light therapy for dry age-related macular degeneration[J]. Ophthalmol Ther, 2024, 13(11): 2855-2868.
53. Lomnasan A, Vintilă B I, Bucuța M, et al. The use of phototherapy for the treatment of non-seasonal depression: A systematic review of efficacy and safety[J]. J Clin Med, 2025, 14(5): 1756.
54. Rosenthal N E, Sack D A, Gillin J C, et al. Seasonal affective disorder. A description of the syndrome and preliminary findings with light therapy[J]. Arch Gen Psychiatry, 1984, 41(1): 72-80.
55. Tseng P T, Chen Y W, Tu K Y, et al. Efficacy and safety of bright light therapy for manic and depressive symptoms in patients with bipolar disorder: A systematic review and meta‐analysis[J]. Psychiatry and Clinical Neurosciences, 2020, 74(4): 247-256.

Clinical operational guidelines for light therapy for depression
DING Lei LI Yueyang LIU Xiaohua HUANG Jia SHAO Yang PENG Daihui
Shanghai Mental Health Center, Shanghai Jiao Tong University School of Medicine
Abstract Clinical practice guidelines for bright light therapy (BLT) in the treatment of depression has been officially released, led by Chinese Society of Neuroscience and Psychiatry (CSNP). Following evidence-based guideline development procedures, the guideline team conducted a systematic review of randomized controlled trials from Chinese and English databases. Evidence was graded using the Oxford Centre for Evidence-Based Medicine (OCEBM) system, and recommendations were formulated through the Delphi method and expert panel consensus, aiming to promote the standardized clinical application of BLT for depression. This guideline provides recommendations on nine core clinical questions, defining the indications for BLT, including seasonal affective disorder (Level 1a evidence), non-seasonal major depressive disorder (Level 1a evidence), perinatal depression (Level 1b evidence), and depression with evening chronotype (Level 1b evidence). The standard protocol involves daily morning exposure to 10000 lux white light for 30 minutes, with circadian rhythm regulation as its primary mechanism. The guideline indicates that BLT has a favorable safety profile, with mild and transient adverse effects, though caution is advised regarding the potential risk of manic switching in patients with bipolar disorder. Furthermore, the article details standardized operational procedures, device selection, efficacy assessment metrics, and quality control measures. It concludes that BLT is a safe and effective non-pharmacological intervention, providing clinicians with an evidence-based practical framework to guide clinical decision-making and promote standardize implementation.
Keywords Bright light therapy;Phototheraphy;Depression;Major depressive disorder;Seasonal affective disorder;Expert consensus
【引用格式】丁蕾,李玥阳,刘晓华,等. 抑郁症光照治疗临床操作规范与建议[J]. 中国神经精神疾病杂志,2026,52(3):129-139.
【Cite this article】DING L,LI Y Y,LIU X H,et al.Clinical operational guidelines for light therapy for depression[J]. Chin J Nervous Mental Dis,2026,52(3):129-139.
DOI:10.3969/j.issn.1002-0152.2026.03.001


