探案丨声嘶三月,病因不明,是谁扼住了我的咽喉?
时间:2022-02-27 20:24:23 热度:37.1℃ 作者:网络
一、病史简介
患者女性,64岁,浙江人,2021-12-27入住中山医院感染病科。
主诉:声嘶、咽痛三月余。
现病史:
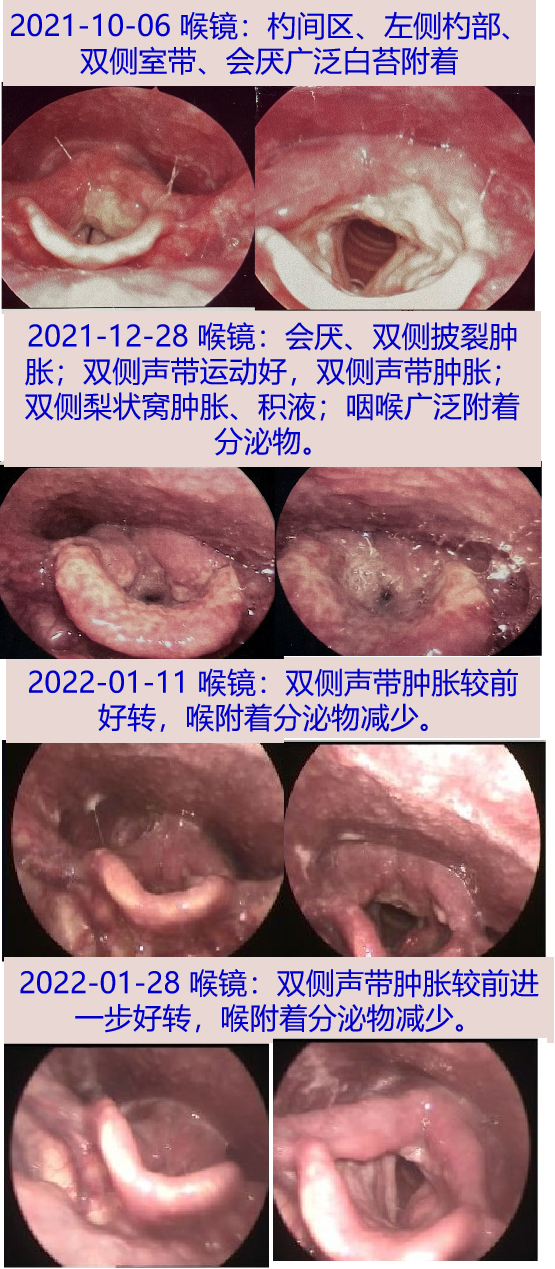
2021年9月中旬出现声嘶、咽痛,时有干咳,无痰,无发热盗汗,2021-10-06 至当地医院就诊,喉镜见杓间区、左侧杓部、双侧室带、会厌广泛白苔附着,考虑结核可能,转至当地结核病定点医院,查结核T-SPOT阴性。2021-10-07 胸部CT:左肺上叶术后改变,双肺散在纤维灶,双肺多发结节。
2021-10-11 支气管镜:声门炎性改变,喉结核?支气管灌洗液Xpert MTB/RIF阴性,涂片找细菌、真菌、抗酸杆菌阴性,细菌及真菌培养阴性,考虑结核感染依据不足,予哌拉西林/他唑巴坦4.5g q8h经验性抗感染一周,声嘶、咽痛无好转。
2021-10-14 行喉黏膜组织活检,病理:肉芽肿性炎伴退变坏死,局部鳞状上皮不典型,抗酸染色(-)。2021-10-31 支气管肺泡灌洗液分枝杆菌培养结果回报:分枝杆菌培养阳性,结核分枝杆菌复合群特异性抗原阴性。
2021-11-04 至上海某三甲医院行颈部CT:双侧会披皱襞、梨状窝内侧壁弥漫性软组织增厚,累及会厌、假声带及左侧梨状窝,双侧声带轻度软组织增厚。后未进一步诊治,自行返回当地结核病定点医院,考虑非结核分枝杆菌(NTM)或TB感染可能,2021-11-06 予克拉霉素+异烟肼+利福平+阿米卡星诊断性治疗,自觉声嘶、咽痛无改善,且消化道不良反应较大,2021-12-22 自行停用上述药物。
2021-12-23 喉组织活检病理切片送至上海某三甲医院病理科会诊:肉芽肿性病变伴坏死、炎性渗出,小区鳞状上皮不规则增生伴不典型增生。建议至我科进一步就诊。
患病以来,食欲欠佳,二便无殊,体重无明显变化。
既往史:支气管哮喘史3年,每日吸入沙美特罗替卡松吸入治疗。否认糖尿病、高血压。2018年行左上肺结节切除术,术后病理:纤维组织增生,胶原变性,炎症细胞浸润
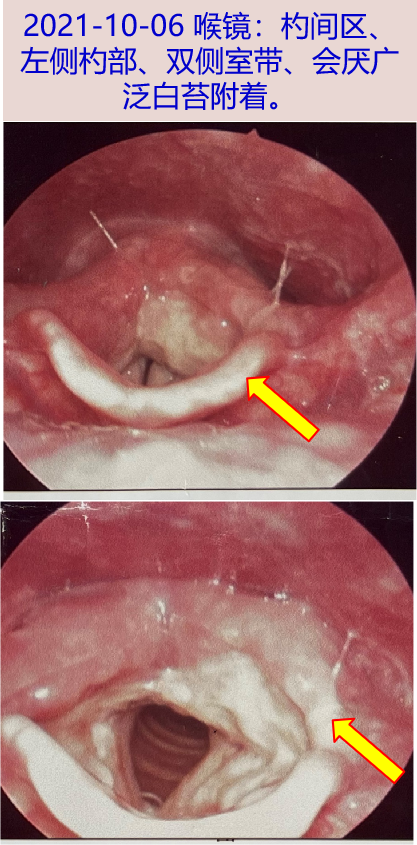
二、入院检查(2021-12-27)
【体格检查】
T 37 ℃,P 90 次/分,R 18 次/分,BP 130/ 79 mmHg
神清,对答流畅,精神尚可,皮肤、巩膜无黄染,全身浅表淋巴结无肿大,双肺听诊呼吸音清,心率90次/分,律齐。腹平软,肝脾肋下未及,肝肾区无叩击痛。双下肢无水肿。
【实验室检查】
血常规:WBC 4.78X10^9/L,N 58.1%,Hb 125g/L,PLT 250X10^9/L;
炎症标志物:hs-CRP 7.1mg/L,ESR 18mm/H,PCT 0.05ng/mL;
肝肾功能及酶类:ALT/AST 15/29 U/L;sCr 48 μmol/L;
T-SPOT A/B :0/0(阴性对照/阳性对照: 0/212);
隐球菌荚膜抗原、GM试验、1-3-β-D葡聚糖:(-);
病毒:EBV-DNA(-) , CMV-DNA(-);
细胞免疫:淋巴细胞计数 1316 cells/μL, CD4 T细胞计数 742 cells/μL;
免疫球蛋白:IgG4 4.32g/L,IgE 440 IU/mL,其余(-);
自身抗体:抗核抗体 1:100,其余(-);
甲状腺功能、肿瘤标志物:(-);

三、临床分析
患者中年女性,亚急性病程,主要表现为声嘶、咽痛,喉镜见广泛白苔附着,喉黏膜组织活检病理提示肉芽肿性病变,胸部CT见双肺多发结节,支气管肺泡灌洗液培养示NTM,T-SPOT阴性,CRP轻度升高,外院先后予哌拉西林/他唑巴坦抗细菌,异烟肼、利福平、克拉霉素、阿米卡星抗分枝杆菌,效果均不佳。综合目前资料,诊断和鉴别诊断考虑如下:喉结核:亚急性起病的声嘶、咽痛,炎症反应不剧烈,喉镜见广泛白苔附着,喉黏膜组织活检病理示肉芽肿性病变,首先考虑喉结核,但外院血T-SPOT阴性,似与结核不符。需进一步取喉部分泌物或喉黏膜组织、痰等标本完善培养、NGS、分枝杆菌菌种鉴定、Xpert MTB/RIF等检查以明确诊断。
喉非结核分枝杆菌(NTM)感染:喉黏膜组织为肉芽肿性病变,支气管肺泡灌洗液培养示NTM,可考虑喉NTM感染可能。患者因支气管哮喘长期吸入糖皮质激素,不除外因此引起喉部局部免疫功能受损、继发感染。外院未行NTM菌种鉴定及药敏试验,曾予抗分枝杆菌治疗,效果不佳,可能与治疗不规范有关。应继续完善病原学检查,如再次培养NTM阳性,进一步行菌种鉴定及药敏。当然,支气管肺泡灌洗液培养示NTM,胸部CT提示两肺多发结节,尚需考虑NTM肺部感染可能,而非NTM引起的喉部感染。
其他少见病原体感染:诺卡菌、隐球菌、真菌等慢性低毒力病原体均需纳入考虑范围,应取喉部分泌物或喉组织送培养、NGS等病原学检查,明确诊断。
喉普通细菌感染:患者哮喘长期吸入糖皮质激素,咽喉局部可能继发普通细菌感染,如链球菌、葡萄球菌、厌氧菌等。但患者CRP仅轻度升高,血常规白分、ESR、PCT均正常,外院曾使用哌拉西林/他唑巴坦经验性抗感染无效,似与普通细菌感染不符。
非感染性疾病:当地喉组织病理提示小区鳞状上皮不规则增生伴不典型增生,故还需要排查喉MT等肿瘤性疾病,以及风湿免疫系统疾病等其他非感染性疾病。可再次行喉组织活检,寻找病理学依据。
四、进一步检查、诊治过程和治疗反应
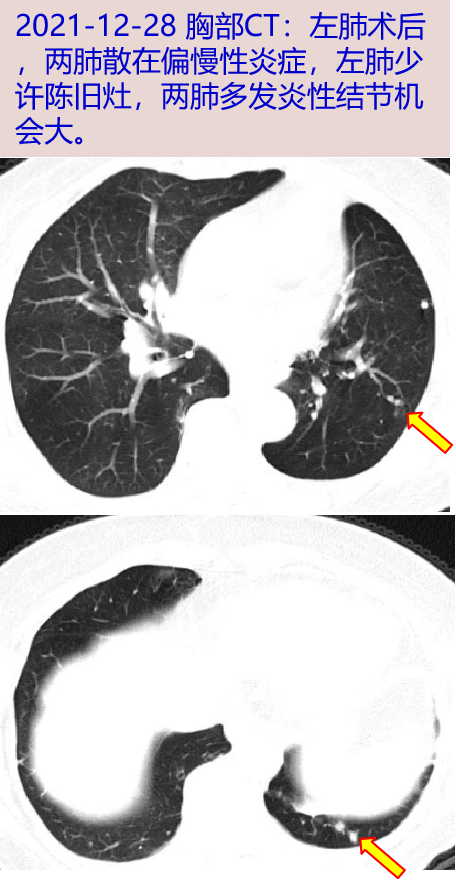
2021-12-28 胸部CT:左肺术后,两肺散在偏慢性炎症,左肺少许陈旧灶,两肺多发炎性结节机会大。
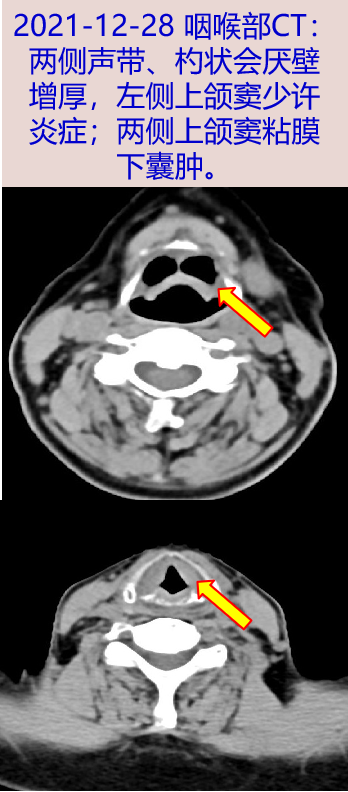
2021-12-28 咽喉部CT:两侧声带、杓状会厌壁增厚,左侧上颌窦少许炎症;两侧上颌窦粘膜下囊肿。
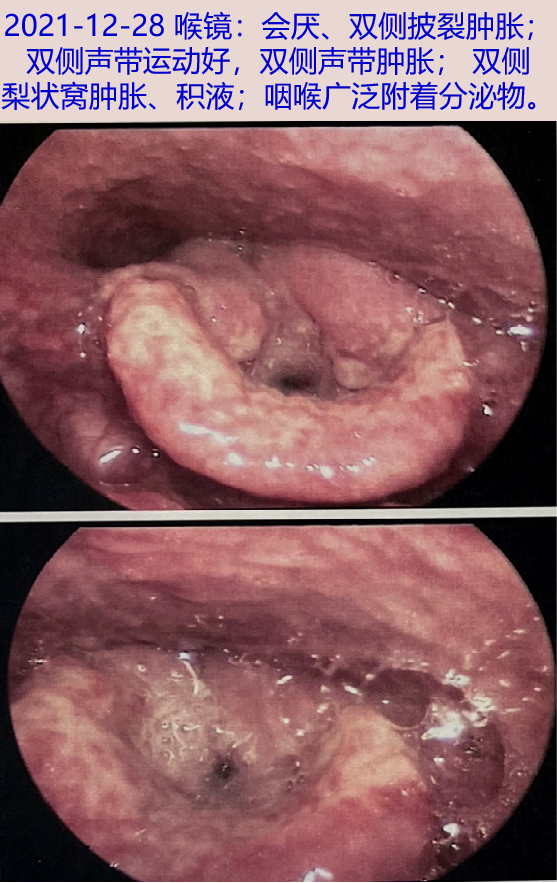
2021-12-28 喉镜:会厌、双侧披裂肿胀;双侧声带运动好,双侧声带肿胀;双侧梨状窝肿胀、积液;咽喉广泛附着分泌物。取喉部分泌物送微生物学检查、mNGS,喉部分泌物细菌、真菌、抗酸涂片阴性,Xpert MTB/RIF阴性。
2021-12-28 因患者咽喉部水肿严重,予利奈唑胺0.6g q12h+利福平0.45g qd+阿米卡星0.8g qd抗感染,兼顾TB及NTM。
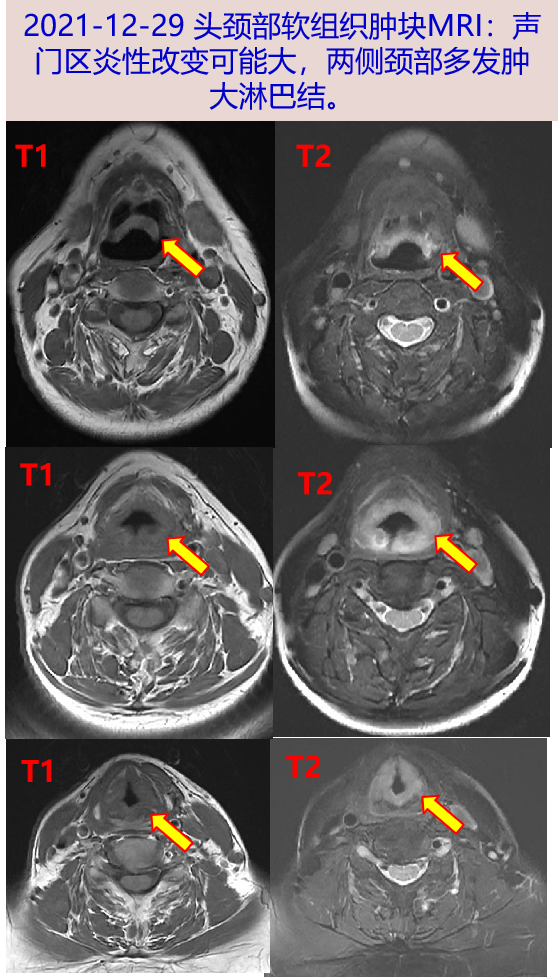
2021-12-29 头颈部软组织肿块MRI:声门区炎性改变可能大,两侧颈部多发肿大淋巴结。
2021-12-30 痰(12-28留取)真菌培养:白色念珠菌1+,喉部分泌物(12-28行喉镜检查时留取)细菌培养阴性,喉部分泌物真菌培养:白色念珠菌1+。患者声嘶、咽痛、喉部水肿仍较严重,予加用氟康唑0.2g qd抗真菌,加用阿奇霉素0.25g qd抗感染。
2021-12-31 喉部分泌物mNGS结果回报:阴性。
2022-01-03 患者诉耳痛,停用阿米卡星。
2022-01-03 行全麻下喉活检术:见会厌喉面,双侧杓状会厌皱襞,双侧声带弥漫性病变,粘膜略粗糙,予以左侧杓状会厌皱襞取数块组织送病理及微生物学检查、mNGS、分枝杆菌菌种鉴定基因检测。
2022-01-03 喉黏膜组织涂片找细菌、真菌、抗酸杆菌阴性,喉黏膜组织Xpert MTB/RIF阴性。
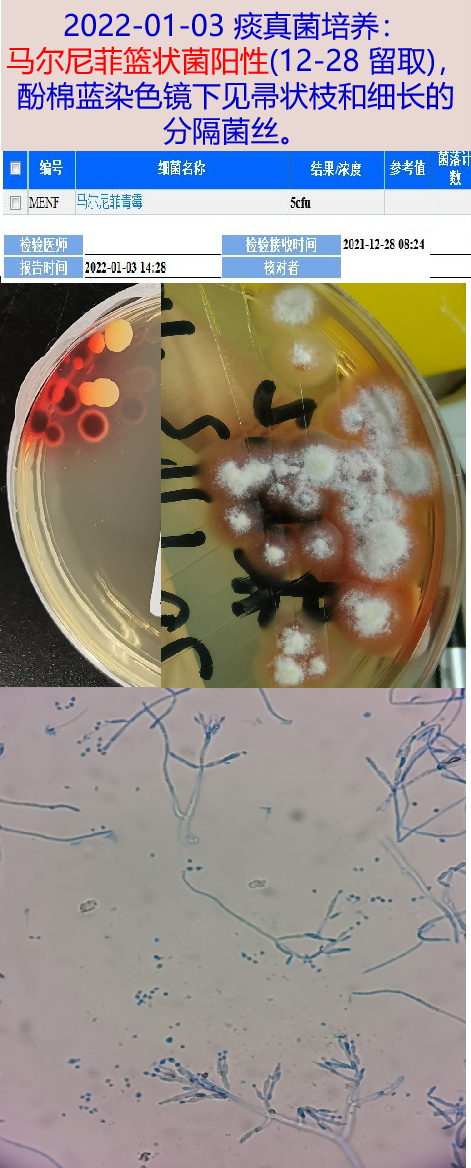
2022-01-03 痰真菌培养:马尔尼菲篮状菌阳性(12-28 留取,咳痰标本)。
2022-01-04 喉黏膜组织初步病理报告:(喉肿物)送检组织黏膜大部分糜烂,伴中性粒细胞浸润,间质内较多小血管增生伴浆细胞浸润。
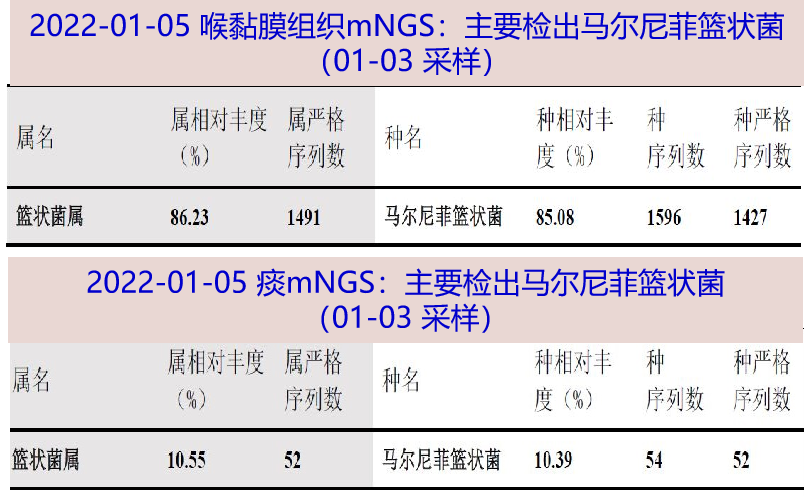
2022-01-05 喉黏膜组织(01-03 采样)mNGS:主要检出马尔尼菲篮状菌(种严格序列数:1427);痰mNGS:主要检出马尔尼菲篮状菌(种严格序列数:52) 。追问病史,患者长期居住于浙江某乡镇,平时以家务劳动为主,无竹鼠接触史、宠物饲养史、生食史、山林或田地耕作史。
2022-01-06 患者痰培养、喉黏膜组织mNGS、痰mNGS均检出马尔尼菲篮状菌,调整抗感染方案为伏立康唑 0.2g q12h静滴,停其他所有抗菌药物。并送检血清抗IFN-γ自身抗体。
治疗后患者声嘶、咽痛明显缓解。2022-01-11 复查喉镜示双侧声带肿胀较前好转,喉附着分泌物减少,双侧梨状窝光滑,未见明显新生物或积液。
2022-01-13 抗IFN-γ自身抗体结果回报:阴性。血常规:WBC 3.67×10^9/L,N 55.9%,ESR 16mm/H,hs-CRP 1.2mg/L,PCT 0.02ng/mL,声嘶、咽痛明显好转,予出院,嘱出院后继续伏立康唑0.2g q12h口服,门诊随访。
出院后随访
2022-01-17 喉黏膜组织(01-03采样)真菌培养:阴性。
2022-01-17 喉黏膜组织正式病理报告:考虑马尔尼菲蓝状菌感染伴IgG4相关性病变不除外。

2022-01-28 复查血IgG4: 1.33g/L,血常规:WBC 3.31×10^9/L,N 52.3%,ESR 22mm/H,hs-CRP 1.2mg/L,PCT 0.04ng/mL;随访喉镜:双侧声带肿胀较前进一步好转,喉附着分泌物减少。
2022-02-10 喉部分泌物分枝杆菌培养: 阴性,痰分枝杆菌培养: 阴性。
2022-02-17 喉组织分枝杆菌培养: 阴性。
2022-02-19 电话随访,患者已无咽痛,声嘶进一步好转,伏立康唑继续治疗中,拟择期我科复诊。
五、最后诊断与诊断依据
最后诊断:
喉马尔尼菲篮状菌感染
支气管哮喘
两肺多发结节,NTM感染可能
诊断依据:
患者中年女性,亚急性起病,表现为声嘶、咽痛,炎症标志物轻度升高,喉镜见声带肿胀、咽喉广泛附着分泌物,痰培养、喉黏膜组织mNGS、痰mNGS均检出马尔尼菲篮状菌,伏立康唑抗真菌治疗后声嘶、咽痛好转,喉马尔尼菲篮状菌感染诊断明确。喉黏膜组织病理示浆细胞明显增多,免疫组化IgG4/IgG>20%,入院血IgG4升高,未予糖皮质激素治疗,经抗真菌治疗后病情明显好转,随访血IgG4恢复正常,故考虑喉黏膜组织病理表现为马尔尼菲篮状菌感染后继发免疫反应可能大, IgG4相关性疾病依据不足。
患者支气管哮喘病史,诊断明确,长期吸入糖皮质激素,为喉部继发感染尤其是真菌感染的重要危险因素。
两肺多发结节,外院支气管肺泡灌洗液培养为NTM,不除外为NTM肺部感染。待择期复查胸部CT,如抗真菌治疗后双肺结节好转,则考虑肺部病灶为马尔尼菲篮状菌感染;如肺结节无明显吸收、甚至有增加,则考虑为NTM肺部感染可能大。
六、经验与体会
马尔尼菲篮状菌相关基础知识详见中山感染探案第137期推文经验与体会部分。(探案丨反复发热谈瘤色变,一波三折又拨云见日!)马尔尼菲篮状菌(Talaromyces marneffei,TM)感染多见于免疫缺陷宿主,尤其是HIV患者或血清抗IFN-γ自身抗体阳性者,常有竹鼠接触史。本案例患者无HIV,无器官移植、免疫抑制剂使用等明确的免疫缺陷基础疾病,血清抗IFN-γ自身抗体也为阴性,反复追问病史,亦无竹鼠接触史,根据微生物学培养结果以及mNGS结果,都明确了马尔尼菲篮状菌病这一诊断,实属非常罕见的案例。由此可见病原学诊断的重要性,尤其对于常规抗感染治疗失败的患者,加强病原学检查往往能够拨乱反正,指导精准、正确的抗感染治疗。
马尔尼菲篮状菌病的诊断主要依赖于微生物学培养,组织病理学可对明确诊断提供重要的参考,而分子诊断技术如mNGS、PCR等可快速、有效地检出马尔尼菲篮状菌,正越来越多地投入临床使用。本案例患者痰及喉部组织行mNGS均检出大量马尔尼菲篮状菌核酸序列,与痰微生物学培养的阳性结果相互印证、互为参照,对疾病的及时诊断、精准治疗起到了重要作用。
马尔尼菲篮状菌感染常见的危险因素为HIV感染、血清抗IFN-γ自身抗体阳性、竹鼠接触史等,而本案例患者发生感染则最有可能与其支气管哮喘、长期吸入糖皮质激素有关,糖皮质激素吸入剂使用后应漱口,减少继发感染的可能。
马尔尼菲篮状菌病的治疗可选用两性霉素B或脂质体、伏立康唑、伊曲康唑等。对于多脏器受累的中重症患者,建议先使用两性霉素B或脂质体诱导治疗两周,随后可换为伏立康唑或伊曲康唑巩固治疗。对于非HIV马尔尼菲篮状菌病的抗感染疗程国内外尚未达成统一的诊疗规范或指南,一般建议包含两性霉素B诱导期在内的12周抗真菌治疗,具体疗程需结合患者病情及疗效决定;而对于HIV等免疫缺陷患者,抗真菌治疗需维持至细胞免疫功能恢复以后。本案例中,考虑到两性霉素B的毒副作用较大,且该患者仅表现为喉部局部感染,暂未累及其他器官,故未使用两性霉素B,而选用伏立康唑抗真菌治疗,取得了良好的疗效,明显改善了患者预后。
该患者当地医院支气管肺泡灌洗液培养NTM阳性,不能除外NTM肺部感染的可能。有待择期复查胸部CT,如经抗真菌治疗后双肺结节无明显吸收,甚至较前有所增加,则更需考虑NTM肺部感染可能大,届时可进一步完善支气管镜病原学检查明确是否为NTM感染及相应的菌种。
参考文献
[1] Qiu Y, et al. Talaromyces marneffei and Mycobacterium tuberculosis co-infection in a patient with high titer anti-interferon-γ autoantibodies: a case report. BMC Infect Dis 2022 Jan 28;22(1)
[2] You CY, et al. Talaromyces Marneffei Infection in an HIV-Negative Child with a CARD9 Mutation in China: A Case Report and Review of the Literature. Mycopathologia 2021 Aug;186(4)
[3] Zeng W, et al. Talaromyces marneffei and Co-Infection in a HIV-Uninfected Patient with Anti-Interferon-γ Autoantibodies. Infect Drug Resist 2021;14
[4] Chen D, et al. Unusual disseminated Talaromyces marneffei infection mimicking lymphoma in a non-immunosuppressed patient in East China: a case report and review of the literature. BMC Infect Dis 2020 Oct 28;20(1)


