皮肤瘙痒、逐渐变黑,以为只是紫外线照射引起,没想到竟是……
时间:2025-01-24 12:11:24 热度:37.1℃ 作者:网络
56岁的李先生在过去一年中,开始经历全身性皮肤瘙痒,尤其是在暴露于阳光下或遇热时,瘙痒感愈加严重。最初,李先生以为这只是紫外线引起的皮肤过敏,常常涂抹一些防晒霜和抗过敏药物来缓解症状。然而,随着时间的推移,李先生注意到腹部和后腰部的皮肤逐渐变黑,甚至出现了明显的色素沉着,这让他开始感到不安。他决定前往医院检查,医生通过一系列的检查发现了更为复杂的病情。
真相大白
接诊医生为李先生进行了全面的检查:血常规检查显示白细胞计数正常,血小板数量171×10^9/L,嗜酸性粒细胞和嗜碱性粒细胞比例也在正常范围内。B超显示肝囊肿和胆囊结石,脾脏轻度肿大,胸部CT扫描则提示肺纹理增多,左侧胸膜局部增厚,脾脏增大。
最令人吃惊的是,骨髓涂片检查发现,李先生的骨髓中出现了明显的肥大细胞增生。涂片显示约6%的肥大细胞,细胞形态大、胞浆内充满紫黑色颗粒,结合骨髓活检、酶标和流式细胞术进一步确诊为系统性肥大细胞增多症(SM)。
国内仅有30余例报道
SM是以在皮肤、骨骼、淋巴结、肝脏、脾脏及单核巨噬细胞系统中肥大细胞异常增生为特征的少见疾病。SM属于异质性疾病,个体差异较大,患者可无明显症状,也可有靶器官受累表现和介质释放症状。
SM属于罕见病,我国仅有30余例报道,对该病的认识尚不足,容易误诊和漏诊。该病主要发生在成人,本组病例中成人占87.10%(27/31),年龄最大者80岁;儿童占12.90%(4/31),均为婴儿。
临床表现
SM临床表现高度异质,主要依赖于肥大细胞释放的介质及其对靶器官的浸润。常见症状包括皮肤潮红、心悸、发热、恶心、呕吐、腹泻等,而严重病例可能出现低血压和休克。
随着病程发展,肝脾肿大、腹水、门脉高压、溶骨性骨痛等器官系统受累症状逐渐显现。典型的皮肤表现如黄褐色或棕红色斑丘疹,常伴有面色潮红及胃肠不适。针对这些症状,及时的病理活检和基因检测至关重要,以明确诊断并排除其他相关疾病。
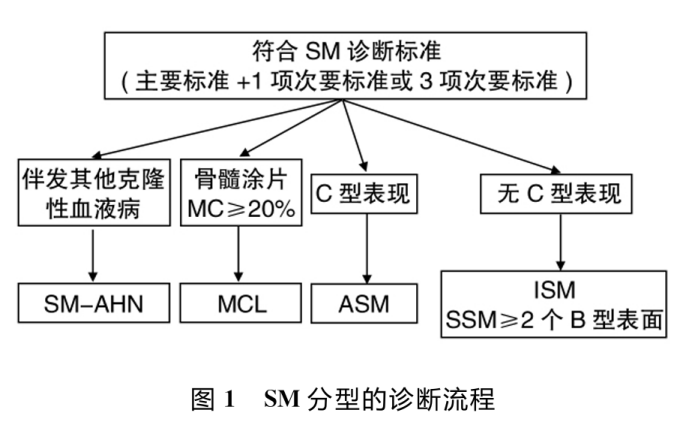
诊断标准
2016年WHO将SM分型进行了修订:将SM分为5个亚型,即ISM、冒烟型系统性肥大细胞增生症(SSM)、ASM、SM-AHN、MCL。
SM的诊断需满足主要标准和1项次要标准,或满足3项次要标准。
主要标准:骨髓或其他组织切片中有多灶性致密的肥大细胞浸润(≥15个肥大细胞聚集), 类胰蛋白酶、免疫组织化学等特异性染色确认是肥大细胞。
次要标准:①组织切片或骨髓涂片中有>25%梭形或不典型肥大细胞浸润;②存在KITD816V突变;③肥大细胞上有CD2和(或)CD25表达;④血清类胰蛋白酶持续>20μg/L。
治疗
肥大细胞增生症(SM)的治疗目标是减轻症状、减少肥大细胞负荷和控制肥大细胞增生。针对不同类型的SM,治疗方法有所不同:
1.IS型SM治疗:主要避免诱发肥大细胞介质释放的理化刺激(如非甾体抗炎药、酒精等)。药物治疗包括联合使用H1和H2组胺受体拮抗剂、色甘酸钠、糖皮质激素等,缓解肥大细胞释放引起的症状。
2.ASM和MCL治疗:需及时减少肥大细胞负荷,可使用羟基脲、干扰素α(IFN-α)、克拉屈宾等药物。在肥大细胞负荷较重时,也可考虑异基因造血干细胞移植。伴有FIP1L1-PDGFR等克隆性改变时,使用靶向药物如伊马替尼、达沙替尼等。
3.肿瘤治疗:对于骨髓浸润严重的SM患者,伊马替尼可用于控制肥大细胞负荷,缓解相关症状。
参考资料:
[1]张昊天,陈燕珍,胡从华,等系统性肥大细胞增多症31例及文献复习[J].临床血液学杂志,2018,31(03):213-218.DOI:10.13201/j.issn.1004-2806.2018.03.012.
[2]中华医学会血液学分会实验诊断学组,中国肥大细胞增多症协作网络. 成人系统性肥大细胞增多症诊断与治疗中国指南(2022年版). 中华血液学杂志,2022,43(12):969-978.


