【骨麻征途】手术出院后阿片类药物的使用模式:25 个国家的多中心前瞻性队列研究
时间:2024-12-05 13:26:28 热度:37.1℃ 作者:网络
阿片类药物的流行是一场重大的公共卫生危机。2017年,全球约有10.95万人死于阿片类药物过量。手术后阿片类药物处方是引发全球阿片类药物危机的一大因素,过量开具阿片类药物处方是社区未使用阿片类药物转移、误用、滥用和依赖的持续来源。随着研究者们越来越关注阿片类药物在术后镇痛中的规范使用,学界迫切需要更多的数据来指导手术后阿片类药物的临床使用。
TASMAN国际协作小组在2024 年 9 月出版的Anaesthesia杂志上发表了一项前瞻性研究,利用从25个国家收集的数据,对各种外科手术出院后一周内的阿片类药物处方开具情况和阿片类药物消耗情况进行分析后,研究者认为目前出院时开具的阿片类药物数量超出了患者的需求,可能会导致社区阿片类药物使用和流通的增加。

研究方法
这项国际前瞻性多中心队列研究招募了25个国家144家医院的4273名接受普外科、骨科、妇科和泌尿科手术的成年患者,通过收集住院记录、出院后7天标准化电话回访来评估出院时阿片类药物处方开具情况、患者的阿片类药物消耗模式以及与出院7天后阿片类药物消耗增加相关的因素。以下患者被排除出研究:接受美沙酮或丁丙诺啡药物辅助治疗阿片类药物依赖的患者;出院后接受康复、护理支持服务、其他医院治疗或具有姑息治疗目的的患者;接受多脏器切除术的患者;二次手术的患者。
研究的主要结果指标是以口服吗啡毫克当量为单位的阿片类药物处方量和消耗量,研究人员进行了描述性分析和多变量分析,以调查与主要结果指标相关的因素。
结果
从2022年4月4日至2022年9月4日,共收集到5476名患者的数据,筛选排除因素后,最终纳入了来自 25 个国家 144 家医院的4273名患者,其中2271人(53.1%)为女性,中位(四分位数 [范围])年龄为50(34-64 [18-96])岁(详见图1和表1)。对患者进行了中位数7(7-8 [5-15])天的随访。共有 1311 名患者(占比30.7%)在出院时被开具了阿片类镇痛药物处方(表 1)。
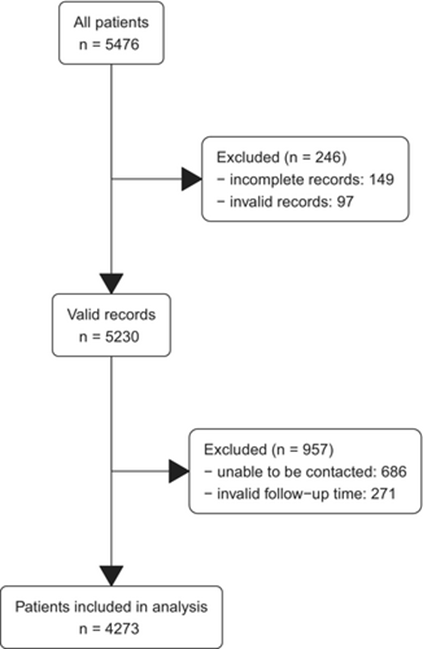
图1 纳入患者的流程图
无效记录包括数据不一致、不在研究期间或年龄小于 18 岁的患者。无效随访时间包括出院后小于 5 天或大于 15 天。
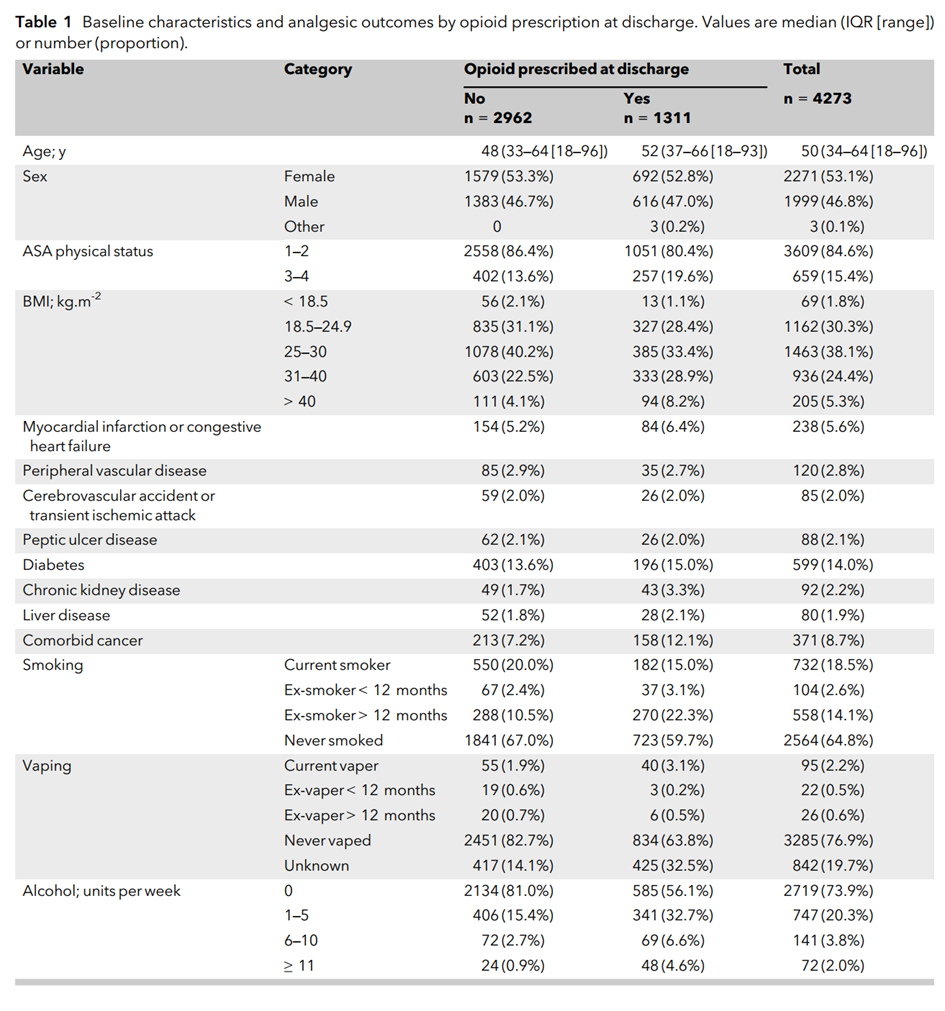
表 1. 出院时患者的基线特征
数据格式为中位数(IQR [取值范围])或人数(比例)。
有57.2%的膝关节置管术后患者出院时被开具阿片处方,这一比例所有手术患者中最大的,其次是肩关节置换/成形(55.0%)。在除外关节置换术的其他术后患者中,这一比例均不超过50%(表 2)。
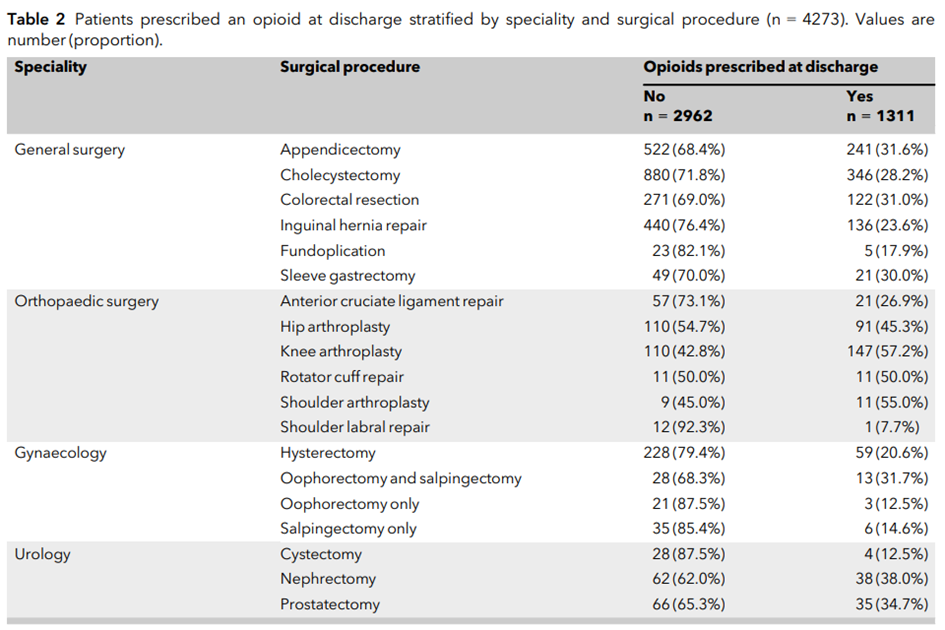
表2. 带阿片类药物处方出院的患者手术类型
数据格式为人数(比例)。
出院时被开具阿片处方的患者具有以下特点:手术时间更长、术后并发症更多、更频繁地呼叫紧急疼痛处理服务,但他们在住院时长方面与无阿片处方出院的患者无明显差异。带阿片处方出院的患者最常被开具的协同镇痛药是对乙酰氨基酚、加巴喷丁和三环类抗抑郁药。带阿片处方出院的患者在出院后头7天内经历了更长时间的剧烈疼痛(表 3)。
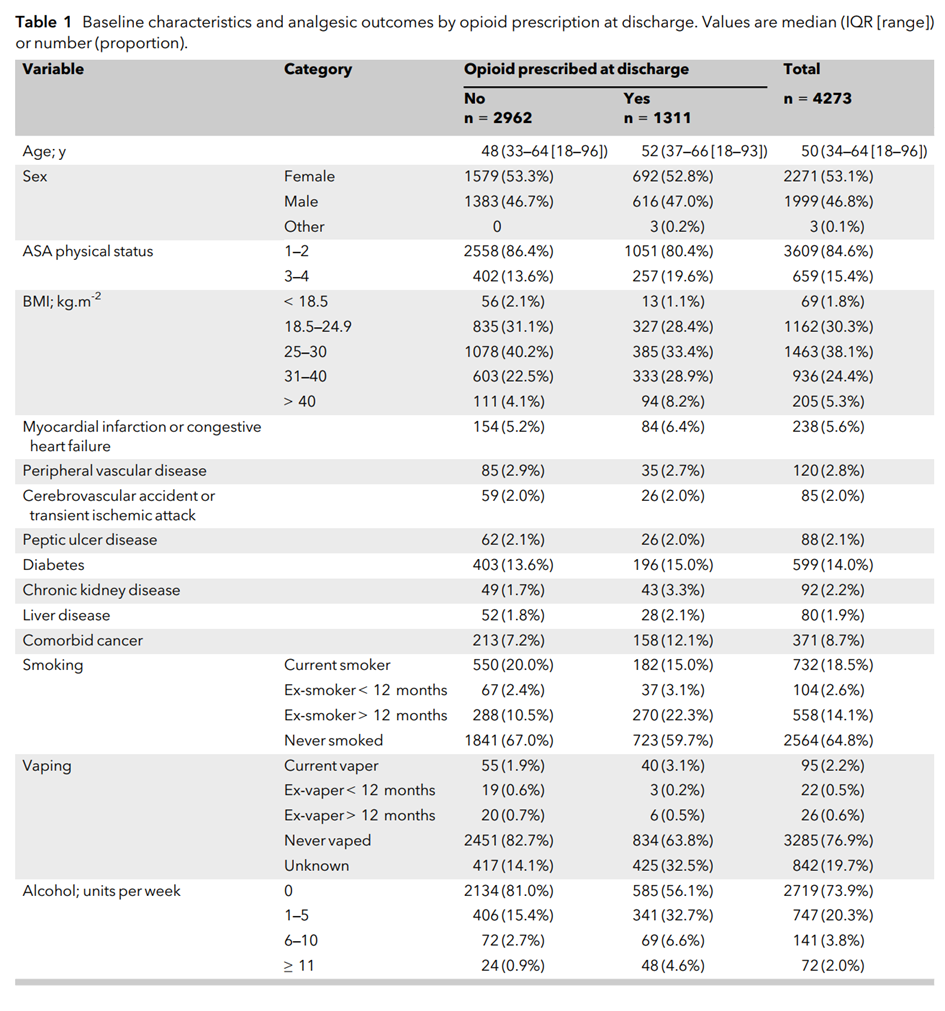
表3 出院处方情况与外科因素及疼痛强度的关系
数据格式为人数(比例)或中位数(IQR [取值范围])。
以口服吗啡毫克当量计,阿片药物出院处方量的中位数为100(60-200 [1-2550])mg,在出院后的头 7 天内阿片类药物消耗量为 40(7.5-100 [0-2000])mg,明显低于处方量(图 2)。预计消耗的口服吗啡毫克当量与处方量的平均比率为 2.22(95%CI 2.13-2.30)。这种出院后头 7 天阿片类药物处方量大于消耗量的趋势在大多数手术中都很明显(图 3 )。出院时阿片类药物处方量的增加与阿片类药物不良反应风险的线性增加有关。
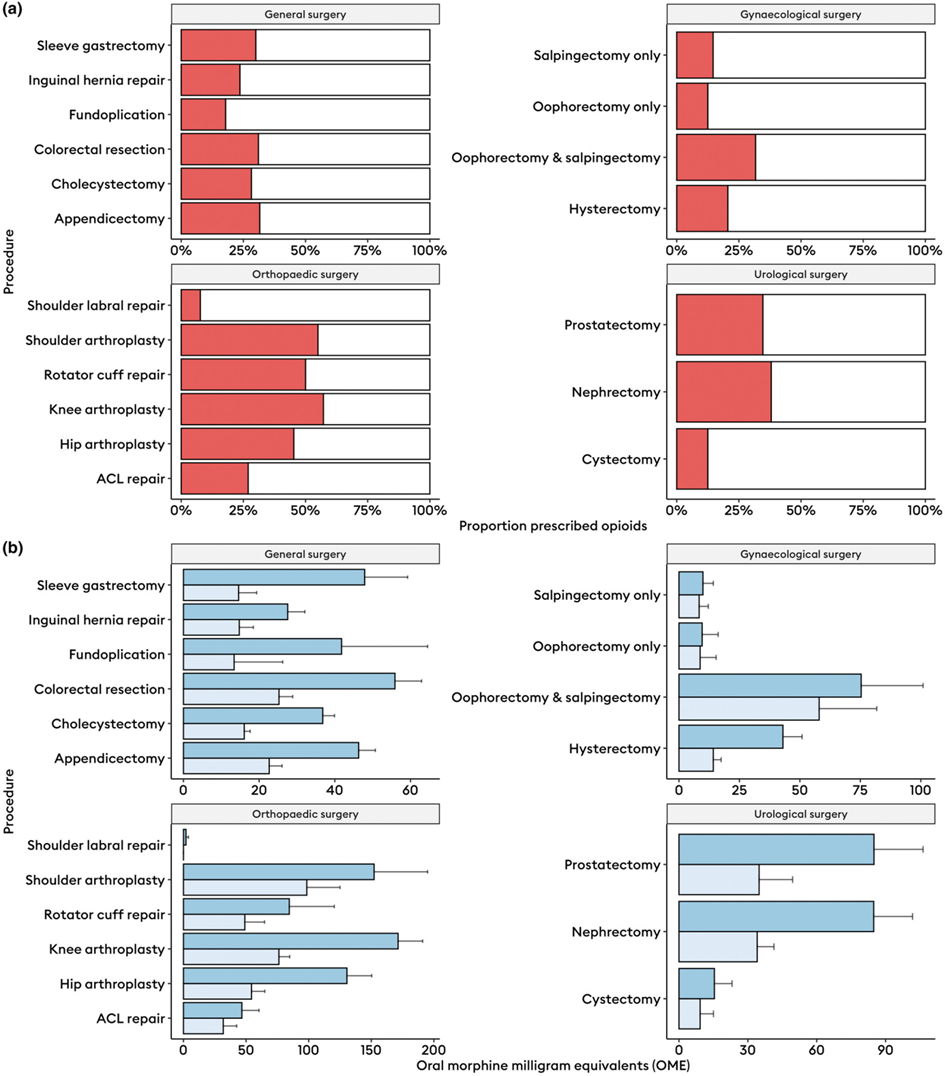
图2(a). 按专科和手术类别分层的出院时开具阿片类药物处方的患者比例(n = 4273)。
图2(b) 按专科和手术方式分类的术后出院时(深蓝色)开具的阿片类药物口服吗啡毫克当量和出院后头 7 天(浅蓝色)消耗的阿片类药物口服吗啡毫克当量的平均值和标准误差(n = 4273)。
ACL:前交叉韧带。
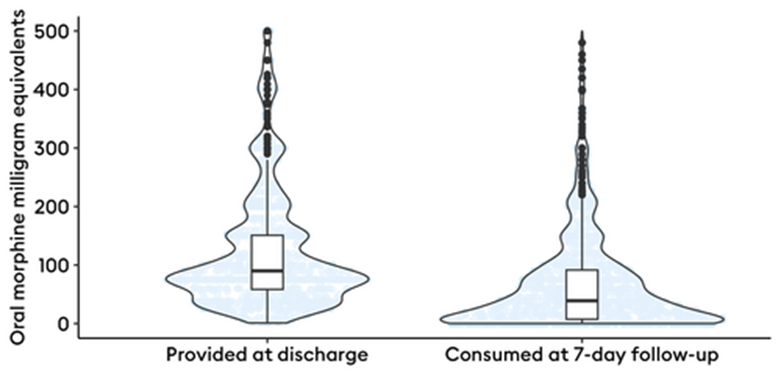
图3 手术后出院时开具的阿片类药物口服吗啡毫克总量和出院后头 7 天的消耗量的方框图和小提琴图。
研究者发现,随着出院处方药量的增加,超量开药的风险也呈线性增长。这一点在口服吗啡剂量大于 100 mg当量时表现得尤为明显,低于 100 mg当量时,超量开药的风险逐渐降低(图 4a)。同样,出院前 24 小时内口服吗啡的剂量小于 35 mg当量也预示着可能会出现超量开药(图 4b)。当出院后疼痛严重程度评分超过 30/100 时,超量开药的风险降低(图 4c)。
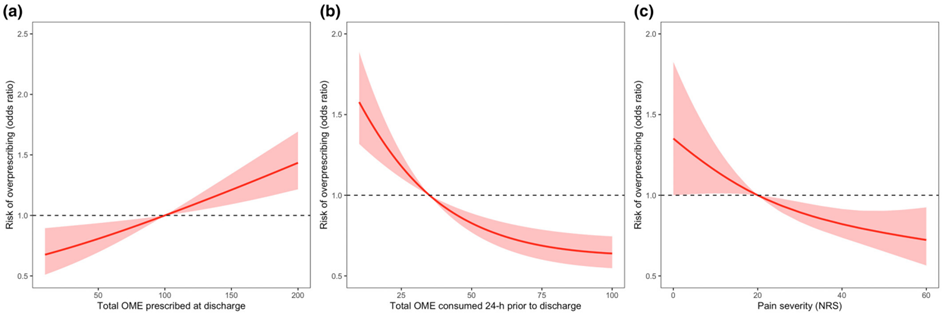
图4. 针对阿片类药物超量开药(处方量超过出院后头 7 天的用量)风险(OR)的二元逻辑回归模型图
(a) 在出院时开具的口服吗啡毫克当量与超量开药风险的回归模型;(b) 在出院前 24 小时消耗的阿片类药物的口服吗啡毫克当量范与超量开药风险的回归模型;(c) 出院后NRS评分范围与超量开药风险的回归模型(衡量患者出院后出现严重疼痛的频率,0 表示没有,100 表示一直)。OME:口服吗啡毫克当量;NRS:数字评分量表。数据格式为中位数(IQR [取值范围])或人数(比例)。
结论
这项跨国观察性队列研究表明,阿片类药物的处方剂量普遍超过了手术患者出院后头 7 天的用量。手术出院后开具较高剂量的阿片类药物与出现阿片类药物相关不良反应的风险升高有关。即使调整了出院后疼痛的严重程度和出院前阿片类药物的消耗量,临床医生在出院时开具的阿片类药物处方量增加与患者阿片类药物的消耗量增加也有关联。在全球不同地域,高收入国家的阿片类药物处方过量的现象更加明显。目前出院时提供的阿片类药物数量普遍超出了患者的需求,这可能会导致社区阿片类药物使用和流通的增加,加剧全球的阿片危机。
骨麻征途点评
阿片类药物大流行是国际同行较为关注的一个公共卫生问题,甚至有美国学者将其形容为“公共卫生灾难”。在我国,由于历史因素和严厉的反毒品法规,阿片类药物并没有出现滥用,甚至在部分地区还存在使用不足的情况。但本项研究关注的手术患者出院后的镇痛情况,对于指导国内的临床实践仍然具有较强的借鉴价值。
本研究中有 30.7% 的患者在出院时被开具了阿片类药物处方;阿片类药物处方剂量(100 mg口服吗啡毫克当量)和用量(40 mg口服吗啡毫克当量)中位数的差异十分显著,且存在显著相关性(r = 0.57)。与未带阿片处方出院的患者相比,带阿片出院的术后患者在健康状况相关指标(如较高的 ASA 身体状况、较大的体重指数、肾脏疾病和合并癌症诊断)和疼痛程度客观替代指标(如较长的手术时间、较多的并发症、转诊至急性疼痛服务机构)上表现得更差。作者得出结论,术后出院时阿片类药物的过量处方比之前认为的更为普遍,作者呼吁国际社会尽快出台相关指南、共识等规范阿片类药物的出院处方。
但是正如Anaesthesia杂志为本文配发的述评文章中所指出的那样,出院后阿片类药物过量并在社会上流通反映的不只是过量处方的问题,这其中还有出院后镇痛服务缺位的问题。
在大手术后通常会有多学科团队为患者定制多模式镇痛方案,但这些方案往往在患者出院后就结束了。对于出院后仍需要使用阿片类药物镇痛的外科手术患者来说,出院后头7天只是他们康复之路的起始,这段时间通常是患者与最严重的疼痛作斗争的时候。患者社区附近的地段医院或康复医院中普遍缺乏规范化的出院后接续性镇痛服务,也大多不愿意在术后继续开阿片类药物处方。因此,术后镇痛在出院后中出现了巨大的断档。Anaesthesia杂志为本文配发的述评文章指出,这一断档应由专门的多学科计划(如过渡性疼痛服务等)来填补。出院时仍然疼痛剧烈的患者,必须转诊至具有处理复杂术后疼痛经验的疼痛专科医生处,过渡性疼痛服务除了帮助患者应对疼痛及相关不适,还能帮助患者尽快停用阿片类药物。如果没有适当的过渡性疼痛服务,患者很容易在复诊、社区医院、康复医院的踢皮球中迷失方向,导致他们的术后疼痛迁延不愈,到 3 个月时,不幸的患者可能会发展为慢性术后疼痛。
但在我国的临床实践中,为了避免繁琐的文书流程和规避法律风险,不少医生倾向于给出院患者少开或者不开阿片类药物,从这个角度出发,出院后镇痛服务在我国的缺口可能更大。
Anaesthesia杂志为本文配发的述评文章为此提供了一个可供参考的解决方案:多伦多大学外科最佳实践小组(BPIGS)与多伦多总医院的过渡疼痛服务计划联合召集了一个成员包括围手术期医生、专职医疗人员、药剂师、疼痛心理学家和患者的工作小组,该工作组制定了一份用以指导镇痛药物出院处方的共识文件,该共识考虑到了患者出院时的功能恢复情况以及住院期间的阿片药物消耗情况,具有较强的临床可操作性。
文献原文:
TASMAN Collaborative. Patterns of opioid use after surgical discharge: a multicentre, prospective cohort study in 25 countries. Anaesthesia. 2024 Sep;79(9):924-936.


