急性脑梗塞的MRI诊断
时间:2022-10-31 18:00:15 热度:37.1℃ 作者:网络
什么是脑梗塞?
---是由于脑动脉粥样硬化,血管内膜损伤使脑动脉管腔狭窄,进而因多种因素使局部血栓形成,使动脉狭窄加重或完全闭塞,导致脑组织缺血、缺氧、坏死,引起神经功能障碍的一种脑血管病。
先兆症状
一般为安静时起病(区别脑出血起病急,有时伴有摔跤、发怒等情况)
口眼歪斜,半身不遂,流口水 ,肢体麻木,说话不清,暂性视物模糊 ……
脑出血还是脑梗塞?
先做头颅CT检查排除脑出血
CT对脑出血100%检出率而脑梗塞初期CT影像无明显改变
时间短
对病人要求低(金属植入物、易动…)
脑出血CT主要表现为脑内边界清楚,密度均匀的高密度灶
再做MRI包括DWI(MRI弥散加权成像)
MRI常用参数图像
T1加权成像(T1WI)
T2加权成像(T2WI)
T2 FLAIR----消除正常脑脊液的影响,突出病变组织,常替代T2
DWI弥散相
PWI脑组织血流灌注加权成像---确定缺血半暗带,对于半暗带大的患者,及时溶栓治疗。
核磁共振图像T1与T2区别
T1
T1 WI观察解剖好
长T1为黑色,短T1为白色
水为长T1 (黑色) 脂肪为短T1(白色)
T2
T2 WI有利于观察病变
长T2为白色,短T2为黑色
水为长T2(白色) 脂肪为短T2 (灰白 )

T1与T2(注意脑脊液颜色)
DWI弥散相
DWI是目前唯一能够检测水分子扩散运动的无创性方法,能在活体状态下观察细胞及分子的活动过程,反映的是组织内部细胞的功能状态。常规MRI检查反应组织内水的含量的变化(而早期急性脑梗塞患者缺血组织的含水总量并无增加),表现的是组织形态学变化,常常晚于组织功能性变化。
MRI显示特征与脑梗死的病理改变、期相划分(一)
超急性期:脑部的血流灌注下降到一定程度后,其中心区由于持续低灌注,造成神经细胞肿胀,细胞生理功能消失,即细胞毒性水肿阶段,这一时期一般自发病开始小于6 h。
DWI表现为弥散受限的高信号
但细胞内外总水含量没有改变,因此T1、T2、T2flair无信号改变。
机制:
关于脑缺血早期弥散下降的生物学机制目前经过多次实验大多支持细胞毒性水肿学说:在缺血早期,脑细胞缺氧出现能量代谢障碍,直接抑制质膜上钠、钾ATP酶的活性,钾离子大量外流,同时钙离子、氯离子、钠离子向细胞内流入和聚集,形成细胞内高渗状态,大量水分子随即进入细胞内,引起细胞肿胀一细胞毒性水肿。由于细胞外大量水分子进入细胞内,造成细胞外间隙减小,再加上细胞肿胀,细胞外间隙曲度增大,因此缺血组织总的弥散程度降低,DWI上该区域表现为弥散受限的高信号。
MRI显示特征与脑梗死的病理改变、期相划分(二)
急性期(6~24-72h):进一步发展则细胞发生不可逆破坏,受累血管堵塞,细胞水肿进一步加重,神经细胞开始坏死,慢慢过度至血管源性水肿。
DWI依旧高信号
总水含量开始增加,因此T2、T2flair信号逐渐显现。
T2信号<DWI
MRI显示特征与脑梗死的病理改变、期相划分(三)
亚急性期:受损部位肿胀、细胞破裂溶解、血脑屏障破坏、血管源性水肿、侧支血管建立。
肿胀的细胞大量溶解,水分子弥散性增强,DWI减弱至等信号。
T2、T2flair高信号。
MRI显示特征与脑梗死的病理改变、期相划分(四)
梗死慢性期:2周后,梗死区逐渐形成脑软化灶,伴有胶质增生。细胞坏死液化吸收后,局部形成含液囊腔。
DWI无信号改变(或略低信号)
T2、T2flair高信号。
DWI结合T2有助于新、旧脑梗塞的鉴别
 举例:
举例:
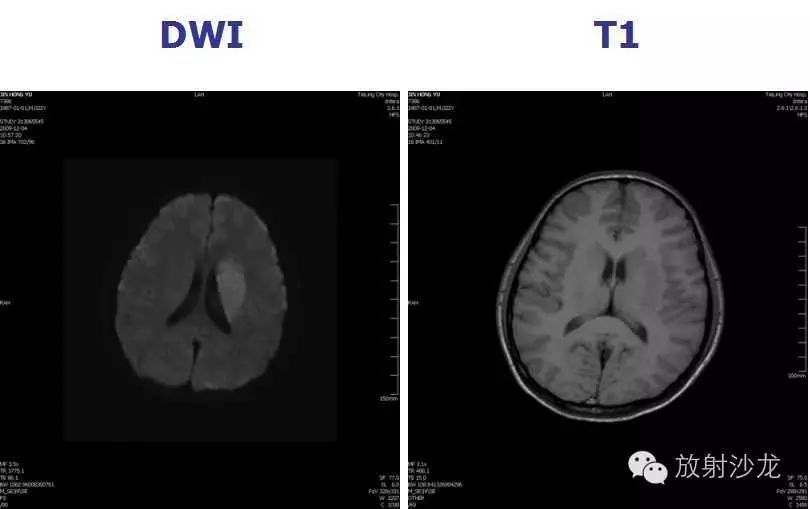
患者,男,右侧肢体不灵活6小时左右来院,医院CT检查未见异常,临床诊断急性脑梗塞。
MRI检查,结果如下: