一例严重血管内溶血引发的大思考
时间:2022-10-31 18:00:06 热度:37.1℃ 作者:网络
前言
肝脓肿常见的病原菌为肺炎克雷伯菌和大肠埃希菌,产气荚膜梭菌较少见,临床容易漏诊或误诊。产气荚膜梭菌广泛分布于自然界以及健康人和动物的肠道中,产气荚膜梭菌菌血症的主要来源是结肠和胆道,可以引起不同的感染,包括食物中毒、抗生素相关性腹泻、脓肿及气性坏疽等。但产气荚膜梭菌引起肝脓肿致血流感染临床罕见,病情发展迅速,严重时可引起血管内溶血和感染性休克引起的多器官功能损伤,死亡率极高[1-2]。
总结本病例的临床表现、辅助检查和实验室检查,以期提高临床工作中对该菌的充分认识,帮助临床早期诊断,及时有效治疗,挽救的生命。
案例经过
患者,75岁,女性,因“头晕呕吐1天,意识障碍12小时”于2022年4月11日入院,患者于1天前出现无明显诱因下头晕,伴恶心呕吐,呕吐物为胃内容物,无视物旋转,无视物模糊,12小时前出现意识不清,伴大便失禁,立即送至送至当地医院就诊。
2022年4月11日当地医院查,全腹部CT:左肝内胆管积气、胆囊积气、右肝团块状积气,考虑胆道系统感染引发肝脓肿。胆囊结石、胆囊炎。左肾低密度影,肝内低密度影。
头胸部CT:左侧伴卵圆中心可疑斑点状密度增高影,建议MRI检查。两侧侧脑室旁半卵圆中心低密度影,建议MRI进一步检查。血生化:谷丙转氨酶100U/L、谷草转氨酶163U/L、总胆红素179.1umol/L、直接胆红素58.0umol/L、间接胆红素121.1umol/L、CRP173.58mg/L。
血常规:WBC 29.52×109/L、中性粒细胞百分比93.1%。血氨14.6umol/L。予气管插管,喹诺酮类抗菌素抗感染(具体不详),转我院进一步诊治,病来神志昏迷,未进食,尿色酱油样,近期体重无明显改变。因病情危重,转入ICU监护治疗。
既往史:患者平素健康状况良好,否认“心脑血管、肺肝肾内分泌系统”重要疾病史,否认“肝炎、肺结核”等慢性传染性疾病史。
入院查体:T37.1℃,R20次/分,BP:176/79mmHg,SPO2:100%(机械通气中),HR:86次/分,神志昏迷,全身皮肤及巩膜黄染,双侧瞳孔等大等圆直径2.0mm,光反射迟钝。
辅助检查:
CT检查:右肝团片状积气,肝脓肿(产气杆菌感染)肝内胆管、胆囊少量积气,请结合临床进一步检查;胆囊结石、胆囊炎;左肝、左肾囊性灶。床边彩超:肝囊肿,右肝内胆管积气胆囊偏大,胆囊多发结石,胆囊内絮状回声,沉积物?双肾实质回声增强,左肾囊肿。
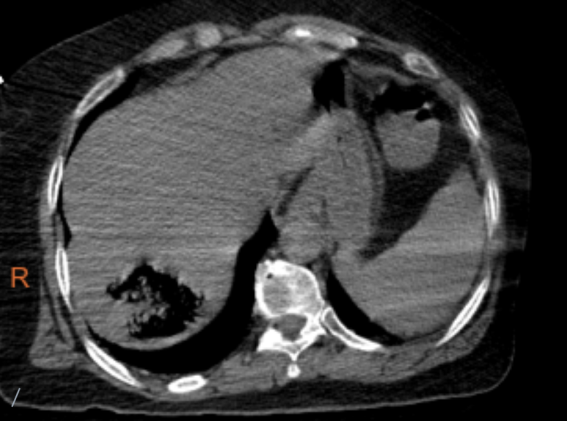
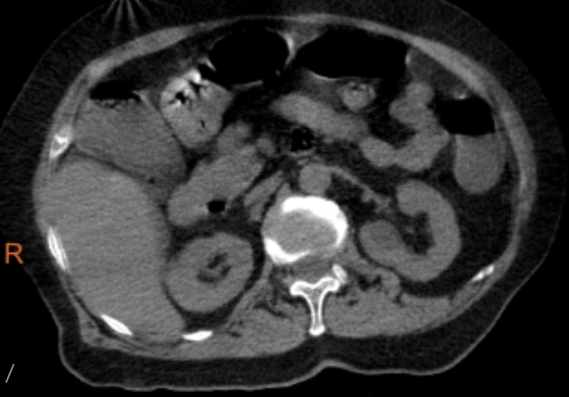
图1 螺旋CT平扫(2022-4-11)
实验室检查:
血生化:谷丙转氨酶111.0U/L、谷草转氨酶612.2U/L、碱性磷酸酶153.7U/L、谷氨酰转肽酶82.7U/L、总胆红素317μmol/L、直接胆红素221μmol/L、α-羟丁酸脱氢酶2401.2U/L、肌酸激酶596.0U/L、乳酸脱氢酶3204.3U/L;CRP116.7mg/L;血沉140mm/h;
血常规:WBC26.1×109/L、中性粒细胞百分比84.4%、RBC0.67×1012/L、血红蛋白42g/L、血小板计数124×109/L;网织红细胞:17.96%;
尿常规分析:【尿有形成份分析】红细胞 0.00/μL白细胞5.00/μL上皮细胞0.00/μL类酵母细胞0.00/μL管型0.00/μL【外观】颜色 红色浊度 混浊【尿干化学分析】 PH7.0亚硝酸盐1+葡萄糖2+尿比重1.015隐血3+蛋白质3+胆红素3+尿胆原1+酮 体 2+白细胞1+结晶0.00/μL电导率12.36mS/cm【尿显微镜镜检】白细胞 0-2/HP红细胞1-3/HP。
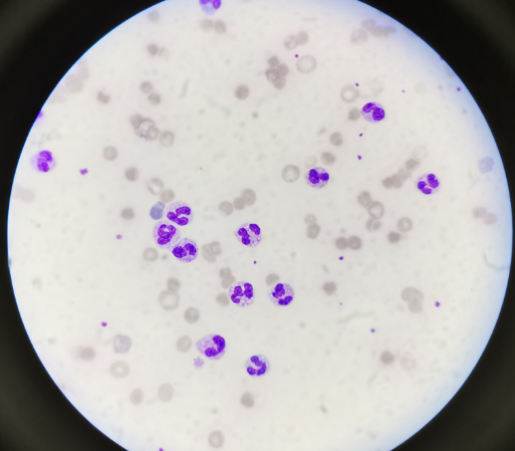
图 2血常规瑞氏染色(×1000)
临床治疗:入院即送双侧双瓶血培养,治疗上予美罗培南1.0gq8h抗感染、呼吸机辅助通气、甲基强的松龙1000mgqd激素冲击,护肝退黄,血浆置换、输洗涤红细胞提升血色素。2022年4月12日超声引导下肝脓肿穿刺及胆囊穿刺,引流出脓性液,送实验室培养因病情危重增加利奈唑胺葡萄糖注射液静脉滴注q12h治疗覆盖阳性菌。患者经上述治疗无明显好转,休克状态难以逆转,血压难以维持,次日,家属自动出院。
微生物标本检验过程记录:
1.肝脓肿穿刺送脓液标本:
涂片染色镜下可见大量革兰阳性粗大杆菌;
可疑厌氧菌,同时需氧+厌氧环境培养24小时;
需氧环境培养阴性;厌氧环境下培养阳性,呈双层溶血环、灰白色扁平菌落,经质谱鉴定为产气荚膜梭菌。
2.双侧双瓶血培养:
两瓶血需氧培养分别于25、29小时报阳,涂片可见革兰阳性杆菌,较粗大,可见芽孢;处理步骤:结合脓液培养考虑可能为同一种致病菌,同时进行需氧+厌氧环境培养。培养结果:转种后需氧环境下培养阴性,厌氧环境下培养阳性,呈双层溶血、灰白色扁平菌落。质谱鉴定为产气荚膜梭菌。
两瓶厌氧瓶培养6天报阴性。处理步骤:盲转需氧+厌氧环境培养,均培养阴性。
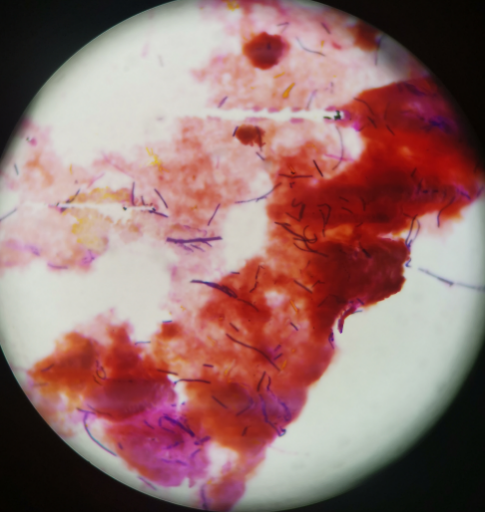
图3 脓液涂片革兰染色(×1000)
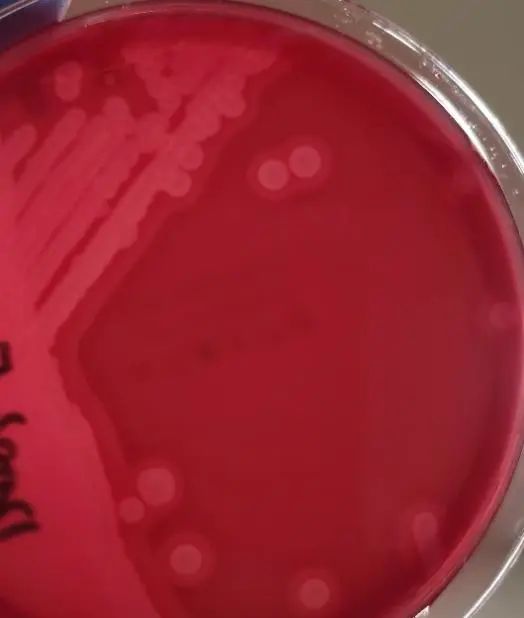
图4 血平皿菌落
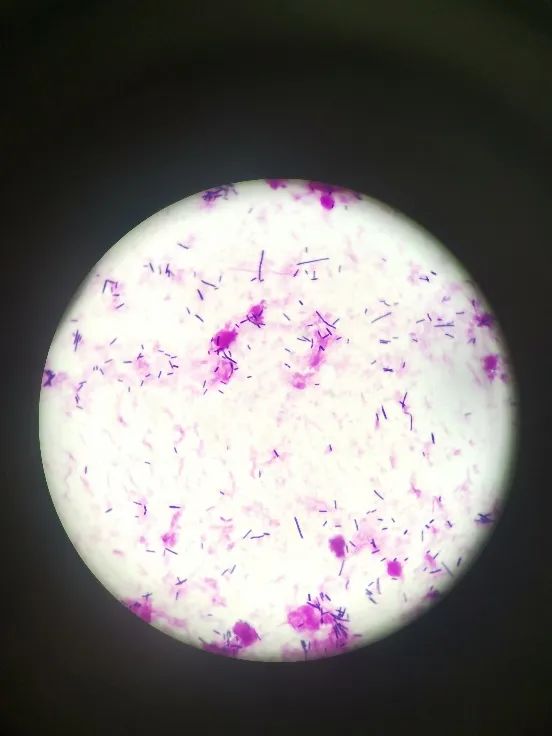
图5 血培养涂片革兰染色(×1000)
案例分析
临床诊疗分析
急危重症患者,抢救查因刻不容缓,临床医生的两难境地。
该患者因“头晕呕吐1天,意识障碍12小时”入院,结合入院相关检查及病史资料,考虑胆道感染、肝脓肿、感染性休克、血管内溶血、多器官功能不全诊断成立。患者入院病情进展迅速,考虑重症感染,当时出现严重血管内溶血原因并不清楚。虽然入院腹部CT提示产气杆菌感染可能,但是考虑到患者感染重,病情进展迅速,从影像学上难以确诊感染原因,而且患者凝血功能差,行胆囊穿刺或肝穿刺风险大,经科室讨论后决定选用“美罗培南1.0ivgttq8h”抗感染。结合在外院有“左氧氟沙星”药物使用史,药物引起的严重血管内溶血不能排除。为阻断溶血过程,输洗涤红细胞的同时给予大剂量激素以及血浆置换治疗。但患者病情并无改善,4月12日与家属充分沟通后决定行胆囊及肝脏穿刺引流,穿刺引流液均为脓性,送病原体培养同时加用“利奈唑胺”覆盖阳性菌,患者病情无好转,4月13日患者出院。
从临床角度看:
1.由于患者在外院有喹诺酮类药物使用史,而喹诺酮类药物有引起血管内溶血可能,干扰了临床判断为感染引起血管内溶血的诊断。而且考虑患者感染严重,病情进行迅速,考虑可能是由肠杆菌属细菌引起的胆道系统感染引起的肝脓肿,而选择了碳青酶希类抗生素,未选用青霉素类药物;
2.由于凝血功能差,考虑到穿刺风险没有第一时间行穿刺引流,导致没有第一时间留取标本寻找病原菌;
3.在入院第二天行超声定位下胆囊及肝脏穿刺引流术,留取标本后并没有送革兰染色涂片检查,未重视厌氧菌感染可能,而是常规送微生物培养,这导致患者出院后才明确病原微生物。
微生物室培养到产气荚膜梭菌给我们致电时,我们感到豁然开朗。
检验诊断分析
1.该病例有哪些实验室检查有助于对临床及早诊治?
该患者血常规:WBC29.52×109/L、中性粒细胞百分比93.1%;CRP173.58mg/L,提示严重感染。血红蛋白42g/L提示可能血管内溶血。尿常规:隐血3+、蛋白质3+、胆红素3+,镜检未见大量红细胞,提示血红蛋白尿,发生血管内溶血。血生化:总胆红素317μmol/L、直接胆红素221μmol/L、乳酸脱氢酶3204.3U/L。另外,网织红细胞:17.96%,血常规镜检可见中性粒细胞比例增高,部分中性粒细胞胞浆内有空泡变性,少量中毒颗粒;红细胞明显大小不均一,可见嗜多色红细胞,嗜多色红细胞比例增高,符合严重感染和血管内溶血的表现。在血常规涂片镜检后,立刻联系临床考虑血管内溶血的可能,并且告知溶血会引起部分AST、K、LDH等项目的升高,建议临床随访复查,关注患者病情进展。
实验室可以根据网织红细胞计数升高、血常规涂片镜检嗜多色性红细胞升高、胆红素升高并且以间接胆红素为主、乳酸脱氢酶升高、血红蛋白降低、出现血红蛋白尿可以判断发生溶血。但因患者住院时间短未检测结合珠蛋白、Rous试验、尿含铁血黄素试验等,但其他实验项目已高度提示为溶血发生。结合患者血常规及CRP检查可判断为感染因素导致,并且结合病程短、出现血红蛋白尿及其他实验室检查可判断为血管内溶血。因此,实验室应积极寻找病原菌帮助临床及时明确感染原因。
在明确病原微生物方面,患者入院后进行肝脓肿穿刺引流,送脓液培养,由于临床按常规微生物培养送检,未送厌氧培养,未闻及明显恶臭味。标本送检进行涂片可见大量革兰阳性杆菌,提示细菌感染,但未见典型芽孢和荚膜,芽孢通常在厌氧条件易形成,体内不形成芽孢,体外培养也较少形成,仅在无糖培养基中或不利于细菌生长的外界环境中才能形成芽孢,使我们未能马上联系临床。但是又因为可疑是厌氧菌引起的感染,因此进行需氧+厌氧培养,第二日厌氧环境下培养阳性,呈双层溶血环、灰白色扁平菌落,经质谱鉴定为产气荚膜梭菌,及时将质谱结果电告临床。而血需氧瓶报阳时间晚,报阳涂片联系临床时患者已出院。因此,脓肿标本的及时送检和标本涂片显得尤为重要,细菌特殊形态可以帮助及早判断,若未见典型形态结合临床特点、患者情况考虑厌氧菌时,应及时处理标本防止漏检。
该患者病情发展迅速,发生多器官功能衰竭、严重的血管内溶血,并且部分实验检查受限。在此情况下,如何结合仅有的实验室检查辅助临床及早诊治,为患者争取时间显得尤为重要。
2.该病例送双侧双瓶培养,仅两瓶需氧瓶报阳,为何培养到厌氧菌,如何进行实验室分析检出病原菌?
需氧瓶报阳后进行涂片可见革兰阳性杆菌,较粗大,结合脓液培养考虑为同一种致病菌,可疑厌氧菌,进行转种,分别置厌氧和需氧环境培养,转种后,需氧条件下培养阴性,厌氧环境下培养阳性,呈双层溶血、灰白色扁平菌落。质谱鉴定为产气荚膜梭菌。
本菌虽属厌氧性细菌,但对厌氧程度的要求并不太严格,对氧分子的耐受性较强,微需氧条件下也能生长,因此能够在需氧瓶中存活。而对同时送检的厌氧瓶报阴后进行转种,未培养到该致病菌。考虑可能由于我们采用蝶翼针采血,血需氧瓶为第一瓶,因此有大量的细菌首先进入需氧瓶,菌量大于厌氧瓶。另外,该患者感染严重,白细胞高,呼吸作用消耗过多的氧气,导致血培养瓶中氧气缺乏,电势降低,此时厌氧菌可以在需氧瓶中生长。
因此,在日常工作中,不能片面刻板的认为产气荚膜梭菌为严格要求的厌氧菌,应认识到微需氧条件也可存活,需氧瓶也可生长,避免以后工作的漏检。
3、各检测方法的时间对于及早报告有没有优势?
血液或组织培养可能需要几小时到几天的时间才能显示结果,但是涂片染色时间短可以帮助临床早期诊断。行外周血涂片瑞氏染色可见到中性粒细胞空泡变性,红细胞大小不一、嗜多色红细胞、异常形态红细胞、影红细胞等[3、4、5]。另外通过外周血涂片、脓液组织涂片或离心后的白细胞层涂片,革兰染色查细菌或胞浆内吞噬的产气荚膜梭菌[6],都可以早期诊断菌血症。但这也需要临床与检验的及时沟通,通过临床表现、影像学检查,在检验工作中积极寻找病原菌。
知识拓展
产气荚膜梭菌能够以7分钟的倍增速度快速生长,它可以产生12种毒素和多种侵袭酶。与溶血主要相关的毒素有:
(1)α毒素最重要是一种磷脂酶C,可水解细胞膜的磷脂酰胆碱的甘油磷酸键,破坏细胞膜,引起溶血、组织坏死、损伤毛细血管内皮细胞,破坏血小板;
(2)ε毒素改变毛细血管通透性并破坏红细胞;
(3)某些菌株中的β毒素为一种神经毒素,主要作用于肠道的晕倒神经,引起肠道运动神经麻痹,使麻痹的肠道出血性坏死。另外,还有λ毒素(DNA酶)能使细胞核DNA聚集;θ毒素具有溶血和破坏白细胞的作用;κ毒素(胶原酶)能分解肌肉和皮下的胶原组织;μ毒素(透明质酸酶)能分解细胞间质中的透明质酸[7]。
由于细菌生长迅速,产生大量外毒素,所以患者病情进展迅速,从CT影像、床边B超可以看出,患者的肝脓肿进展迅速,肝内胆管和胆囊内产生明显积气,从而导致患者严重致死性的血管内溶血、多器官衰竭。
患者平素健康状况良好,否认“心脑血管、肺肝肾内分泌系统”重要疾病史。而因为血管内溶血,大量游离的血红蛋白可以和一氧化氮发生不可逆的结合,导致血管平滑肌收缩失调,引起患者动脉严重的高血压[3]。
血管内溶血常见的非感染性原因有阵发性睡眠性血红蛋白尿(PNH)、血型不合输血 、G-6-PD缺乏症、药物性溶血等;感染性原因中原虫感染有疟原虫、巴尔通体、巴贝虫;细菌有产气荚膜梭菌、肺炎链球菌、沙门菌、霍乱弧菌、结核杆菌、螺旋体属等;病毒感染有巨细胞病毒、肝炎病毒、单纯疱疹病毒、EB病毒等。因此,实验室对脓液标本的涂片染色镜检对辅助临床早期诊断起到重要的作用。
治疗方面,抗生素选择以青霉素G和克林霉素联合治疗显示出优于青霉素、克林霉素单药治疗或其他抗生素治疗更高的生存率。而抑制α毒素产生的实验表明,克林霉素、四环素、甲硝唑和利福平优于青霉素。同时手术或介入引流的方法可以暴露空气不利于产气荚膜梭菌的生长、繁殖,延缓和减少细菌、毒素的释放入侵,优于单纯的抗生素治疗[1、4]。
案例总结
该病例CT提示肝脓肿、肝内胆管、胆囊均有积气体。考虑该患者为胆源性肝脓肿,细菌通过胆道逆行性进入肝脏形成肝脓肿从而入血,肝脓肿常见的病原菌为大肠埃希菌、肺炎克雷伯菌,产气荚膜梭菌较少见。因此临床根据其临床表现、辅助检查病原学诊断不明确,依靠临床表现和仅有的实验室检查考虑脓毒性休克、血管内溶血。
由于患者转我院已出现意识障碍、急性肝肾功能不全。入院后予美罗培南联合利奈唑胺葡萄糖注射液抗感染、肝脓肿穿刺引流、血浆置换、大剂量激素冲击、CRRT肾脏替代、气管插管机械通气、输洗涤红细胞支持等治疗。经上述治疗后患者溶血仍无改善,脓毒性休克,内环境差,病情危重。
此时,临床迫切需要病原学依据,因而希望可以尽早得到病原学诊断,涂片镜检是最简便快速的方法,通过涂片镜检,有经验的微生物检验者可以发现可疑厌氧菌,并且结合患者CT影像,灵活的培养手段,帮助临床尽早判断,及时有效地使用对其敏感的抗生素抗感染治疗及手术治疗。最后患者因病情进展迅速,治疗无明显好转,未等微生物鉴定报告就自动出院。但是,最后的微生物鉴定报告了明确病原学诊断,通过这个病例及文献回顾给我们临床极大提示。
产气荚膜梭菌存在于土壤和肠道中,当患者有损伤、手术处理、血管淤积、肠梗阻、免疫抑制状态、以往曾使用抗菌药物,或者合并恶性疾病、肝胆疾病、白血病、糖尿病时。可入侵造成内源性感染。当出现发热、腹痛、溶血、脓毒性休克等临床表现时,临床需警惕该菌的感染。尽早联系实验室送检合适的标本,积极寻找感染源、采取有效的抗生素和手术治疗,才能在与时间赛跑时,挽救患者生命。
专家点评
陆军 衢州市人民医院检验 主任技师
目前临床对产气荚膜梭菌的认识和其严重并发症、致死率的重视程度还不够。通过本例给临床和检验工作很大启示,产气荚膜梭菌可以引起严重血管内溶血、多器官功能损伤,病情进展迅速,死亡率高。结合血常规、尿常规、脓液培养、血培养等检查,并且不拘泥与常规的工作流程和固定思维,才能尽早发现血管内溶血,找到溶血的原因。
如何通过检验方法比如外周血涂片、脓液组织标本的涂片镜检帮助临床尽早诊断找到病原菌,显得尤为迫切和重要。而临床与检验的充分沟通,通过临床、影像学检查、实验室检验可以缩短时间,与时间赛跑,挽救患者生命。
参考文献:
[1]陈媛媛,高燕.产气荚膜梭菌血流感染三例[J].中华传染病杂志,2021,07:440-442.
[2]黎斌斌,王春雷,刘颖梅,苏玲玲,尹玉东,马琛,殷文鹏,曹彬.伴致死性溶血的产气荚膜梭菌血流感染二例并文献复习[J].中华内科杂志,2014,07:565-567.
[3]UppalA, Hymes K, Schwartz DR. A 61-year-old-man with massive intravascularhemolysis. CHEST. 136 (5): 1424-1427.
[4]SimonTG, Bradley J, Jones A, et al. Massive intravascular hemolysis fromClostridium perfringens septicemia: a review. J Intensive Care Med.2014; 29 :327-333.
[5]Smit,B, van der Helm, MW, Bosma, M, et al. Massive hemolysis due toClostridium perfringens: a laboratory's perspective. CLIN CHEM LABMED. 2020; 58 (11): e295-e297.
[6]Dutton,D, Gavrilova, N. Massive intravascular hemolysis with organ failuredue to Clostridium perfringens: evidence of intracytoplasmic C.perfringens. BLOOD. 2013; 122 (3): 310.
[7]陈瑜主编.临床常见细菌、真菌鉴定手册.北京:人民卫生出版社,2009.


