临床必备 | 意识障碍的诊断和检查方法!
时间:2022-01-13 18:22:15 热度:37.1℃ 作者:网络
昏迷是急诊科、神经内科和外科常常遇到的一种情况,对于其他科室相对少见。但是对于意识障碍的诊断和检查方法上,是所有科室医生必须要掌握的!
临床上除了观察生命体征,意识、瞳孔的观察也很重要,意识判断是观察生命体征中的重要一项。了解了患者的意识状态,对疾病的诊断与治疗、判断疾病的预后有很大帮助。
一、昏迷病因各样,无论什么病因必损及脑
颅内疾病
局限性病变
①脑血管病:脑出血、脑梗塞、暂时性脑缺血发作等;
②颅内占位性病变:原发性或转移性颅内肿瘤、脑脓肿、脑肉芽肿、脑寄生虫囊肿等;
③颅脑外伤:脑挫裂伤、颅内血肿等。
脑弥漫性病变
①颅内感染性疾病;各种脑炎、脑膜炎、蛛网膜炎、室管膜炎、颅内静脉窦感染等;
②弥漫性颅脑损伤;
③蛛网膜下腔出血;
④脑水肿;
⑤脑变性及脱髓鞘性病变。
癫痫发作
全身性疾病
急性感染性疾病如败血症、感染中毒性脑病等;
内分泌与代谢性疾病如肝性脑病、肾性脑病、肺性脑病、糖尿病性昏迷、粘液水肿性昏迷、垂体危象、甲状腺危象、肾上腺皮质功能减退性昏迷、乳酸酸中毒等;
外源性中毒包括工业毒物、药物、农药、植物或动物类中毒等;
缺乏正常代谢物质:缺氧,缺血,低血糖;
水、电解质平衡紊乱;
物理性损害。
二、临床困惑大家的问题 概念混淆、傻傻分不清
嗜睡,昏睡,意识模糊,谵妄状态,朦胧状态,闭锁综合征,植物状态、无动性缄默症、去大脑强直,去皮层强直,浅昏迷、中度昏迷、深昏迷,如何区别?
初步接触的小伙伴有些凌乱......
如果解决这些问题,我们必须先要了解以下的一些概念。
意识、意识障碍是什么?
首先,意识是指个体对外界环境、自身状况及他们相互联系的确认。意识障碍则指机体对内外界刺激以及周围状况不能认知、判断,不能作出正确反应的状态。
例如在心肺复苏过程中首先需要判断病人有没有意识,如“同志,同志,你怎么了?”,如果没有反应,再次判断脉搏和呼吸。
意识活动是什么?
意识主要从两方面来表述和判定。意识活动包括觉醒和意识内容两方面。
A.觉醒:指与睡眠呈周期性交替的清醒状态。如昏睡、嗜睡、昏迷等。
B.意识内容:是指感知、思维、记忆,注意,智能、情感和意志活动等心理过程。如一患者类似精神病,不停的喊叫,可以用意识内容进行判定。如谵妄状态、朦胧等。
网状结构概念
网状结构系统在显微镜下是什么样呢?
在光镜下这部分组织学的特点是神经细胞分散,形态各异,大小不等,神经纤维交错穿行其间,形成一种灰白质交织的结构,称之为网状结构。所以,网状结构是指脑干内边界明显的灰质和白质以外的细胞体和纤维互相混杂分布的部分。

从下往上走行
网状结构系统,位于脑干内部,一种由白质和灰质交织混杂的结构,是一种手指形状的神经元网络,其中网状结构上行系统从脊髓向上扩展到丘脑。主要包括延髓的中央部位、桥脑的被盖和中脑部分。
由以上介绍的网状系统的结构可知,任何一种损伤大脑皮层、丘脑、脑干都可能会引起昏迷。
小脑一般不会影响意识,但小脑距离脑干近,梗死或出血后可出现水肿,压迫四脑室引起颅内压增高,压迫大脑皮层、脑干,引起昏迷。而系统性疾病如肝性脑病、糖尿病酮症酸中毒等一般主要影响大脑皮层,出现昏迷。
从上往下走行
网状结构系统除了向上投射到整个大脑皮层而对觉醒、唤醒水平和注意产生影响,它也将来自延髓和脑桥的信息向下投射到脊髓,在维持肌肉紧张及心脏反应中起到作用。

非特异性投射
网状结构上行投射功能与丘系系统(内侧丘系、脊髓丘脑束、三叉丘系)不同,经丘系系统传导的感觉信息自丘脑腹后核投至感觉皮质区域具有高度特异性,定位明确。
网状结构上行投射是非特异性,经过多突触的通路至丘脑的板内核,再传入大脑皮质,不引起特定感觉,维持大脑皮质的兴奋,影响意识水平和注意力。网状结构系统可控制觉醒、注意、睡眠等不同层次的意识状态。
当脊髓的感觉输入传导到丘脑时,有些通过网状系统进行传导,这种网状系统会过滤某些输入的刺激并把重要的信息传送到脑的其他区域。此外,网状系统还帮助控制唤醒。

还有,临床上见到影响网状结构系统,患者出现意识障碍,影响了意识内容,定位于大脑皮层;如果影响了觉醒程度,基本定位于大脑皮层+丘脑+脑干(上行网状激活系统+大脑皮层)。
临床小知识(一):临床上为什么用苯二氮卓类药物进行催眠呢?苯二氮卓类药物机理:
1、本品为BDZ类抗焦虑药,随用药量增大而具有抗焦虑、镇静、催眠、抗惊厥、抗癫痫及中枢性肌肉松弛作用。
2、BDZ类作用在GABA依赖性受体,通过刺激上行性网状激活系统内的GABA受体,提高GABA在中枢神经系统的抑制,增强脑干网状结构受刺激后的皮层和边缘性觉醒反应的抑制和阻断。
提问:
(1)颈内动脉系统TIA突发短暂的偏侧运动或感觉障碍为:单眼一过性黑朦;短暂的失语(优势半球缺血)。
(2)椎-基底动脉系统TIA主要表现:眩晕、恶心、呕吐、复视、一过性黑朦;交叉性运动和感觉障碍;一过性意识丧失或猝倒发作。
为什么椎-基底动脉系统TIA可以出现意识丧失、猝倒发作?
请看一下网状结构系统的功能!
三、觉醒度改变为主的意识障碍
嗜睡
意识障碍的早期表现,病理性思睡,睡眠时间过度延长,能被唤醒,醒来后意识基本正常,能进行交谈或执行命令。停止刺激后继续入睡。
昏睡
患者处于较深睡眠,一般外界刺激不能被唤醒,不能对答,较强烈刺激可有短时意识清醒,醒后可简短回答提问,当刺激减弱后很快进入睡眠状态。
昏迷
意识完全丧失,无自发性睁眼,缺乏觉醒睡眠周期,任何刺激均不能被唤醒。按刺激反应及反射活动等可分三度:
浅昏迷:随意活动消失,无自发性语言和有目的活动。对疼痛刺激有反应,各种生理反射(吞咽、咳嗽、角膜反射、瞳孔对光反应等)存在,体温、脉搏、呼吸多无明显改变。
中度昏迷:对外界一般刺激无反应,强烈疼痛刺激可见防御反射活动,角膜反射减弱或消失,呼吸节律紊乱,可见周期性呼吸或中枢神经性过度换气。
深昏迷:随意活动完全消失,对各种刺激皆无反应,各种生理反射消失,可有呼吸不规则、血压下降、大小便失禁、全身肌肉松驰、去大脑强直等。
但是:
在临床工作中常常会遇到有一类患者很躁动,不能正确回答问题,答非所问,对于这一类患者归类于哪一种意识障碍都觉得不合适,不是嗜睡,不是昏迷,那到底是什么呢?
通过下面的学习,来解决这些问题。这类患者主要是意识内容的变化,病变主要位于大脑皮层。
一、按照意识内容变化进行分类
1、意识模糊
意识模糊的觉醒程度比嗜睡深,它是一种以意识内容改变为主的意识障碍,表现为注意力减退、情感反应淡漠、定向力障碍、活动减少、语言缺乏连贯性,对周围环境的理解和判断低于正常水平,可有错觉、幻觉、躁动、精神错乱等,常见于急性重症感染的高热期。
2、谵妄状态
患者的觉醒水平、注意力、定向力、知觉、智能和情感等方面发生极大紊乱,多数患者伴有激惹、焦虑、恐怖、视幻觉和片断妄想等,可呈现间歇性嗜睡,有时则可彻夜不眠。
患者可有发热和周身发抖,酒精和药物依赖者的戒断性谵妄易伴发抽搐发作。
最常见于急性弥浸性脑损害或脑部中毒性疾病,如慢性酒精中毒或巴比妥类药物依赖者的突然戒断;也可见于脑炎或脑膜炎等;偶见于右侧半球顶——枕叶较大面积的脑梗死。
患者所表现的严重的激动不安、失定向力、幻觉和妄想等可能被误诊为精神分裂症。
小提示:工作中遇到谵妄状态的患者,在询问病史的时候需要要注意以前是否有精神疾病史、酗酒、感染等。
3、意识模糊与谵妄状态的区别
意识模糊
意识模糊的症状不像谵妄那样丰富生动,起病也不那样急骤,通常定向力障碍不太严重。
意识模糊突出的表现是淡漠和嗜睡,对时间的定向障碍最为明显,其次是地点定向,但对自己的辨认则无困难。可出现注意力缺陷,知觉和思维可发生错误。意识模糊对时间、地点、人物定向力发生障碍,介于嗜睡与昏睡之间。
意识模糊可见生理性震颤加剧,出现扑翼性震颤和运动性放松困难等运动异常。
轻度意识模糊并非少见。见于老年性缺血性卒中。肝、肾功能障碍引起的代谢性脑病,系统感染和发热的基础上加上精神创伤,刚做过手术的高龄患者,用药过量和营养缺乏等。
谵妄状态
谵妄状态有意识水平降低,有定向障碍。患者意识水平在一天之内可有波动,往往傍晚或晚上加重,或者仅在晚上出现意识障碍。
常有精神运动性兴奋。患者表现兴奋不宁,不停的扭动身体,或循衣摸床。患者对提问多不回答,或回答不切题。有时喃喃自语,且思维不连贯。
有幻觉或错觉,尤以幻视较多见。错觉和幻觉内容多为恐怖型或迫害性,形象生动逼真。患者可因攻击或逃避假想的敌人而产生冲动行为,毁物、伤人或自伤,或越窗逃走,造成意外事故。
患者一般定向力、自知力障碍,注意力涣散,不能与外界接触。
临床工作常见的情况如下:
急性谵妄状态——高热/中毒(如阿托品类、曼陀罗中毒) 。
慢性谵妄状态——慢性酒精中毒。
特别提醒:突然发生的精神症状疾病,一定要除外器质性病变!
临床上还可以见到一种人,到底是怎么评分呢?既往有过外伤、出血、梗死,无法交流,可有睁眼、闭眼、脑干反射存在,这是什么情况呢? 刚接触临床的小童鞋又懵了!
我们继续往下看。
二、去皮层状态和去大脑强直
1、去皮层状态
它是指双侧大脑皮层广泛性损害,引起大脑皮层机能丧失,而皮层下机能保存的一种特殊的意识状态。常见于大脑半球出血、大面积脑梗塞、弥漫性脑水肿和急性脑缺氧以及脑外伤、脑炎昏迷后期出现弥漫性脑损害的遗留症状。
主要表现为患者无任何意识活动,不言,不语,不动,无表情,大小便失禁,对呼唤、触压均无反应,无任何自主动作,靠人工进食。对光反射存在,角膜反射存在,咳嗽反射存在。但患者常睁眼凝视,知觉大多丧失,对周围和自身事物毫无所知。可有无意识的哭闹和防御反应,四肢肌张力增高,双上肢屈曲内收,双下肢伸直内旋,呈去皮层强直状态。
有明显的睡眠——觉醒周期,而不同于昏迷,或可称为“去皮层性睁眼昏迷”。
有无意识的睁眼闭眼、咀嚼、吞咽。光/角膜反射存在,对外界刺激无反应;去皮质强直状态,病理征为阳性。去皮质强直状态的患者保持觉醒-睡眠周期(上行网状激活系统未受损)。
2、去大脑强直
常见疾病
中脑受损,后颅窝病变,缺氧或低血糖。
典型体征
角弓反张,四肢强直,肌张力增高,伸肘,肩及前臂内旋,下肢伸直。
发病基础
去大脑强直主要是一种反射性的伸肌紧张性亢进,是一种过强的牵张反射。主要是由于中脑红核与下位结构联系中断所致,来自红核以上部位的下行抑制性影响被阻断,网状抑制系统的活动降低,脊髓以上中枢对下运动神经元抑制性冲动减弱,而小脑,前庭神经核与网状结构对下运动神经元易化性冲动仍然存在,从而引起躯干四肢伸肌的强直性痉挛。
常见表现
意识障碍表现为醒状昏迷,患者貌似清醒,但无任何意识活动,对言语刺激不发生反应,二便失禁,与去皮层强直相似。运动障碍表现为四肢强直性伸直,躯干呈角弓反张,呼吸不规则,伴有全身性肌肉强直痉挛。
疾病转归
好转:伸展性强直逐渐变为上肢屈曲,内收,内旋.说明病变逐渐局限于中脑水平以上,病情好转;
恶化:意识障碍呈昏迷状态,伸展性强直逐渐变为迟缓性瘫痪,说明病变已波及桥脑以下,病情逐渐发展为濒死状态。
备注:临床中角弓反张还一般见于破伤风,主要因为破伤风对肌肉的毒性损害。
二者图鉴别去皮质状态和去大脑强直状态,了然于心。
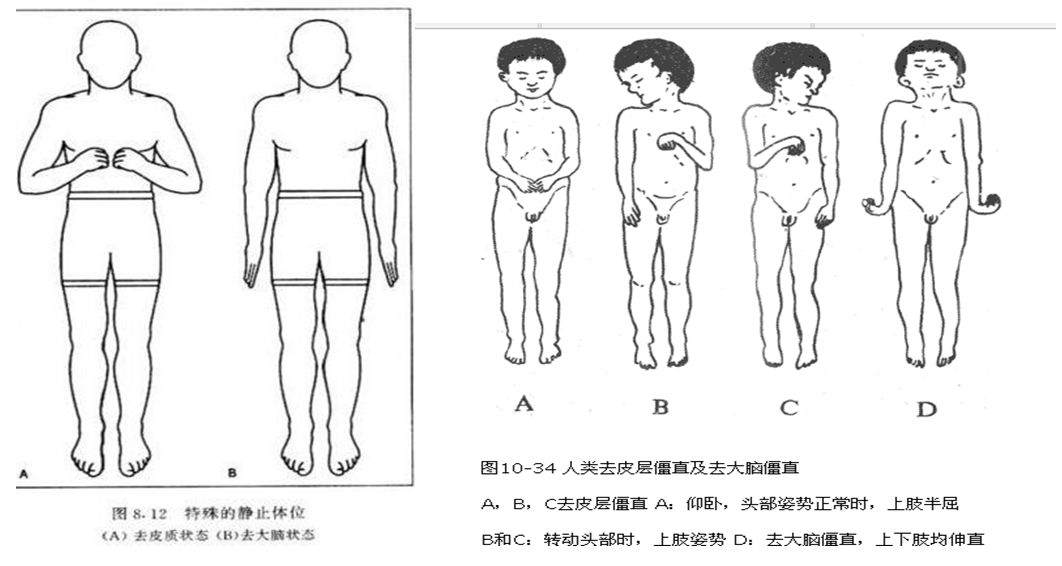
去大脑强直和去皮层强直二者区别
两者均多为脑内严重弥弥漫变引起,故常不能准确定位病变部位。
去皮层强直损害主要在大脑皮质水平,去大脑强直损害主要在中脑水平,后者更严重,两者在临床中可见相互转化。
两者典型体征:
去皮层强直:上肢屈曲,下肢伸直;
去大脑强直:角弓反张,四肢均伸展性强直。
在临床中我们还可以见到一类患者,看起来像去皮层强直,但却不是。这里我们需要注意的是闭锁综合征的患者,有时候看起来像是被“点了穴”。来一招吧。
三、闭锁综合征
由于双侧脑桥基底部病变,脑干腹侧的皮质核束和皮质脊髓束受损,而导致的缄默和四肢瘫痪,看起来很像昏迷,但实际上意识完全清楚,患者能用睁闭眼对问话做出回答。
患者保持警觉,意识到自己的处境,但四肢瘫痪和眼球运动神经以下的脑神经麻痹,只能用眼的垂直运动及眨眼来示意。
闭锁综合征常见于由基底动脉血栓引起的脑桥梗死,其他病因有脑干肿瘤及脑桥中央髓鞘溶解,严重的多发性神经病,尤其是吉兰-巴雷综合征、重症肌无力,以及使用神经肌肉接头阻滞药也可出现类似闭锁综合征的瘫痪状态。
小提示:
闭锁综合征:皮质脊髓束和皮质脑干束走行于脑桥的基底部,基底动脉闭塞的可引起脑桥基底部破坏。由于动眼神经、滑车神经已经于中脑发出,故可以眨眼、上下转动眼球示意。
最后我们再了解一下一种意识状态,这种表现不是被“点了穴”。
四、无动性缄默症
无动性缄默症(non-kinetic mutism)患者不说话、无自发活动,激励下也不动,能睁眼注视周围,对疼痛刺激无反应或仅有局部反应,大小便失禁,存在睡眠-觉醒周期。
多处病变可引起,包括亚急性交通性脑积水、第三脑室后部及导水管肿瘤、双侧额叶病变累及扣带皮质(双侧大脑前动脉血栓)、双侧脑干上行网状结构及丘脑正中核群的局限性病变等。
这类病变的共同特点是损害了接受内外环境信息的动力性网状激活系统。
病理征阴性。

一表了解去皮层状态、无动性缄默、闭锁综合征
最后我们了解一下朦胧状态。
朦胧状态
是在意识清晰度降低的背景上,出现意识范围缩小。意识活动集中在较狭窄而孤立的范围内。患者可完成某种连续的行动,外表看起来似乎保持正常,能回答简单问题,能自理简单生活,自主完成习惯性动作。
但对这一范围意外的事物缺乏理解判断能力,不能准确掌握周围情况。对环境错误定向,可误解而出现冲动行为。可见于癫痫、癔症。在颅脑外伤、反应性精神病以及躯体疾病都可见到。


