梅斯深度盘点 | 2021年心血管领域研究进展
时间:2021-12-24 18:01:50 热度:37.1℃ 作者:网络
不知不觉2021年即将接近尾声。因新冠疫情的不断反复,全球各行各业均受到不同程度的重创,但这没有阻碍科学家对生命奥秘的探索。
在即将过去的2021年里,心血管领域陆续公布和发表了多项重磅研究。2021年末,梅斯医学为大家精心盘点了2021年心血管领域10大重磅研究与进展,涉及高血压新治疗、冠心病治疗、心血管疾病与饮食等诸多顶刊基础与临床研究进展。
1、Circulation&NEJM:高血压治疗颠覆性研究,或将改写临床指南!
以往的观察性研究表明,过度降低舒张压可能会增加心肌梗死(MI)的风险(舒张压和心肌梗死之间存在J型关联)。与将舒张压降至70-80mmHg相比,将舒张压降至60mmHg以下会使收缩压低于130mmHg的患者心血管风险增加46%。
然而,发表在Circulation杂志的一项全球最大型遗传研究发现,即使舒张压降低到50mmHg以下,也不会增加心脏病发生的风险。在该研究中,研究人员分析了全球47407名平均年龄为60岁的高血压患者的基因和生存数据。
结果显示,在传统观察分析结果中,舒张压和心肌梗死之间的确存在J型关联。作者分析这种关联很可能是未被重视的混杂因素导致的。
但是在对舒张压遗传效应的分析中,没有发现舒张压与心肌梗死之间存在非线性J型或U型关系的证据。反而证实了每单位舒张压下降,心肌梗死风险持续下降,即使在基线舒张压值较低的个体中。此外,该研究还发现患者的舒张压读数低至50mmHg时,没有遗传证据表明心脏病风险增加。
同样,来自NEJM里程碑式研究发现,高血压患者收缩压<120mmHg可显著降低心血管死亡率!
这项SPRINT是一项随机对照的临床试验,由美国国家卫生研究院(NIH)下属的国家心肺和血液研究所赞助。研究人员随机分配了9361名心血管疾病风险增加但没有糖尿病或既往中风的参与者进行强化治疗(收缩压<120mmHg)或标准治疗(收缩压<140mmHg)。研究主要结果是心肌梗死、其他急性冠状动脉综合征、中风、急性失代偿性心力衰竭或心血管原因导致的死亡。
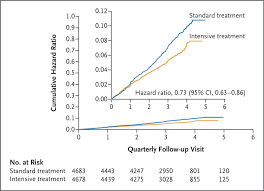
随访期间,强化治疗组(蓝)与标准治疗组(黄)主要结局事件发生率
在中位数为3.33年的随访中,强化治疗组的主要结果和全因死亡率明显低于标准治疗组(主要结果比率:1. 77%/年 vs 2.40%/年,OR=0.73;全因死亡率: 1.06%/年vs 1.41%/年,OR=0.75),分别降低27%与25%。
此前SPRINT试验也曾公布过相关结果,阿拉巴马大学伯明翰分校公共卫生学院流行病学系教授兼主任、该研究的主要调查员Cora E. Lewis博士说:"对最初的SPRINT研究结果的一个批评是,在主要结果的各个组成部分中,只有心力衰竭和心血管疾病导致的死亡在强化治疗组中明显降低。
详情请点击链接:NEJM里程碑式定论:高血压患者收缩压<120mmHg可显著降低心血管死亡率!
高血压治疗颠覆性研究,或将改写临床指南!
2、NEJM:搭桥 or 支架?冠心病患者的选择因病情而异!
有报道称,三血管冠状动脉疾病患者采用CABG比采用PCI的效果更好,但一直缺乏通过测量分数流量储备(FFR)指导PCI的研究。为此,来自斯坦福大学心血管研究所的专家开展了一项名为FAME3的研究,结果发表在NEJM杂志上。
在这项多中心的国际非劣效试验中,三血管冠状动脉疾病患者被随机分配接受CABG或在FFR指导下使用当前一代佐他莫司洗脱支架进行PCI。主要终点是在1年内发生主要的心脏或脑血管不良事件,定义为任何原因导致的死亡、心肌梗死、中风或重复血管再造。预先规定FFR引导下的PCI对CABG的非劣效性,即危险比的95%置信区间的上限小于1.65。次要终点包括死亡、心肌梗死或中风的综合指标;还评估了安全性。
最终共有1500名患者在48个中心接受了随机分组。被指定接受PCI的患者平均(±SD)接受了3.7±1.9个支架,而被指定接受CABG的患者接受了3.4±1.0个远端吻合术。在随机分配接受FFR引导的PCI的患者中,复合主要终点的1年发生率为10.6%,在分配接受CABG的患者中为6.9%,PCI术患者的风险增加50%(HR=1.5;95%CI:1.1-2.2),搭桥相比,基于FFR进行支架植入的治疗效果未达到非劣效性(非劣效性的P=0.35)。
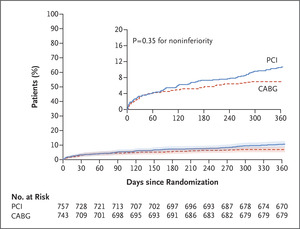
PCI与CABG两组患者在随访期间主要终点事件发生差异
FFR引导下的PCI组死亡、心肌梗死或中风的发生率为7.3%,CABG组为5.2%,PCI的风险增加40%(HR=1.4;95%CI,0.9-2.1)。CABG组的大出血、心律失常和急性肾脏损伤的发生率高于FFR引导的PCI组。
综上,在三血管冠状动脉疾病患者中,就死亡、心肌梗死、中风或1年后重复血管治疗的发生率而言,FFR引导下的PCI并不劣于CABG。
详情请点击链接:NEJM:搭桥 or 支架?冠心病患者的选择因病情而异!
3、Lancet子刊:横跨半世纪的研究告诉你,糖尿病患者一生的心血管风险变化
心血管疾病是1型糖尿病(T1D)患者过早死亡的主要决定因素。然而,关于儿童期T1D患者的不同类型的心血管疾病的时间趋势,从诊断糖尿病的时间跨度较长,并没有很好地确定。芬兰是世界上T1D发病率最高的国家。为了全面调查1型糖尿病患者的心血管疾病的累积发病率,来自芬兰赫尔辛基生物医学中心Folkhälsan遗传学研究所的专家开展了一项回顾性的、基于全国性登记的队列研究。结果发表在近期Lancet Diabetes&Endocrinology杂志上。
在这项回顾性的、基于全国性登记的队列研究中,研究人员对芬兰所有在1965年1月1日至1999年12月31日期间被诊断为T1D的15岁以下的患者进行了随访,并监测其心血管疾病(包括冠状动脉疾病、中风、周围动脉疾病和心力衰竭)的发生情况以及心血管疾病的死亡率。最终,共有11766人被纳入这项研究。在361033人年的随访中,中位数为29.6年,共有1761人发生单一或多种类型的心血管疾病事件。
结果显示,随着时间的推移,儿童期1型糖尿病患者发生心血管疾病的风险不断降低。每晚一年确诊1型糖尿病,心血管疾病风险线性下降3.8%。在所有65岁以下的10年年龄组中,冠状动脉疾病和中风的SIRs都有所下降,除了最老的年龄组中风。随着时间推移,不同年代确诊的患者,在相同年龄时,相较于一般人群的额外心血管疾病风险也在逐渐降低。与普通人相比,20世纪90年代被诊断为T1D患者的冠状动脉疾病的风险高8.9倍,中风为2.9倍。
详情请点击链接:Lancet子刊:横跨半世纪的研究告诉你,糖尿病患者一生的心血管风险变化
4、BMJ子刊:血红蛋白指数(HGI)在预测主要心血管不良事件中的意义如何?
糖化血红蛋白(HbA1c)被认为是测量和监测血糖控制的金标准,尽管有证据表明一些人的糖化血红蛋白持续高于或低于其血糖水平(PG)导致这种变异的因素尚不完全清楚。近期,发表在BMJ Open Diabetes Research and Care杂志的一项研究确定胰岛素起始/滴定是否影响HGI,探讨基线HGI与心血管和低血糖风险的关系,以及HGI和HbA1c在预测这些风险方面的相对优势。
结果显示,HGI在胰岛素滴定或起始阶段表现出初始的可变性,并在长时间随访期间在人群水平上稳定下来。基线HGI与基线微血管疾病标志物有相关性,与预测心血管风险有关。此外,这些结果支持ADVANCE的初步研究结果,即在心血管事件高风险的晚期糖尿病患者群体中,HGI并不是比HbA1c更好的心血管结果预测因子。
详情请点击链接:BMJ子刊:血红蛋白指数(HGI)在预测主要心血管不良事件中的意义如何?
5、AHA重磅指南:做好10大饮食要点,改善心血管健康!
美国心脏协会(American Heart Association,AHA)发表了《2021年改善心血管健康的饮食指南》,该科学共识提出低质量饮食与心血管疾病的高发病率和高死亡率有着密切联系。该共识重点强调了个人饮食模式的重要性,远远大于单个营养素的作用。同时,生命早期的营养状况对于未来健康有着极大的影响。
《2021年改善心血管健康饮食指南》中提到十大要点,内容如下:
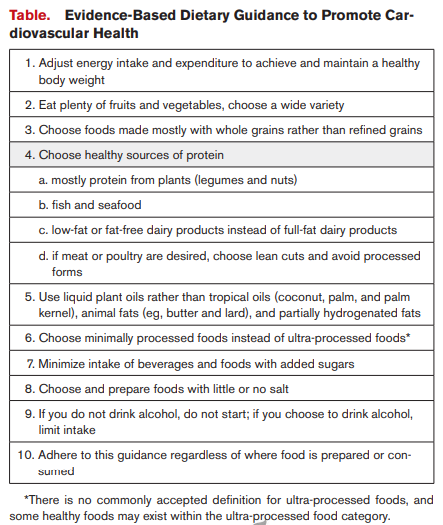 坚持选择健康食物,遵循理想饮食模式,无论对于心血管疾病的改善,还是贯穿一生的身体健康,均有着很大的好处。
详情请点击链接:AHA重磅指南:做好10大饮食要点,改善心血管健康!
坚持选择健康食物,遵循理想饮食模式,无论对于心血管疾病的改善,还是贯穿一生的身体健康,均有着很大的好处。
详情请点击链接:AHA重磅指南:做好10大饮食要点,改善心血管健康!
6、Eur Heart J:什么?维生素D缺乏可增加心血管疾病风险
低维生素D状态与较高的心血管疾病(CVD)风险相关。尽管大多数现有的线性孟德尔随机化(MR)研究报告了维生素D与CVD风险之间并无相关性,但不能排除它们之间存在非线性效应。近日,心血管领域权威杂志Eur Heart J上发表了一篇研究文章,研究人员的目的是应用非线性MR设计来探究血清25-羟基维生素D[25(OH)D]浓度与CVD风险之间的关联。
该研究涉及44519例CVD病例和251269例对照者。血压(BP)和心脏成像衍生的表型被列为次要结局。研究人员使用35种已明确的全基因组显著变异检测了血清25(OH)D浓度。
结果显示,维生素D缺乏会增加心血管疾病的风险。该非线性孟德尔随机分析支持血清25-羟基维生素D浓度与CVD风险之间存在L形关联,这表明就心血管健康而言,改善维生素D状态对于缺乏的个体而言存在益处。
详情请点击链接:Eur Heart J:什么?维生素D缺乏可增加心血管疾病风险
7、新定义!血钾>5.0 mmol/L为高钾血症!心衰患者高钾血症怎么治?
心力衰竭(简称“心衰”)是各种心脏疾病的严重和终末阶段,是21世纪最重要的心血管疾病之一。而心衰的发生发展是一个复杂的过程,离子异常与心衰患者的不良预后密切相关,影响心衰患者的治疗。而高钾血症是心衰常见的并发症,可导致严重的心率失常,甚至危及生命。
2021年中国医师协会心内科医师分会心衰学组发布了《中国心力衰竭患者高钾血症管理专家共识》(以下简称“共识”)。此次共识重新定义了高钾血症的阈值,临床表现,诊断以及治疗等,为心衰合并高钾血症患者的综合管理提供指导。
详情请点击链接:新定义!血钾>5.0 mmol/L为高钾血症!心衰患者高钾血症怎么治?
8、EHJ:乳腺癌患者发生房颤的风险更高!
近期,心血管领域权威杂志Eur Heart J上发表了一项关于乳腺癌患者房颤的发生率、危险因素和死亡情况。
该研究纳入了来自美国85423名乳腺癌患者,其中9425名(11.0%)患者在乳腺癌诊断前就已诊断为AF。在乳腺癌诊断后的1年内,2993名(3.9%)患者被诊断出新发AF。相比之下,在匹配的非癌症对照者中新发AF的发生率为1.8%。
除了传统的人口统计学和心血管危险因素外,乳腺癌分期与AF的发展密切相关。乳腺癌诊断后新发AF与1年心血管死亡率增加有关。
详情请点击链接:EHJ:乳腺癌患者发生房颤的风险更高!
9、JAHA:房颤患者华法林转换为新型抗凝剂依从性分析
在2010-2015年达比加群、阿哌沙班、利伐沙班和埃多沙班批准之前,华法林是在1991年首次被证明比阿司匹林更有效地降低中风风险,并且是唯一可用于房颤的口服抗凝剂。
华法林在国际正常化比率(INR)治疗范围内的时间(TTR)是衡量华法林抗凝强度的既定标准。TTR可以影响华法林的有效性和安全性,以前的研究表明,与单用阿司匹林相比,房颤患者需要有大于0.58的TTR才能从华法林治疗中获益。但TTR时间的减少限制了华法林的安全性和有效性。
在从华法林转为直接口服抗凝剂(DOACs)的患者中,与低TTR相关的患者因素也可能增加DOAC不依从的风险。为此,来自斯坦福大学的心血管专家调查了华法林TTR与改用DOAC的华法林治疗的心房颤动患者的DOAC依从性之间的关系,结果发表在JAHA杂志上。
该研究共纳入128605名患者,2377名转换者和96228名非转换者。结果显示,在从华法林换成DOAC的心房颤动患者中,尽管换药前的TTR较低,但大多数人达到了足够的DOAC依从性。然而,非转换者的TTR轨迹仍然很低。华法林TTR较低的患者在改用DOAC后更稳定地达到了治疗目标,尽管以依从性为导向的干预措施可能是有益的。
详情请点击链接:JAHA:房颤患者华法林转换为新型抗凝剂依从性分析
10、BMJ:休克性院内心脏骤停患者除颤前慎用肾上腺素
近日,研究人员考察了在除颤前使用肾上腺素对因室性心律失常引起的院内心脏骤停患者生存的影响。
该研究共纳入34820名患者参与研究,其中9630人(27.6%)在除颤前接受了肾上腺素,违背了指南意见。相比于先行除颤患者,先接受肾上腺素治疗的参与者无心肌梗死或心力衰竭病史,但存在肾功能衰竭、脓毒症、肺炎及机械通气史。
在包含9011对匹配患者的倾向匹配分析中,除颤前肾上腺素与出院生存率(25.2% vs 29.9%;校正优势比0.81)、神经系统功能良好存活(18.6% vs 21.4%;0.85)以及复苏后生存率(64.4% vs 69.4%;0.76)降低相关。
总之,在室性心律失常引起的院内心脏骤停患者救治过程中,近三成的患者违背现行指南,在除颤前进行了肾上腺素治疗,这与患者不良预后相关。
详情请点击链接:BMJ:休克性院内心脏骤停患者除颤前慎用肾上腺素
以上就是梅斯医学为大家盘点的2021年10大心血管重磅研究,当然2021年还有很多很多值回顾的亮点研究,欢迎留言补充~相信在即将到来的2022年还会有更多精彩的重要研究成果,让我们拭目以待!


