中国研究:没想到哪哪都搞事的METs,还与甲状腺癌侵袭性相关!
时间:2021-12-02 10:01:55 热度:37.1℃ 作者:网络
在过去二十年中,在中国甲状腺癌的发病率显着增加。它在女性中更常见,女性与男性的比例为3:1。甲状腺乳头状癌( PTC )是甲状腺癌最常见的组织学亚型,占新发病例的 85% ,预后也最佳。通过超声检查和细针活检使用的增加,亚临床甲状腺癌的检出增加或是甲状腺癌发病率上升的部分原因。然而,这并不能充分解释所有类别中大肿瘤发病率的增加。因此,生活方式和环境因素的变化等其他可改变因素的影响不容忽视。

代谢综合征(MetS)包括一组代谢异常征象,包括中心性肥胖、高血糖、高血压和血脂异常,被认为是包括甲状腺癌在内的多种癌症的危险因素。几项研究调查了MetS与甲状腺癌之间的关系,Park等人对9890917名成年人进行了7年的随访,发现MetS组的甲状腺癌风险高于非MetS组(HR = 1.15;95%CI 1.13–1.17)。Yin等的一项荟萃分析还显示,包括高血糖、高BMI和高血压在内的代谢异常显著增加了甲状腺癌的风险。
而近年来,肥胖和不健康代谢状态(如MetS)的患病率显着增加。很大一部分PTC患者患有MetS。MetS是一种与现代生活方式相关的可逆疾病,所以厘清MetS是否影响PTC的临床特征和预后尤为重要。然而,目前尚鲜有研究关注这个问题。因此,本研究旨在调查MetS与PTC的临床病理学特征之间的关系。

1、参与者特征
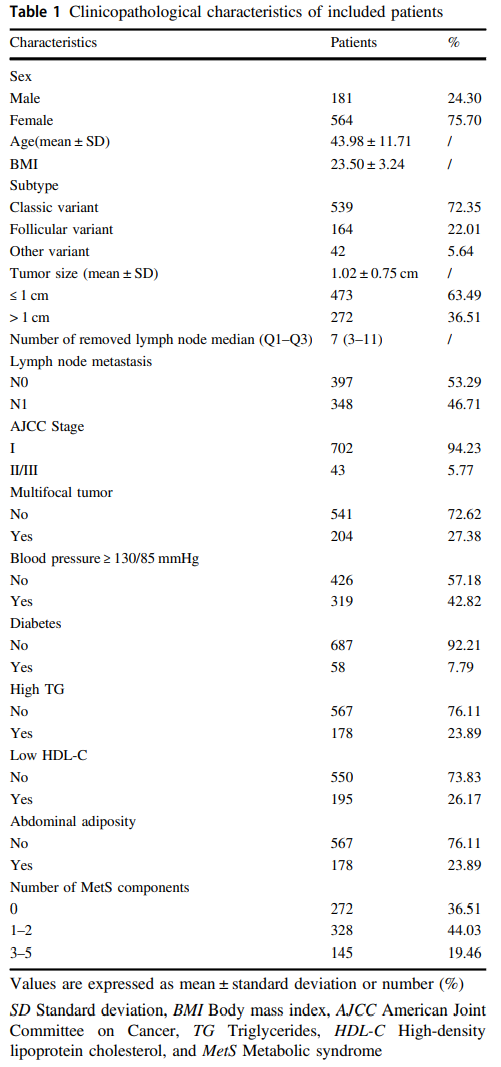
共有745名PTC患者参与本研究,包括181名男性和564名女性。表1描述PTC的病理特征和招募时参与者的代谢特征。大多数患者诊断为经典型(72.35%)或滤泡型(22.01%)。参与者平均年龄为43.98(14-85),原发性肿瘤的平均尺寸为1.02厘米(0.08-6厘米),在大多数情况下,小于4厘米,约63.49%参与者的肿瘤小于1厘米。所有纳入的参与者都接受了中央淋巴结清扫术。解剖淋巴结的中位数为7(Q1-Q3:3-11),63名受试者(8.46%)进行侧淋巴结清扫术,共有348名(46.71%)参与者有转移性淋巴结。约27.38%肿瘤为多灶性。共有43例患者为II/III期,702例患者为I期。但是,由于新冠疫情,只有约50%(375/745)患者回到本中心复查。共116例患者接受放射性碘治疗。
约43%患者血压≥130/85 mmHg,7.79%患者患糖尿病。在23.89%(178/745)的参与者中检测到高TG;而26.17%(195/745)检测到低HDL。共有178名参与者有腹部肥胖。共328名(44.03%)患者具有一种或两种代谢异常。145名(19.46%)患者具有三种或以上代谢异常,并被诊断为MetS。
2、MetS与临床病理学特征的关系
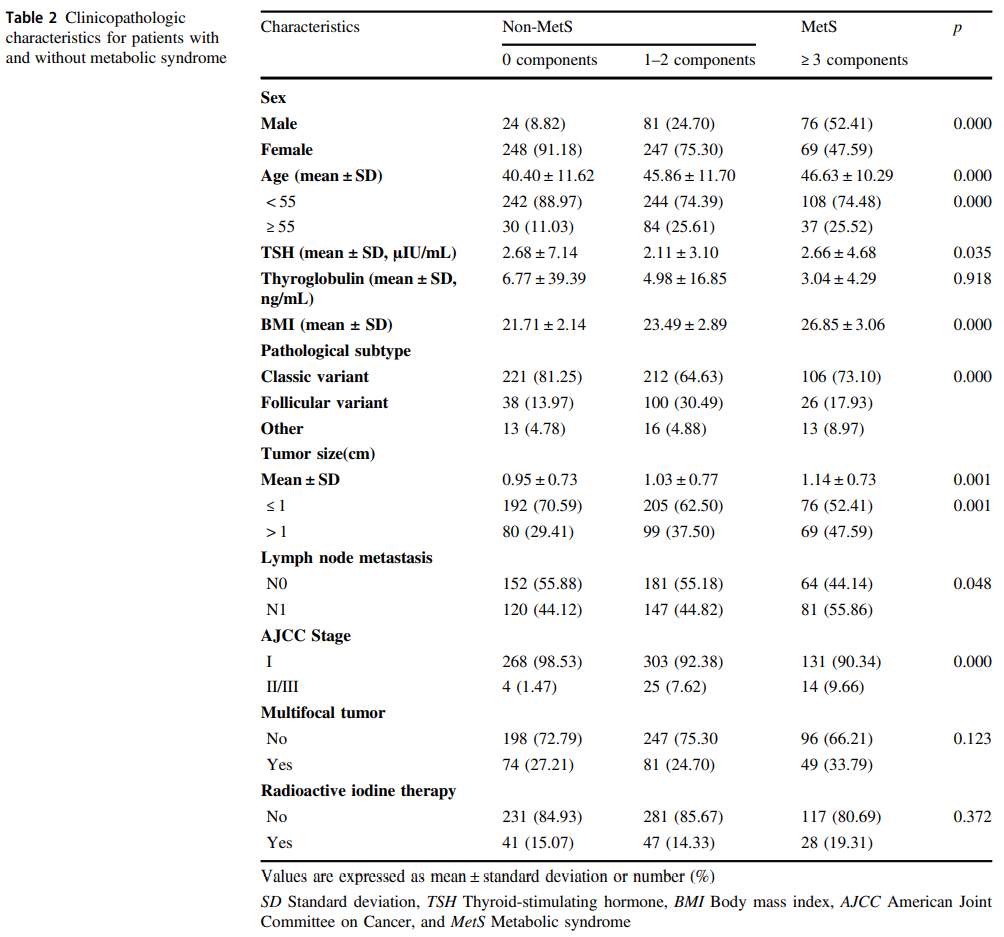
根据MetS的存在与否,在表2中描述了患者临床数据和肿瘤特征。患有MetS的男性多于女性。有和没有MetS的患者之间的TSH水平没有显着差异。与没有任何MetS症状的患者相比,MetS患者年龄较大(p = 0.000),并且有更大的肿瘤(p = 0.001)、更多的淋巴结转移(p = 0.048)和较晚的AJCC分期(p = 0.000)。在MetS组中,更多患者被诊断为PTC的其他罕见类型(p = 0.000)。MetS患者与没有MetS的患者有类似的多灶性疾病。接受放射性碘治疗的患者比例在不同组之间相似。术后1个月甲状腺球蛋白不同组间水平无显著差异(p=0.918),有一或两种代谢异常的病例表现为中等水平。
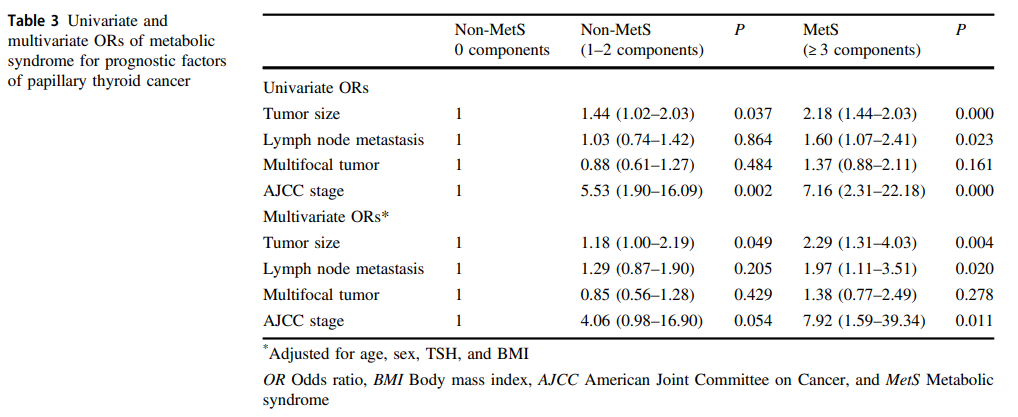
进行单变量和多变量分析以检测MetS与临床病理学特征之间的相关性。如表3所示,在单变量分析中MetS与较大的肿瘤(OR = 2.18,95%CI:1.44-2.03),更多的淋巴结转移(OR = 1.60,95%CI:1.07-2.41)和更后的分期(OR = 7.16,95%CI:2.31-22.18)相关。此外,在纠正年龄、性别、TSH和BMI后,MetS仍然是较大肿瘤(OR = 2.29,95% CI:1.31–4.03)、淋巴结转移(OR = 1.97,95% CI:1.11–3.51)和后期(OR = 7.92,95% CI:1.59–39.34)的危险因素。具有一种或两种代谢异常的患者发生较大肿瘤的风险较高(OR = 1.18,95%CI:1.00-2.19),然而他们与没有任何代谢异常的患者之间,在淋巴结转移、多灶性肿瘤和AJCC分期方面没有差异。
3、代谢异常类型与临床病理特征的关系
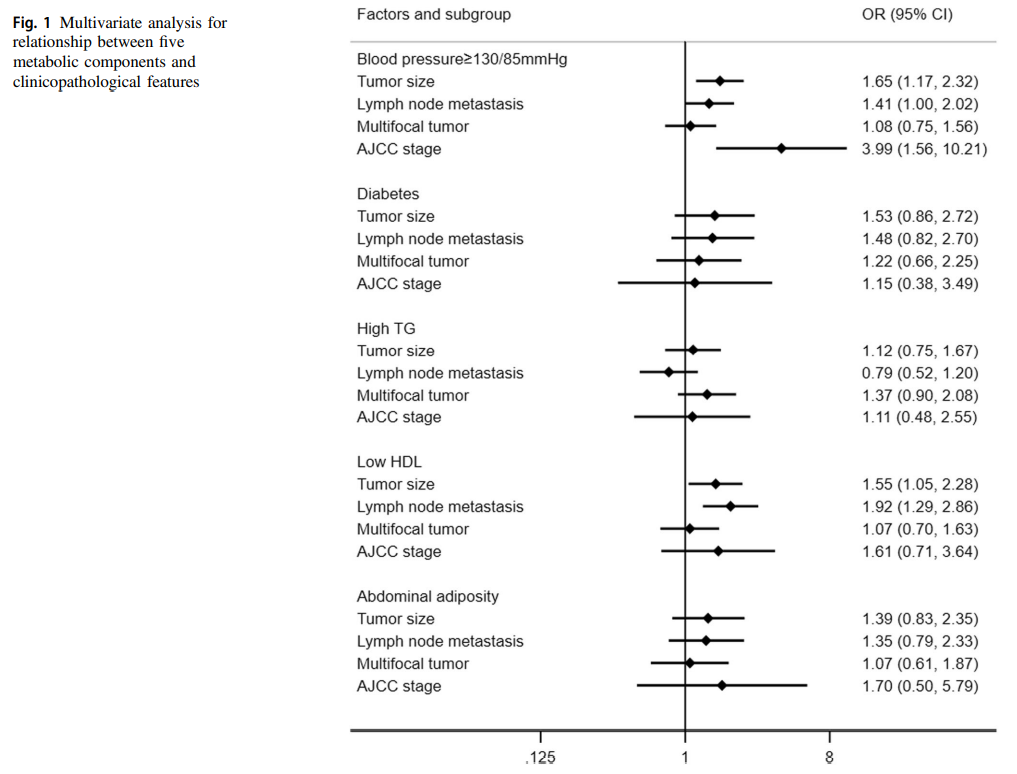
我们进一步分析了五种代谢异常中的每一种与临床病理学特征之间的关系。如图1所示,在根据年龄,性别,TSH和BMI进行调整后,血压≥130/ 85 mmHg与较大的肿瘤(OR = 1.65,95%CI:1.17-2.32)、淋巴结转移(OR = 1.41,95%CI:1.00-2.02)和更晚的AJCC分期(OR = 3.99,95%CI:1.56-10.21)相关。糖尿病、TG和腹部肥胖与任何临床病理学特征没有显着关联。低HDL与较大的肿瘤(OR = 1.55,95% CI:1.05–2.28)和淋巴结转移(OR = 1.92,95% CI: 1.29–2.86)相关。
据我们所知,这是第一项确定MetS与PTC临床病理学特征之间关联的研究。这项基于医院的队列研究表明,MetS患者往往有更大的肿瘤,在MetS患者中也观察到更多的侵袭性特征,包括更多的淋巴结转移和更高的AJCC分期。血压≥130/85 mmHg和低HDL是较大肿瘤和淋巴结转移的危险因素。
总的来说,在本项基于医院的队列研究结果表明,MetS与PTC的侵略性有关。在调整年龄,性别,TSH和BMI后,这种关联仍然显着。MetS是一种与现代生活方式相关的可逆疾病,饮食调整可能有助于使MetS和PTC的侵袭性消退。
原文来源:
Jun-Long Song,et al. Association between metabolic syndrome and clinicopathological features of papillary thyroid cancer. Endocrine
https://doi.org/10.1007/s12020-021-02940-6


