“医生,乳腺癌手术推迟那么多,来得及吗?”这篇分析明确回答
时间:2021-10-24 19:03:30 热度:37.1℃ 作者:网络
新冠疫情的爆发严重影响全球医疗保健资源的分布,这也不可避免地影响最近确诊的乳腺癌患者的筛查和治疗。在一项由来自41个不同国家的大型机构和大学附属医院的377名乳腺科医护人员完成的调查中,34%报告说,他们的总体工作量减少了≥50%。其实在日常,中国的各大肿瘤中心,因全国各地肿瘤患者的聚集,也往往一床难求,排队入院手术更是常态。
诊断为局部乳腺癌患者的标准治疗包括手术、放射治疗和全身治疗。然而,包括NCCN在内的各团体都在最近发布指南,支持现时特殊时期内确诊乳腺癌患者的治疗调整或延迟。 其中一项建议是使用原发性内分泌疗法(PET)替代手术作为一线治疗,以尽量减少住院和延期手术。虽然对局限性早期乳腺癌的初始治疗的黄金标准是手术,但在许多情况下,除了暂停择期和非紧急手术外,PET可能是首选的第一疗程。如果患者年纪大且不适合手术,PET 通常是早期手术乳腺癌的首选治疗方法。PET也被用作初始治疗过程,降低肿瘤负荷,以更好地手术。
本荟萃分析旨在评估手术与原发性内分泌治疗(PET)在未进展、可手术的浸润性乳腺癌患者中的疗效,并确定PET作为初始治疗的患者,是否可以安全地完成延期手术。

本分析最终纳入6项研究,覆盖1499名患者。详细描述研究选择过程的 PRISMA 流程图如图1。

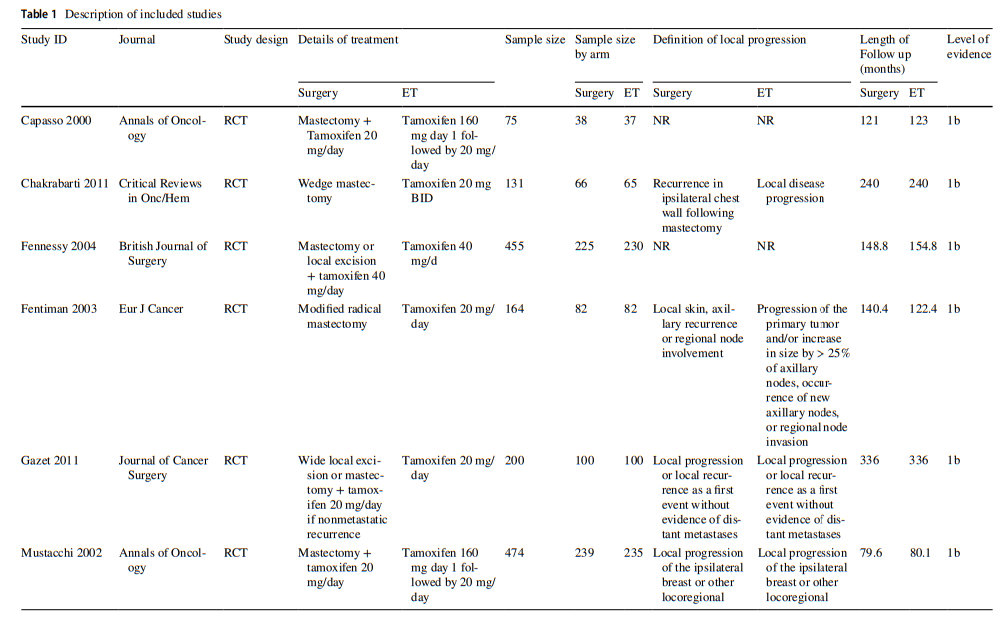
纳入研究的特征见表1。本文选取的6项研究发表于2000年至2011年。样本量从75到474,全部由70岁以上确诊乳腺癌的妇女组成。选定的研究比较了手术(典型的乳腺切除术)±PET(典型的他莫西芬)。所选研究的其他细节见表2。

1、局部和远处复发(进展)率
接受PET治疗的患者局部复发风险更高[HR (95% CI): 1.76 (1.33, 2.31);I2 = 84%;但远端复发风险降低[HR (95% CI): 0.76 (0.59, 0.98), I2=0%;p = 0.04)(图3)。仅接受PET治疗的患者到局部疾病进展的时间范围为1.1至5.8年,有4项研究报道从开始内分泌治疗开始到局部疾病进展的中位时间分别为1.7、2.1、2.5和3.3年。

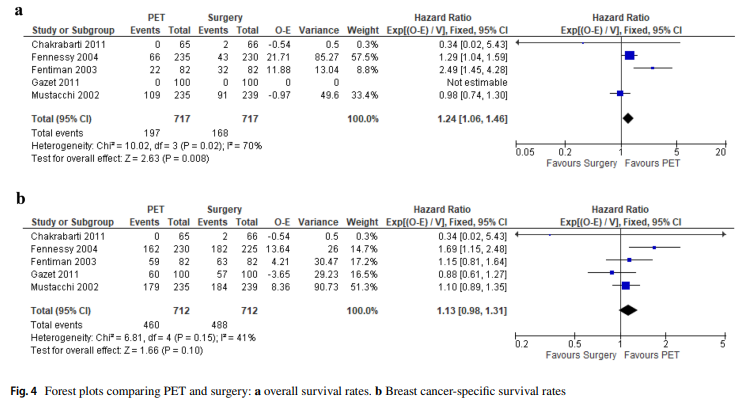
2、总体和癌症特异性生存率
与接受手术±PET治疗的患者相比,接受PET治疗的患者在总生存期方面有更有利的结果,研究中存在相当大的统计学异质性[HR (95% CI): 1.24 (1.06, 1.46);I2 = 70%;p = 0.008)。然而,乳腺癌特异性生存率在PET和手术±PET之间没有显著差异,异质性中等[HR (95% CI): 1.13 (0.98, 1.31);I2 = 41%;p = 0.10)(图4)
3、全因死亡率和癌症特异性死亡率
全因[HR (95% CI): 1.09 (0.97, 1.24);I2 = 76%;p=0.16]和癌症特异性死亡率[HR (95% CI): 1.11 (0.91, 1.36);I2 = 64%;p=0.31]在接受PET治疗的患者和接受手术±PET治疗的患者之间没有显著差异,研究之间存在显著的统计学异质性(图5)。

4、亚组荟萃分析
在亚组meta分析中,局部复发率和远处复发率没有显著差异。总体[HR (95% CI): 1.17 (0.99, 1.38);I2 = 58%;p=0.07]和乳腺癌特异性生存率[HR (95% CI): 1.13 (0.96, 1.33); I2 =67%;p=0.13]两组间没有显著差异。全因死亡率倾向于手术±PET [HR (95% CI): 1.21 (1.05, 1.40);I2 = 0%;p=0.01],而癌症特异性死亡率[HR (95% CI): 1.21 (0.96, 1.52);I2 = 65%;p=0.10]在两组间没有显著差异。
综上,这次荟萃分析的主要结果表明,仅PET就不如手术±PET。接受手术治疗的患者发生局部复发的风险降低,整体和乳腺癌特异性存活率较高,癌症特异性死亡率和全因死亡率均较低。虽然这些结果支持乳腺癌患者在治疗早期进行手术,但这些研究也揭示了一个潜在的时间窗口,可以接受PET患者治疗,以推迟手术。
多久是太久?在报道局部复发时间的6项研究中,从内分泌治疗开始到局部进展的平均时间为2.8年(范围:1.1-5.8年)。因此,在接受手术前的这段时间内单独使用PET治疗,且不发生局部复发是可以接受的。然而,保守的单PET治疗方法,避免手术,在发展局部复发的时间是1.1年。
总的来说,单纯PET治疗早期浸润性乳腺癌不如手术治疗。然而,将无进展风险的治疗性乳腺癌手术推迟1.1年或更长时间是可以接受的。未来我们需要将进一步研究大流行期间癌症护理中断的长期肿瘤学影响,以及评估诊疗改变的有效性和安全性。
原文来源:
Sacha Roberts,et al. Defer surgery in operable breast cancer: how long is too long?Breast Cancer
https://doi.org/10.1007/s12282-021-01302-4


