风险因素男女有别!代谢综合征如何升高两性肝癌风险?
时间:2021-10-14 18:01:47 热度:37.1℃ 作者:网络
肝癌是全球第六大常见癌症,也是第三大癌症相关死因,每年新增病例超过91万例。根据流行病学研究,西方国家4-22%的肝癌病例归因于非酒精性脂肪肝病(NAFLD)。NAFLD 是代谢综合征(MetS) 的一个原因和结果,患有 MetS 的受试者往往在肝脏中具有增加的肝胰岛素抵抗和脂肪 (甘油三酯) 积累,这可能增加 NAFLD 和非酒精性脂肪肝炎 (NASH) 的风险。虽然MetS可能在肝癌发生中发挥作用,但目前研究结果前后不一致。

对代谢综合征 (MetS) 成分与肝癌风险之间的非线性关联的性别特定影响和潜在作用知之甚少。本研究根据英国生物银行的群组对这些关联进行了评估:以阐明(1)METS和代谢因素的关系,包括中央肥胖、高血糖、高血压、脂质血症和肝癌风险,并强调性别差异;(2) 调查代谢因素与肝癌风险之间潜在的非线性关联。

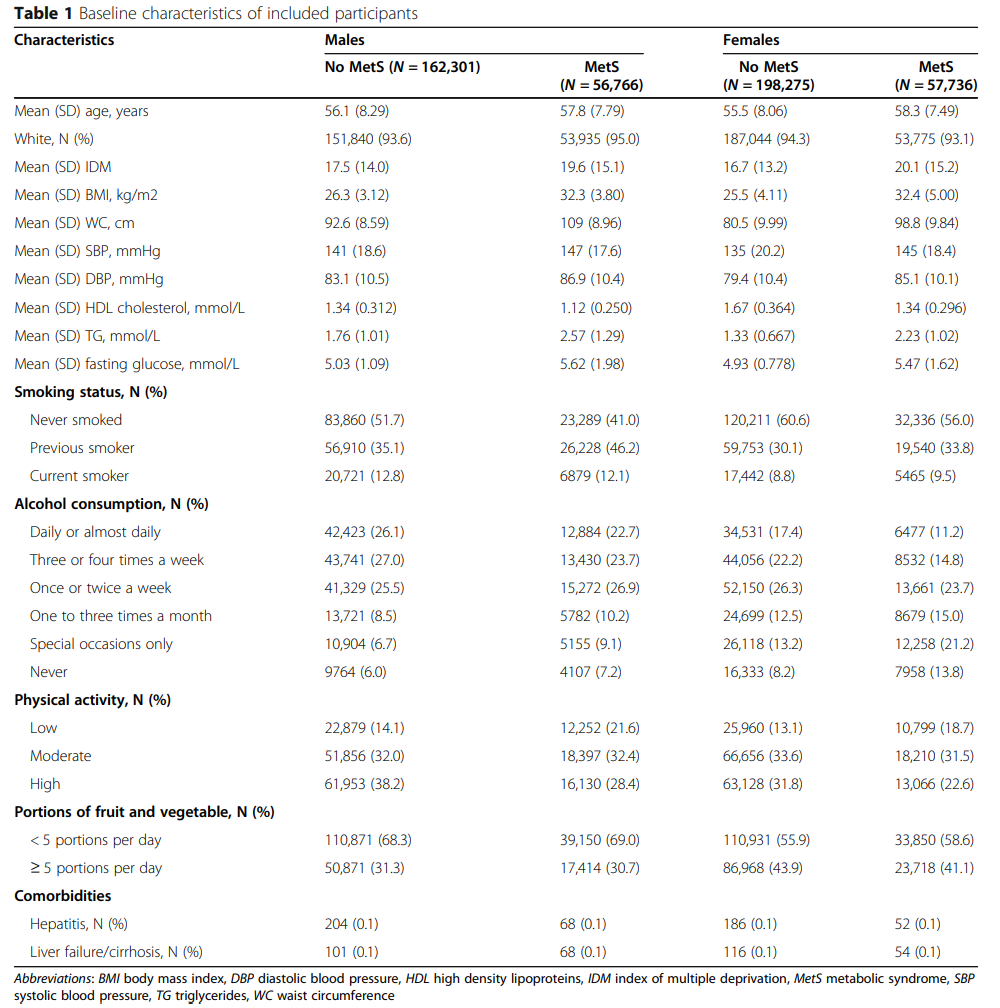
在3116,398人年的随访中,我们记录了474,929名参与者(219,383名男性和256,276名女性)中的276例肝癌事件(男性175例,女性101例)。表1根据MetS状态显示了性别相关的基线参与者特征。
近四分之一的参与者被认定为MetS(男性:N = 56,766, 25.9%;女性:N =56,766, 22.6%)。患有MetS的参与者往往年龄更大。与非met组相比,met组BMI、腰围、血压和血清甘油三酯、空腹血糖浓度更高,血清高密度脂蛋白胆固醇浓度更低;并有更多的吸烟者、少量饮酒者、体力活动或水果/蔬菜摄入量较低的人。
与没有 METS 的男性参与者相比,患有 MetS 的男性参与者患肝癌风险增加了 48%(HR = 1.48,95% CI,1.27+1.72)。未有足够的证据证明MetS与女性肝癌的风险之间存在关联。

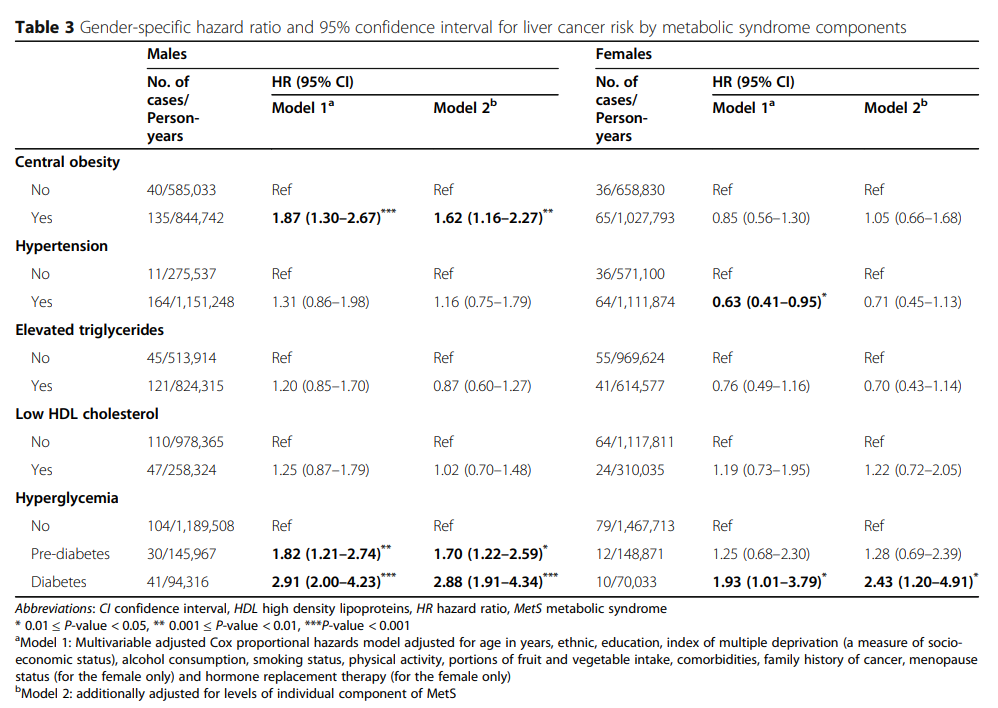
表3为个别 METS 成分特征对肝癌风险的性别特定影响。对于男性参与者,中央肥胖症(HR = 1.62, 95% CI、1.16-2.27) 和高血糖(糖尿病前期HR = 1.70,95% CI,1.22-2.59, 糖尿病HR = 2.88,95% CI,1.91-4.34 )在调整后模型中均显示肝癌风险增加。女性糖尿病患者也与肝癌风险增加有关(HR = 2.43, 95% CI, 1.20-4.91)。未有足够证据表明其他MetS成分特征与女性肝癌风险有关。
进一步评估连续单个 MetS 成分与按性别分列的肝癌风险的非线性关联(图1)。
无论是男性还是女性,较高的腰围(WC)和血糖都与肝癌风险显著增加有关。具体来说,在男性和女性中,腰围每增加一厘米,患肝癌的风险就会增加2%;在男性中,葡萄糖与肝癌风险增加相关(每单位风险增加1.19,95% CI, 1.12-1.26),但在女性中不相关(每单位风险增加1.09,95% CI, 0.95-1.26)。在高密度脂蛋白胆固醇和肝癌风险之间观察到一种u型的关系,并受性别的交互作用(p-相互作用<0.001)。
在男性中,在高密度脂蛋白胆固醇范围的低端,高密度脂蛋白胆固醇与肝癌的风险呈负相关(<1.37 mmol/L);而在女性中,当高密度脂蛋白胆固醇高于1.52 mmol/L时,肝癌风险增加。性别也显示DBP/SBP与肝癌风险之间的相互作用,U型关联仅在女性中显现。如果女性舒张压高于81.29 mmHg,则较高的舒张压与风险显著增加相关;而在男性,风险可能略有下降,但没有证据表明线性关系。没有足够的证据表明TG和肝癌风险之间存在相关性或交互作用。
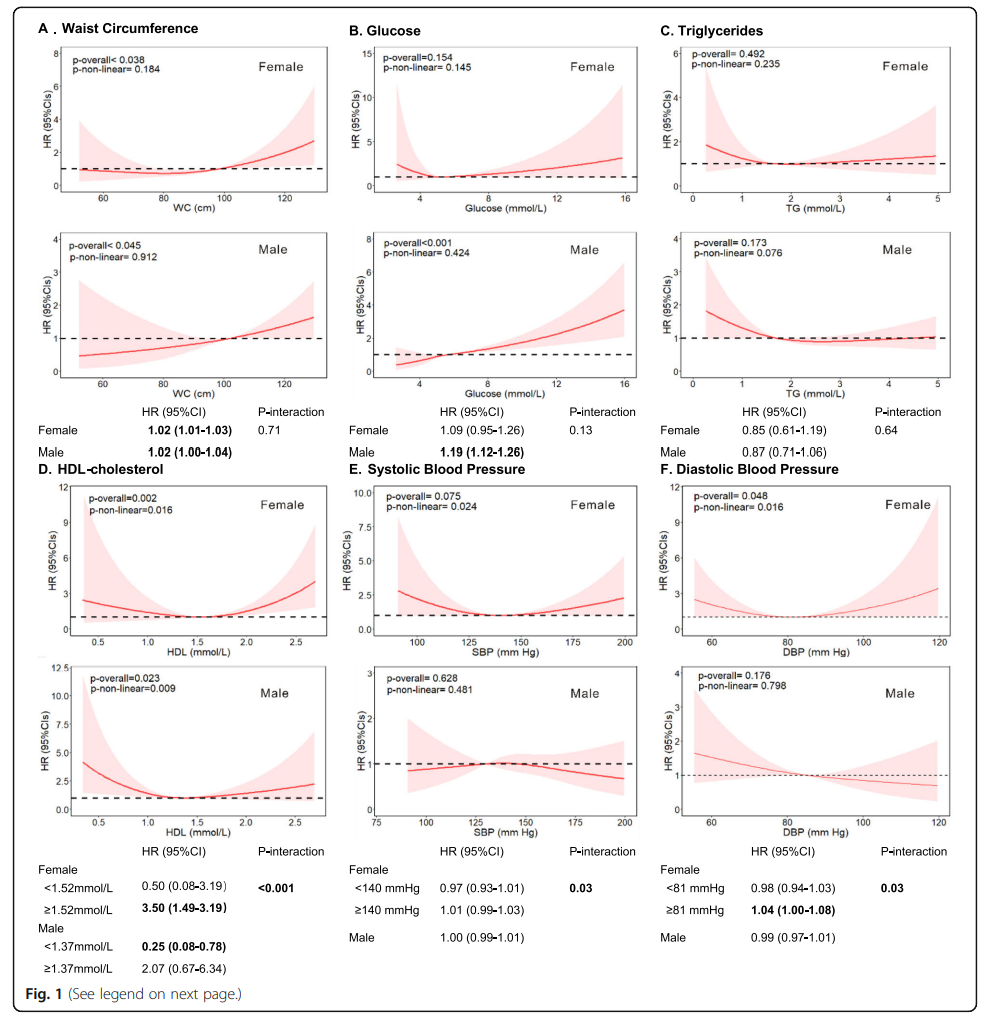
综上,在中位数6.6年的随访中,我们观察到METS [HR 1.48, 95% CI 1.27]1.72] 和中央肥胖 [HR 1.65, 95% CI 1.18]2.31] 与男性肝癌风险较高有关,但在女性中则不相关。高血糖的参与者患肝癌的风险更高。高腰围和血糖与两性肝癌风险增加都有关。对于高密度脂蛋白(HDL)胆固醇(性别)和血压(女性),观察到U型关联。男性低高密度脂蛋白胆固醇(<1.35 mmol/L)和女性高高密度脂蛋白胆固醇(>1.52 mmol/L)与肝癌风险增加有关。
总的来说,这项大型前瞻性研究表明,单个 METS 成分与肝癌风险之间存在性别特定的线性或 U 形关联,但控制最近全球 METS流行可能有助于减轻肝癌负担。此外,由于男女高密度脂蛋白胆固醇和女性血压都与肝癌呈U型关联,因此在适当范围内控制这些健康指标的水平可能是降低肝癌风险的有效初级预防方法。
原文来源:
Xia et al. Metabolic syndrome and its component traits present gender-specific association with liver cancer risk: a prospective cohort study. BMC Cancer (2021) 21:1084
https://doi.org/10.1186/s12885-021-08760-1


