JAMA子刊:出生孕周是影响胎儿及新生儿溶血病(HDFN)的重要因素
时间:2025-01-15 12:14:51 热度:37.1℃ 作者:网络
胎儿及新生儿溶血病(HDFN)是由母体IgG抗体破坏胎儿红细胞引起的血液疾病,可导致胎儿贫血、水肿胎及围产期死亡。尽管针对妊娠相关同种免疫的预防措施已显著减少HDFN的发病率,但其产后管理方式和结局仍存在国际间较大差异。HDFN的产后治疗重点在于处理高胆红素血症,以预防核黄疸,同时通过光疗、换血疗法和红细胞输注等手段纠正贫血。然而,由于HDFN的罕见性,产后管理的实践模式及相关结局在全球范围内缺乏统一标准。本研究旨在评估HDFN的产后管理差异、探讨不同治疗策略对新生儿换血频率及不良结局的影响,并为制定国际指南提供依据。

本研究为国际多中心回顾性队列研究,由31个来自22个国家的医疗中心参与,收集2006年1月1日至2021年7月1日期间诊治的HDFN新生儿数据。研究纳入妊娠16周及以上发生围产期死亡的病例,以及出生后接受光疗、换血或红细胞输注治疗的活产新生儿。参与中心通过回顾病历数据填写电子病例报告表,记录患者的血清学特征、产科史、产前及产后管理策略,以及新生儿的并发症和死亡情况。主要结果指标包括换血疗法、静脉免疫球蛋白(IVIG)、促红细胞生成剂(ESA)和红细胞输注的使用频率,分析不同出生孕周对换血疗法频率及新生儿不良结局的影响。数据采用描述性统计和多变量回归分析,研究时间跨度超过15年,确保结果具有较强的代表性。
本研究共纳入1855例新生儿,出生中位孕周为36.4周(IQR 35.0-37.3),男婴1034例(55.7%)。其中,1017例(54.8%)接受过产前治疗(如宫内输血或IVIG),838例(45.2%)未接受产前治疗但接受了光疗、换血或红细胞输注。78.0%的病例由抗-D抗体引起,换血疗法应用于436例新生儿(23.5%),但各中心使用比例差异较大,范围为0%-78%。IVIG使用率为24.6%,中心间差异更为显著,比例从0%到100%不等。
出生孕周对换血频率有显著影响:出生在37周及以上的新生儿换血频率明显降低,从34周时的38.2%降至37周后的16.8%。每延迟一周出生,出现不良结局的风险降低43.3%(95%CI:36.1%-49.7%,p<0.001)。此外,新生儿血红蛋白水平每升高1 g/dL,不良结局风险降低5.9%。接受换血的新生儿不良结局风险增加1.55倍(95%CI:1.10-2.18,p=0.01)。不良结局包括呼吸窘迫综合征(RDS,65.1%)、细菌性败血症(17.5%)、坏死性小肠结肠炎(8.1%)、严重脑损伤(6.3%)及核黄疸(1.8%)。死亡率为1.1%,其中45.0%的死亡病例伴有水肿胎,提示水肿胎与死亡率高度相关。
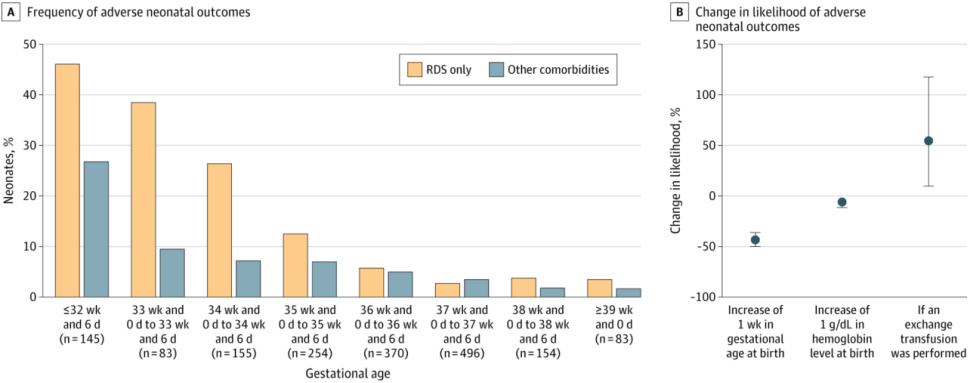
不同孕周新生儿不良结局及相关变量与不良结局发生概率的关联分析
本研究揭示了全球范围内HDFN产后管理存在显著差异,尤其是在换血疗法和IVIG的使用上。此外,研究显示,出生孕周是影响HDFN新生儿预后的重要因素,37周及以上出生的新生儿换血频率和不良结局风险均显著降低。结果表明,推迟至足月分娩可改善新生儿结局,为制定统一的国际管理指南提供了基础。同时,本研究强调了规范光疗应用和优化IVIG使用的重要性,并呼吁进一步开展随机对照试验以明确IVIG的临床效果。通过减少早产相关风险和不必要的换血治疗,HDFN新生儿的长期健康和生活质量有望得到改善。
原始出处:
Variations and Opportunities in Postnatal Management of Hemolytic Disease of the Fetus and Newborn. JAMA Netw Open. 2025;8(1):e2454330. doi:10.1001/jamanetworkopen.2024.54330


