从战略到行动,结核病该如何防治?
时间:2024-12-14 19:00:41 热度:37.1℃ 作者:网络
结核病是一种由结核杆菌引起的慢性传染性疾病,主要通过呼吸道飞沫传播。它侵入人体后,能攻击多个脏器,特别是肺部,导致肺结核。结核病在全球范围内流行,对人类健康构成严重威胁。中国作为结核病高负担国家之一,防控工作至关重要。通过早期诊断、规范治疗及加强公众健康教育,可以有效控制结核病的传播,保护人民健康。近期,国家感染性疾病临床医学研究中心、深圳市第三人民医院卢水华教授分享“结核病防治的思考”,感染前沿特将精华部分整理成文,以飨读者。
当前面临的难点和问题
全球结核病疫情形势严峻,防控工作刻不容缓。据2021年WHO报告,全球结核病患者高达987万,其中HIV合并TB患者78.7万,耐药患者(MDR-TB)13.22万。我国结核病疫情亦不容乐观,防控任务艰巨。当前面临的主要挑战包括临床诊断困难、耐药治疗成功率低以及预防手段不足等。
1 结核病临床诊断困难
传统诊断方法面临肺结核病原学阳性率偏低,仅为30%,儿童结核的诊断率更是不足5%。影像检查对于非典型病变的鉴别存在困难。病原学诊断作为金标准,涂片检出率有限,细菌培养则耗时过长。免疫学诊断方面,结核菌素皮试(TST)特异性不高,因PPD抗原与Mtb和BCG共有,鉴别诊断价值受限,血清学诊断也面临特异性抗原缺乏、特异性较差的问题。
2 耐药治疗成功率低
2018年WHO结核病报告揭示,我国RR-TB病例达到7.3万,耐多药结核病患者基数庞大。全球MDR-TB的平均治愈率为55%,但我国仅为41%,远低于全球水平。短程孟加拉治疗方案因其严格的入组条件和药物副作用,不适合我国现状。标准的WHO方案则因治疗周期长、药物价格昂贵以及患者依从性低等问题,给我国结核病防控带来了诸多挑战。
此外,我国约1/3的艾滋病患者合并结核感染,结核感染大大增加了艾滋病的治疗难度和花费,成为HIV感染者死亡的首要死因。
3 结核病预防手段单一
尽管卡介苗接种可以刺激免疫系统产生结核分枝杆菌抗体,但并不能完全预防肺结核的发生。
结核病化学预防落实困难,依从性差。化学预防的常用药物包括异烟肼、利福平和利福喷汀等,但预防性治疗存在疗程长、不良反应大等问题,这些因素限制了化学预防的广泛推广。特别是在已知的耐多药(MDR)结核病患者的密切接触者中,预防性治疗的研究数据较少,具体效果未确定,进一步增加了化学预防的难度。
无论是卡介苗接种后的长期观察,还是化学预防的定期服药,都需要患者保持良好的依从性。但实际情况中,由于各种原因,患者的依从性往往较差,从而影响预防效果。
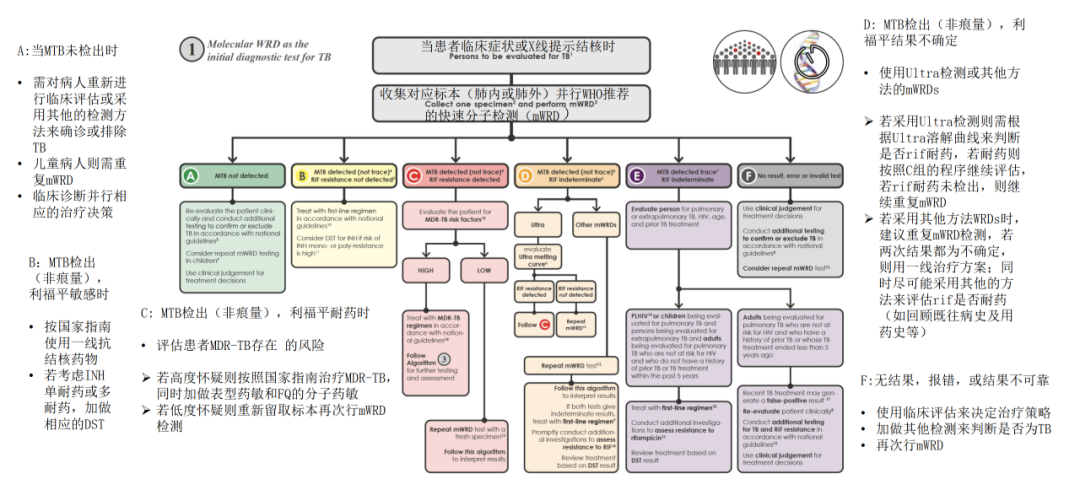
(WHO推荐将分子诊断作为结核病的首选检测手段及流程)
结核病防控之干预
结核病防控的干预策略主要包括以下几个方面:
1 防控策略的改变
近年来,结核病的防控策略正在从被动筛查逐步转向主动发现与被动筛查相结合。这意味着除了传统的被动筛查方式(如通过患者主动就医、体检等发现结核病)外,更加注重通过主动发现的手段来识别和控制结核病。
2 活动性结核病治疗方案的更新和优化
活动性结核病治疗方案的更新和优化是提高治愈率、降低耐药性的关键。当前,活动性结核病的治疗方案主要遵循早期、规律、全程、联合的原则,采用多种抗结核药物的联合治疗方案。
3 疫苗
疫苗是预防结核病的重要手段之一。目前,卡介苗是预防儿童结核病的主要疫苗,但其对成人结核病的保护效果有限。因此,研究和开发新的结核病疫苗是当前结核病防控的重要方向之一。
4 预防性结核病治疗方案
预防性结核病治疗方案是针对结核病密切接触者等高危人群的一种干预措施。预防性结核病治疗方案需要根据患者的具体情况(如年龄、体重、耐药情况等)进行调整,以确保治疗的有效性和安全性。
新时代下的结核病筛查策略
1 新时代下结核病的筛查策略
2 主动筛查 vs 被动发现
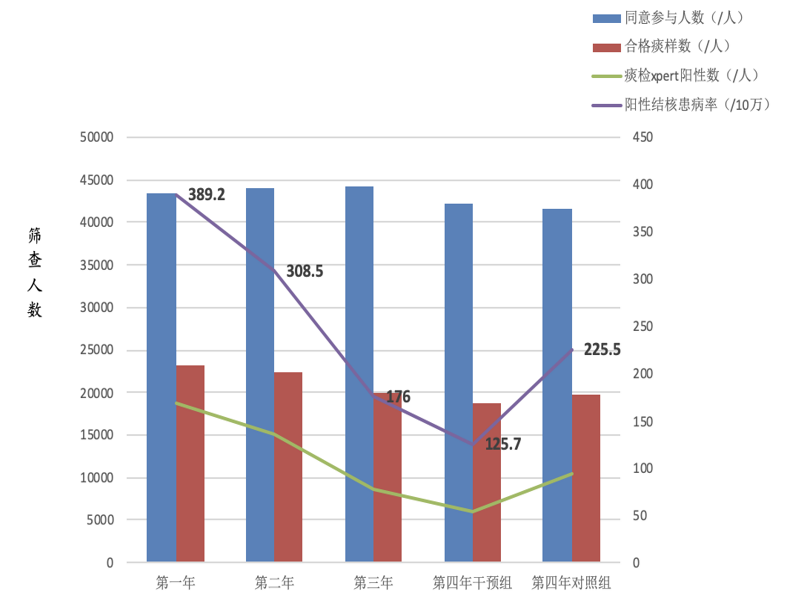
一项越南的社区随机对照试验显示,对15岁以上人群实施3年Xpert痰检测主动筛查后,实验组菌阳患病率大幅下降,从389/10万降至126/10万。相比之下,对照组第4年患病率仍为226/10万。干预组患病率仅为对照组的0.56倍,表明筛查效果显著(P<0.001),且年递降率高达15%,表明主动筛查策略在结核病防控中取得了显著成效。
3 日本结核病的防控经验
日本结核病防控的成功经验在于政府强有力的领导,通过立法、政策及财政支持,构建全面防控体系。以主动发现传染源为核心,结合潜伏感染的筛查和预防性用药,形成一套高效干预策略。此外,日本还实施广泛的病原学检测与X线筛查,直至2005年,全民每年接受一次筛查,这有效遏制了结核病的传播。
4 结核病诊治的关口前移
综合分析当前最符合我国实际的结核病防控策略就是结核病诊治的关口前移,对传染源进行早诊断、早干预(尤其是涂阳患者);针对“真”潜伏感染者的干预,尤其是近期感染者和高危人群的干预。
无结核社区是终止结核病的必由之路,指在一定时期内社区的常驻人口结核病发病率低于10/10万,是探索终结结核病流行的科学途径,是实现无结核流行愿景的基础。
无结核社区行动:①开展社会动员和健康教育:对机构团体开展社会动员、对社会公众进行健康教育;②高危人群主动干预措施:开展结核分枝杆菌感染筛查、落实预防性治疗、为感染者提供关怀服务;③提高结核病患者发现水平:强化因症就诊的患者发现、实施结核病患者的主动发现、提高诊断水平以减少延误;④加大患者关怀工作力度。
加强不同领域的协作,共同关注结核共患病
非传染性疾病与结核病合并,预示着全球健康挑战加剧。2015年可持续发展委员会小组(SDGs)已为两者设定控制目标,但研究显示两者间存在紧密联系。非传染性疾病的蔓延可能威胁到结核病防控成效,对全球健康构成严重威胁。
1 WHO结核共患病合作行动框架五大内容
①合作、治理、问责制;②优质服务、全面分析;③行动规划、资源调动;④实施和扩大以病人为中心的服务;⑤加强监测、评估和研究。
2 结核病共患病
结核病共患病需多学科协同管理,MDT协作对专科医生提出更高要求,全体医务人员需共同关注。社会团体和政府应围绕患者需求,从规划到监管全面参与。未来,需加快建立共患病队列研究,制定符合国情的临床实践指南,以循证医学为依据,优化防治策略,共同致力于2035年终止结核病流行的目标。
课题组研究成果和业绩介绍
1. 研究提出结核的一体化综合防控策略,包括研发预防性疫苗、加强暴露后防控、研发治疗性疫苗、精准干预、创新诊断技术、结合预防治疗与免疫治疗,并推动政府和社会参与。
2. 组织开展大型BCG预防潜伏性结核感染的队列研究,分析BCG接种对我国大学生潜伏性结核感染的影响及危险因素,研究结果验证了我国BCG接种后的免疫保护作用能维持到大学入学,BCG的保护作用可能对来自农村地区的大学新生更为显著。
3. 开创国内之先:牵头完成重组结核菌EAST6-CFP10变态反应原(EC)全国多中心临床研究(I-III期),这是我国40年来结核诊断领域唯一的国家一类新药通过SFDA审批上市,进入WHO结核病诊断试剂评估列表,并于2022年获得WHO结核病指南推荐。
4. 引领国际标准:在全球范围内首先提出并验证了基于粪便样本的儿童肺结核诊断策略,2018年发表于全球结核病年会,2021年被世界卫生组织结核病临床指南引用作为该研究领域的主要临床证据。
5. 系统创新:针对不同层级医疗机构的需求和特点,建立不同层级医疗机构结核感染免疫诊断整体解决方案。
6. 前沿探索:提出针对潜伏结核感染LTBI人群不应进行一刀切式的化学预防,根据其免疫功能状态或影像表现正确鉴定感染后易发病的感染人群进行精准干预,设计合成HRft固定剂量试剂并成功转化。


