2022 CCHC | 心衰患者的容量评估和管理
时间:2022-12-13 18:00:28 热度:37.1℃ 作者:网络
为进—步推动中国心血管疾病防治工作,落实“健康中国2030”和《健康中国行动 (2019-2030)》对心血管疾病防治的相关要求,保障每个中国人的心血管健康,由心血管健康联盟、苏州工业园区心血管健康研究院、苏州工业园区心馨心血管健康基金会主办的2022中国心血管健康大会于12月9日-11日在苏州召开。
本次大会,来哈尔滨医科大学附属第二医院的的张瑶教授以《心衰患者的容量评估和管理 》为题,为大家做精彩讲述。梅斯医学将重点加以整理,分享给各位同道。
心力衰竭的血流动力学充血比临床充血早数周,提供了早期干预的机会。临床上未被识别的高血容量经常出现在非水肿的CHF患者中,并与更差的预后相关。
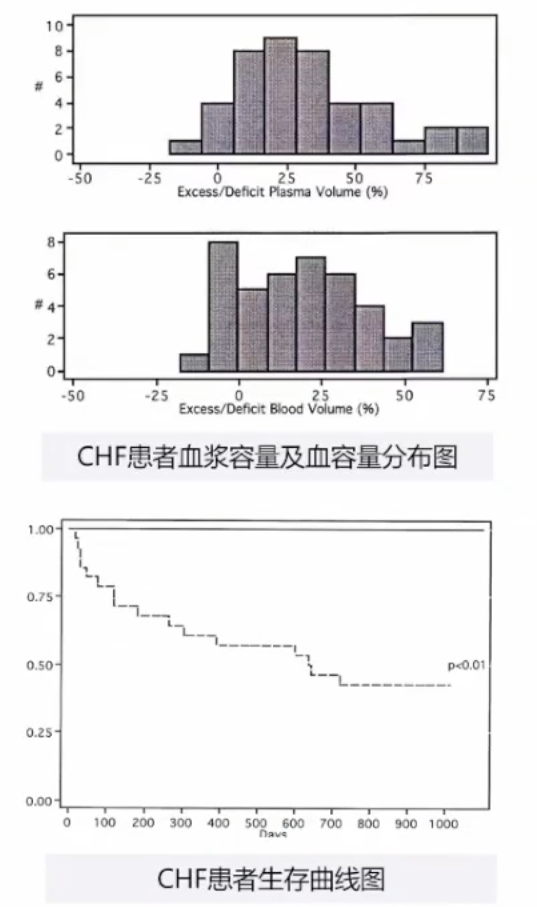
一项研究纳入43例连续的非水肿性门诊EF<35%d的CHF患者,年龄21-80岁,CHF持续>3月,NYHAⅡ到Ⅳ级,症状稳定>2月。静脉注射碘-131标记的白蛋白测定血容量并在血容量分析前立即评估临床容量状态。
结果显示:2名患者(5%)低血容量,13患者(30%)正常血容量,28名患者(65%)高血容量。血容量增加与肺毛细血管楔形压增加相关。在719天的中位随访中,高血容患者死亡或紧急心脏移植的风险明显增加(1年的事件发生率为39%vs0%)。
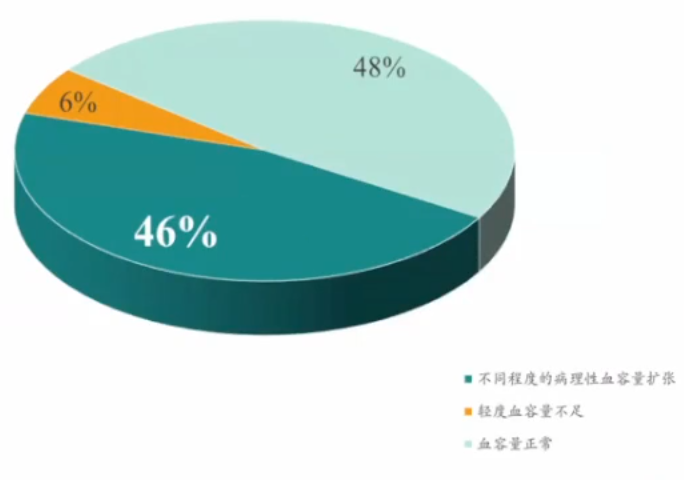
一项美国的研究表明,对于NYHA分级Ⅰ级和Ⅱ级的HFrEF患者,尽管心功能良好,并遵照指南推荐药物治疗,仍有接近一半(46%)的患者存在不同程度的病理性血容量扩张,最多可超出正常56%以上。这就转化为更高的再入院率和死亡率,并证明了人们对液体过载的认识不足和治疗不足。
容量状态评估是容量管理的基础。
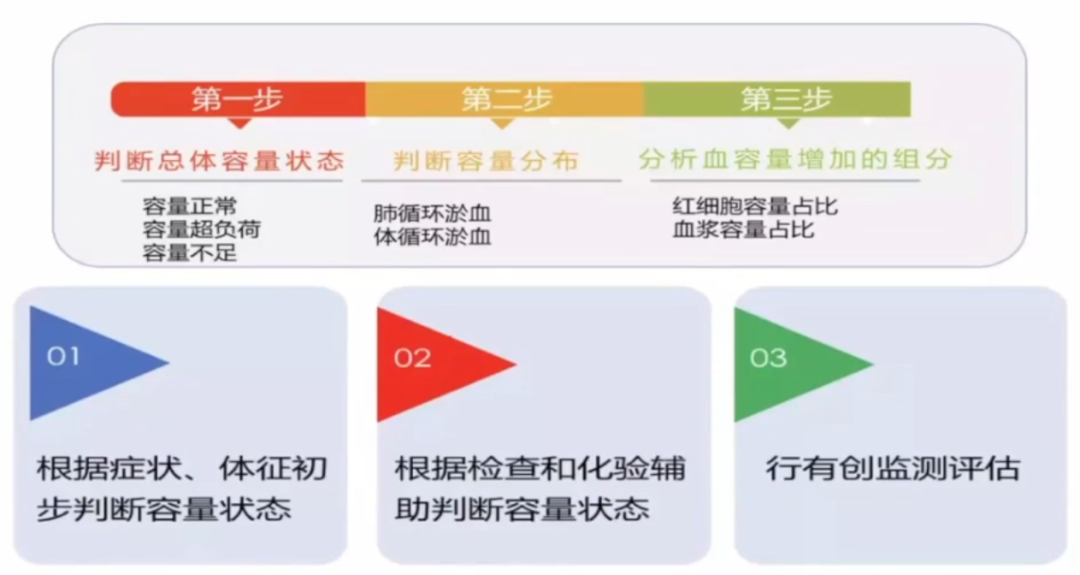
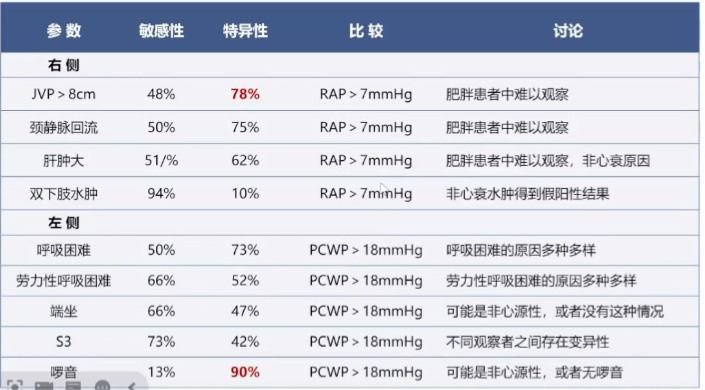
作为临床医生要通过患者的症状来评估容量状态,如下图所示:
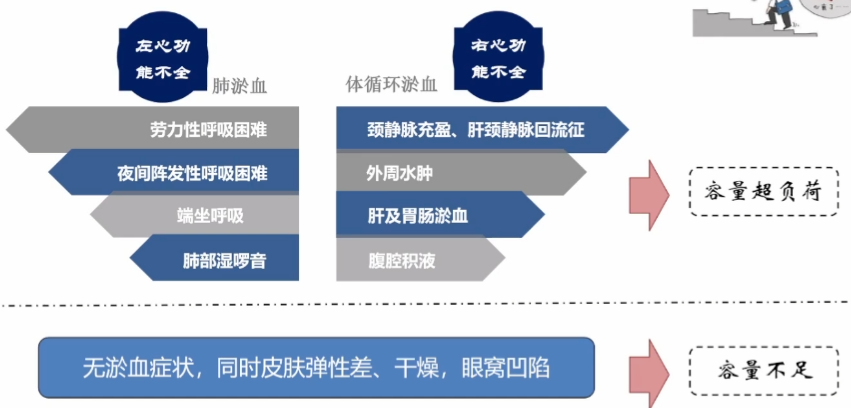
通过下表来看,无论是敏感性和特异性,容量超负荷都达不到我们要求的90%和更高比例。
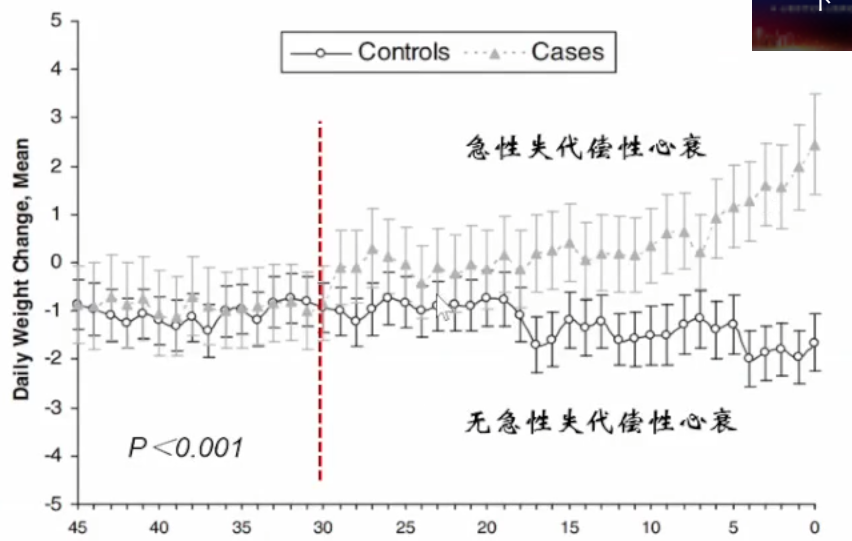
在评估容量状态时,体重可以是无症状充血的一个重要评估因素。
Chaudhry等人发表于”Circulation”的一项研究,研究结果表明:心衰住院患者在入院前30天体重增加,且于入院前1周体重增加显著,而未住院的受试者体重无明显变化。
容量状态评估——胸片
胸片是诊断急性HF和容量超载最常用的方法:主要表现包括肺动脉扩张Kerley B线、心脏扩大和胸腔积液。它还可能揭示呼吸困难的其他病因、合并的胸部疾病以及瓣膜或心包钙化等。
值得注意的是,即便是正常的胸片也不能完全排除HF的诊断,因为多达20%的AHF没有任何影像学异常。仰卧位胸片进一步限制了诊断效用。
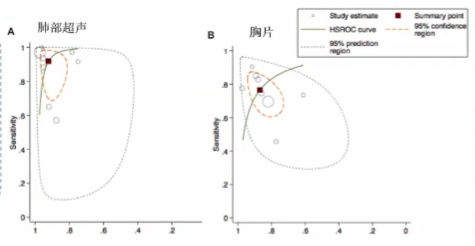
最近的一项meta分析中,胸片与肺部超声相比的敏感性和特异性分别为76.5%vs.91.8%和87%vs.92.3%。因此,肺部超声检查而不是胸片似乎更适合诊断和监测充血。除了无辐射外,超声对心源性肺水肿的诊断准确性更高。
容量状态评估——血红蛋白和血细胞比容
血浆体积的扩大导致红细胞浓度降低(血液稀释),反之亦然。血红蛋白和血细胞比容水平随着液体去除而升高被认为是评估容量超负荷纠正的指标之一。
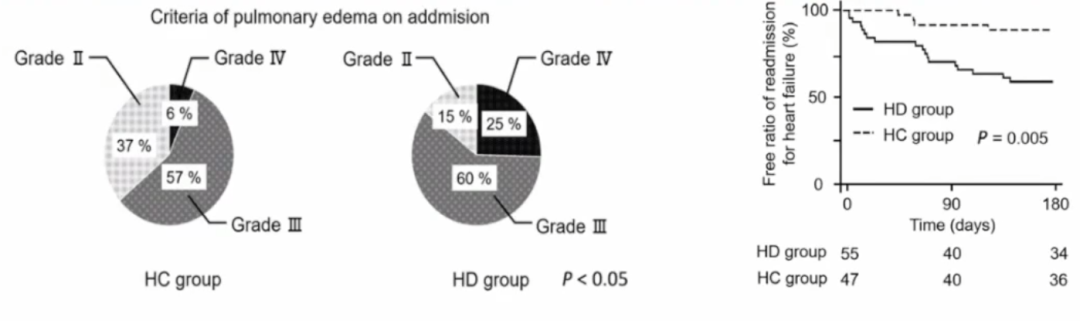
在一项包括102名因急性HF住院的患者的研究中,根据患者在入院后的前3天血红蛋白水平是否降低或升高,将患者分为血液稀释组(HD,n=55)和血液浓缩组(HC.n=47);结果表明:与血液浓缩组相比,血液稀释组有更多的Ⅲ/Ⅳ级肺水种(Turner标准)患者(63VS85%)(P<0.01)。血液稀释组出院180天内HF再入院率(34%)高于血液浓缩组(9%)(p<0.01)。
容量状态评估——定量血容分析(BVA)
定量血容分析(BVA,Blood Volume Analysis)基于指示剂稀释技术,其中已知量的物质(q)溶解在未知体积(V)的流体隔室中,并测量其浓度(C)。然后可以通过公式V=q/C计算未知体积。
BVA血容量评估原理:静脉注射一剂白蛋白I-131示踪剂,使示踪剂在血流中完全循环后,抽取一系列小血样。血容量从分析仪通过将注射前未稀释的示踪剂浓度与患者血液样本中稀释的示踪剂浓度进行比较,自动计算患者的血容量。
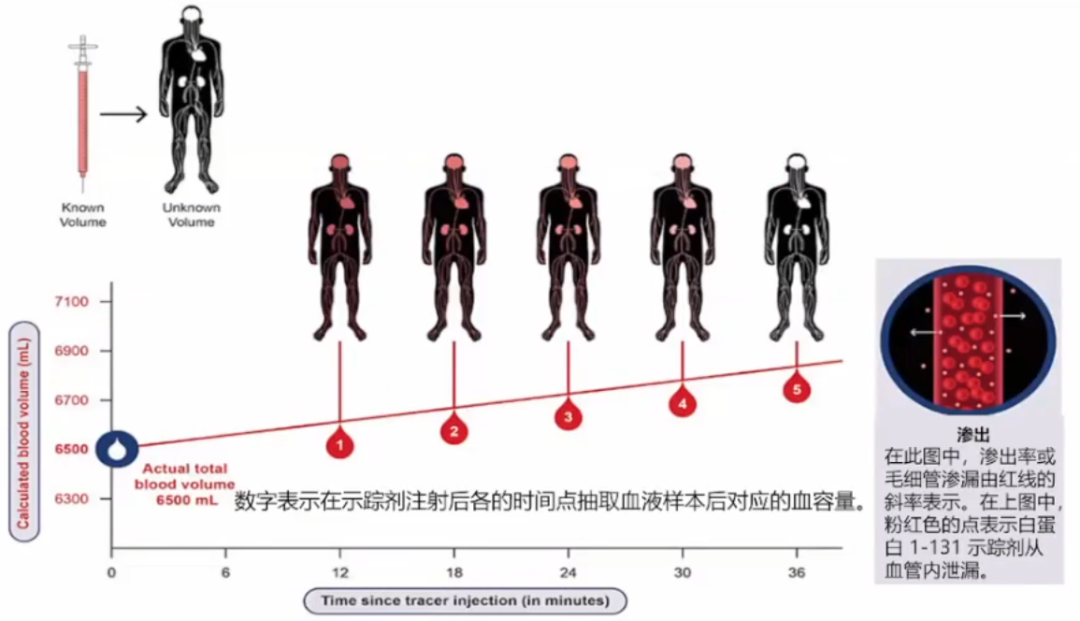
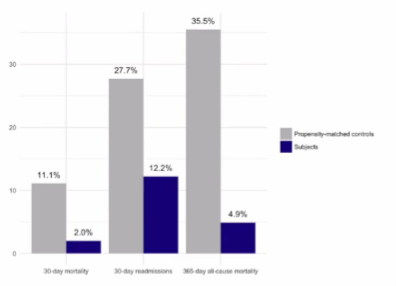
在177名因HF(混合射血分数)住院的患者中,与倾向匹配的对照组相比,由入院BVA指导的缓解充血策略与较低的30天死亡率和再入院率相关(2.0%对11.1%和12.2%对27.7%;P<0.001)。
容量状态评估——生物阻抗分析(BIA)
生物阻抗分析(BIA,Bioimpedance analysis)包括对身体应用交流电,测量与体积变化有关的阻抗/电阻的变化。它可用于量化全身水、细胞内水、细胞外水、蛋白质和脂肪水平。BIA已成功应用于评估围手术期液体消耗,测量慢性心衰、肝病和肾脏疾病的身体组成。
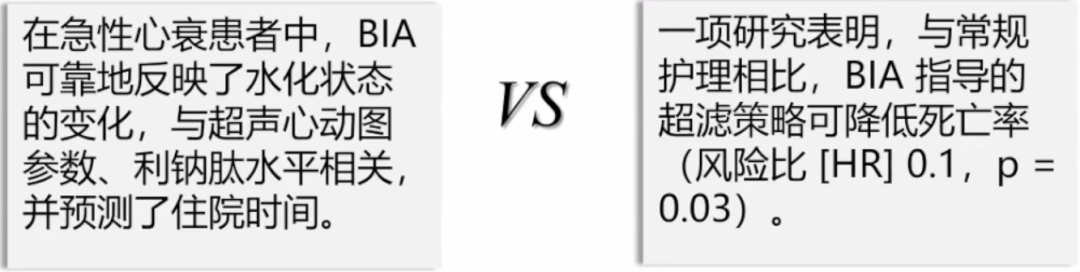
BIA的一个关键限制是它无法检测细胞外体积扩张的位置(例如,胸腔积液vs.肺水肿vs.腹水vs.静脉充血)。在接受维持性透析的患者中,关于常规BIA引导的干重调整是否预示着良好的结果存在着相互矛盾的数据。此外,如果患者的身体姿势不正确,或者由于胸毛、出汗或皮肤损伤导致电极无法正确放置,则可能会出现对结果的错误解释。
容量状态评估——床旁超声检查:床旁肺脏超声检查
肺脏床旁超声检查(LUS)可以在症状出现之前检测到肺部血管外积液,甚至在诊断心源性肺水肿方面优于胸片。
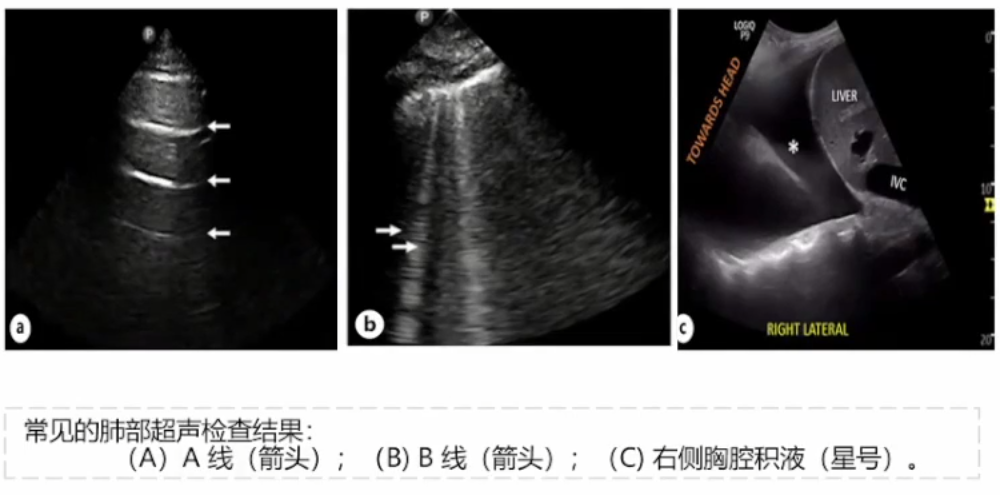
在正常状态下,肺内的空气会散射超声波束,因此在超声波上无法看到肺组织。取而代之的是一条闪亮的胸膜线,随后是等距的高回声水平伪影,称为A线。当肺中的空气含量由于间质增厚(通常来自液体)而减少时会出现垂直的高回声伪影B线。B线的数量与肺水肿的程度相关,并随着减充血治疗而动态减少。但B线不是心源性肺水肿特有的,并且可以在急性呼吸窘迫综合征、肺炎、肺纤维化和挫伤等疾病中看到,因此诊断肺淤血时要谨该行事。胸腔积液表现为隔上方,肺周围无回声区域(C)。
一项单中心研究使用LUS检查了195例NYHAⅡ-Ⅳ级心衰患者(中位年龄66,61%为男性,74%为白人,射血分数34%)在常规心脏病门诊就诊期间,使用口袋超声设备在8个胸部区域进行肺超声检查(中位检查时间2min),并离线分析。全部患者中的2/3有≥3个B线,这些患者6个月全因死亡及住院率是无B线患者的4.08倍(p<0.001)。值得注意的是,其中81%的患者听诊正常,这凸显了常规体格检查的敏感性较差。
容量状态评估——床旁超声检查:下静脉超声
下腔静脉超声(IVC)内径大小和塌陷指数用于评估右心房压(RAP),是超声心动图的标准组成部分。
优点:IVC是很好的提示液体耐受性的一个指标,因为IVC的显著改变几乎很大概率地提示了患者FO及RAP升高。
缺点:IVC参数和右心导管衍生 RAP 之间的相关性充其量是适度的,且不适用于机械通气患者。此外,IVC POCUS存在许多技术缺陷,限制其应用价值,尤其是在单独解释时。
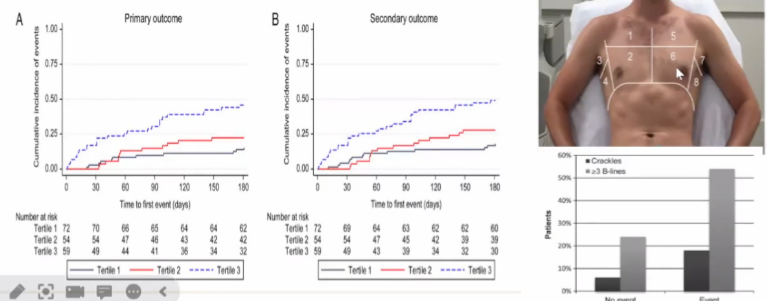
在一项涉及80名因急性HF住院的患者的研究中,入院时IVC直径≥1.9cm与90天(25.4vs.3.4%;p=0.009)和180天(29.3vs.3.4%;p=0.003)的更高死亡率相关。
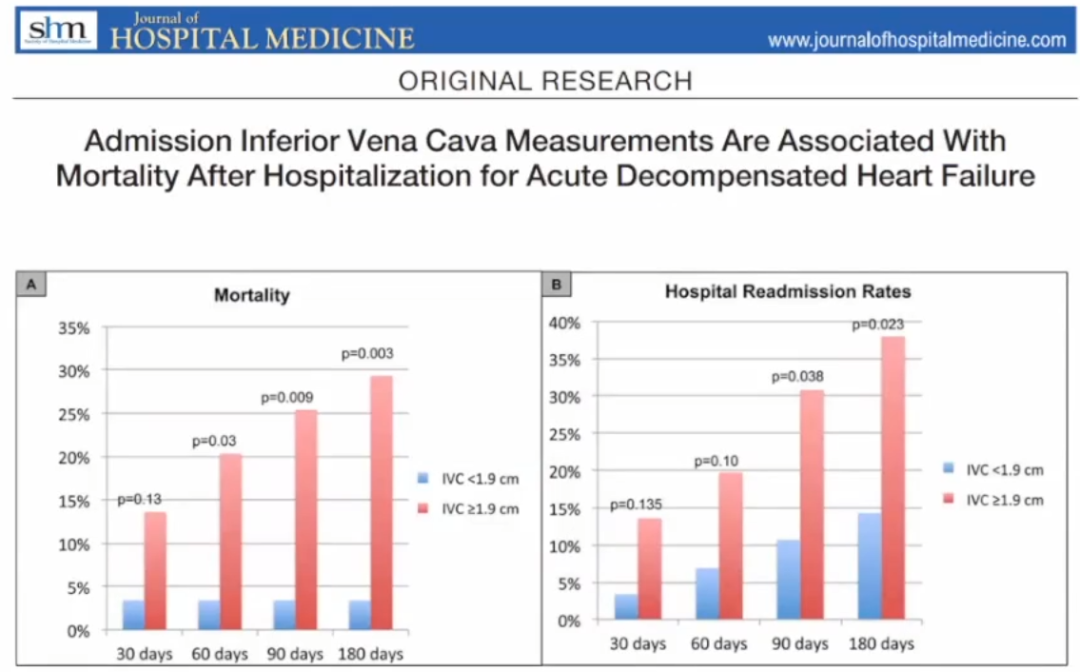
在一项针对门诊HF患者(N=355)的研究中,发现下腔静脉直径每增加0.5cm,HF入院风险增加38%(风险比[RR]1.38,p<0.01)。与下腔静脉直径<2.0cm的患者相比,下腔静脉直径2.0-2.49cm的患者(RR1.79,p<0.01)与≥2.5cm的患者(RR2.39,p<0.01)的HF入院风险成比例增加。
容量状态评估——多普勒超声评估静脉充血
静脉容量超声(VExUS),是利用超声评估系统性静脉充血的方法,最近已在心脏外科手术患者中得到验证,并在各种包括心衰和危重疾病的临床应用中获得认可。VExUS包括评估肝静脉、门静脉和肾实质静脉的血流模式,并根据改变的严重程度进行评分。值得注意的是,无论是IVC还是VExUS都不能区分压力过载(如肺动脉高压)和容量过载,因此,获得的结果必须在适当的临床背景下进行解释。
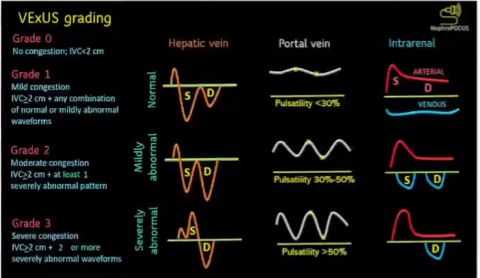
超量超声(VExUS)分级:下腔静脉直径>2cm:
肝静脉多普勒:当收缩(S)波小于舒张(D)波但仍低于基线时,被认为是轻度异常;当S波反转时被认为是严重异常。
门静脉多普勒:搏动分数在30-50%为轻度异常,≥50%为重度异常。星号代表脉动测量点。
肾实质静脉多普勒:在具有明显的S和D成分的搏动时为轻度异常,而在为仅D模式的单相时则为严重异常。
在心衰的情况下,肾实质静脉的血流改变已被证明在心血管发病率和死亡方面具有较差的预后。
一项纳入217例心衰患者的前瞻性研究,评估肾内静脉流动(IRVF)模式与1年心血管疾病死亡和心衰非计划住院预后的关系。结果发现:单相IRVF模式的预后比其他模式差(log rank p<0.001),双相模式的预后比连续流模式的预后差(log rank p=0.01)。
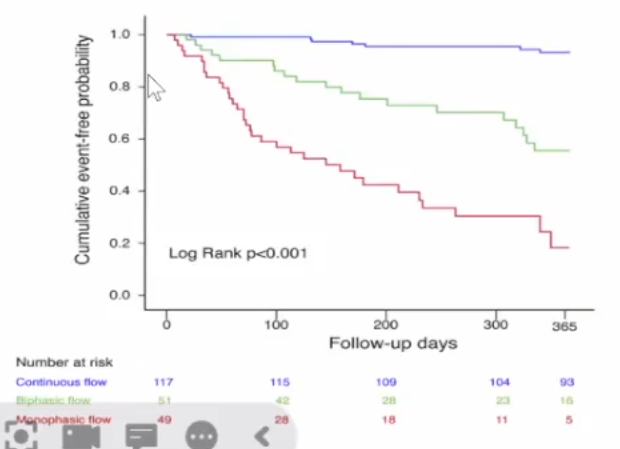
对388例住院心衰患者进行肾多普勒超声、超声心动图及右心导管插管检查,中位随访时间412天,主要终点为心源性死亡或心衰恶化的心脏事件。Kaplan-Meier分析显示,累积心脏事件发生率随深静脉淤血指数(RVSI)的增加而增加(log-rank,p=0.001)。
容量状态评估——有创检查
中心静脉压:通过中心静脉置管监测中心静脉压可反映右心前负荷。中心静脉压正常值范围为5-12cmH2O,简单、易操作,但影响因素多,如胸内压、腹腔高压、心脏与大血管顺应性、瓣膜反流;不能反映容量反应性等。
漂浮导管:直接测量右心房压力(RAP)和肺毛细血管楔压(PCWP)是诊断和评估心力衰竭充血的金标准,但有创性限制了它在临床中的常规应用。低血压伴PCWP<14mmHg,适当补液后,如果血压回升、尿量增加、肺内无湿罗音或湿罗音未加重,提示存在容量不足。低血压伴心排血指数明显降低,PCwP>18mmHg,提示肺淤血。
PICCO:脉搏指示持续心输出量监测,是一种可在床旁进行的、持续、实时监测血流动力学的监测方法,可测定反映心脏前负荷和肺水肿的指标,其测定的容量性指标敏感性高于压力性指标,不受胸内压或腹腔内压变化的影响,但不能替代漂浮导管检查。
容量管理的目标
容量管理目标是有效纠正容量超负荷。(减容目标=目前体质量-干体质量)
急性心衰:每日尿量目标可为3000-5000ml,直至达到最佳容量状态每天出入负平衡约50Oml;严重肺水肿者负平衡为1000-2000ml/d,甚至可达3000-5000ml/d3-5d后,如肺淤血、水肿明显消退,应减少液体负平衡量。
慢性心衰:长期维持较稳定的正常容量状态,控制目标以不出现短期内体质量快速增加或无心衰症状和体征加重为准。
容量管理的措施——生活方式
1、限水:慢性D期心衰患者可将液体摄入量控制在1.5-2L/d,也可根据体质量调整,体质量<85kg患者,每日摄入液体量为30ml/kg,体质>85kg患者每日摄入液体量为35ml/kg。
2、限钠:避免摄入过多钠,一般以<6g/d为宜,急性心衰发作伴有容量负荷过重的患者,要限制钠摄入<2g/d。
3、营养:及时补充电解质和微量元素。
4、检查:每日测量出入量和体质量及时发现液体潴留,如在3日内体质量突然增加2kg以上,应考虑患者己有钠、水潴留(隐性水肿)需要使用利尿剂或加大剂量。
机体不同状态下的体液消耗
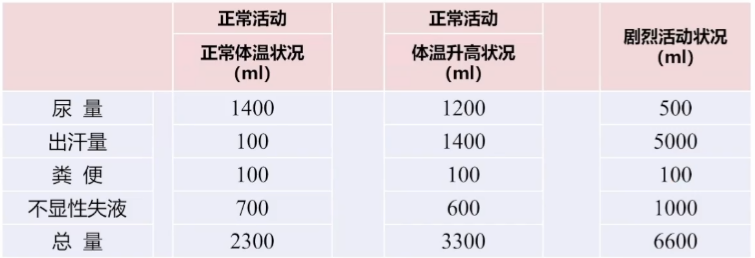
要注意:危重症患者,特别是人工气道患者不显性失水更为严重。
容量管理的措施——药物治疗
中国心力衰竭治疗指南2018

2021ESC心衰诊断和治疗指南

2022ACC心衰诊断和治疗指南

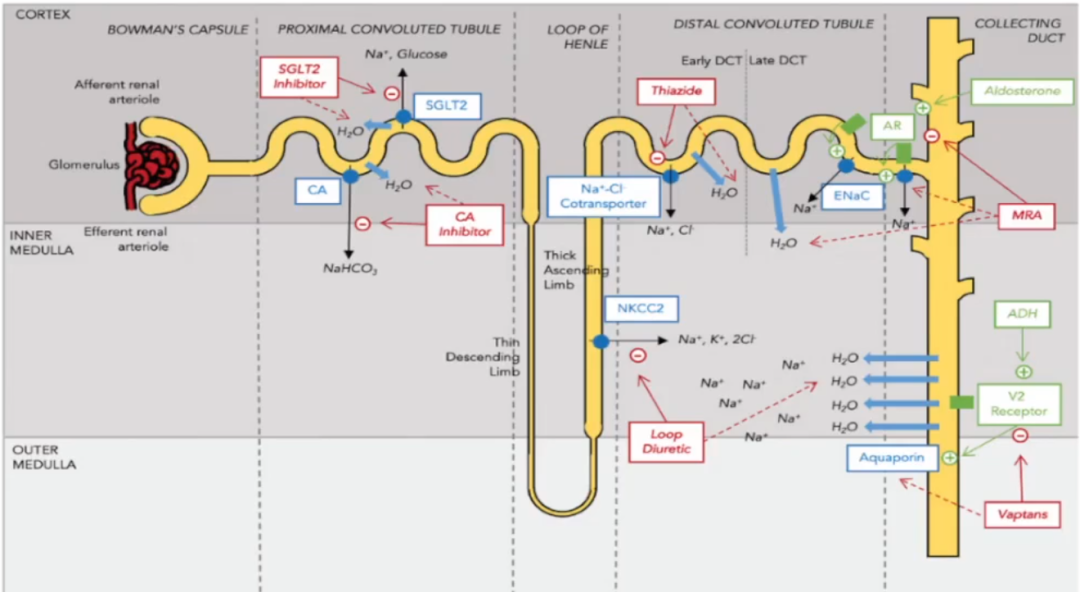
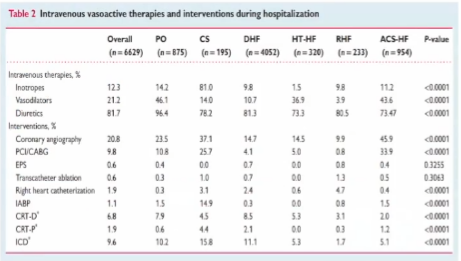
容量管理——药物治疗:利尿剂
不同种类利尿剂的作用部位和机制:
ESC心衰长期登记中心结果显示利尿剂是急性心力衰竭患者主要治疗药物(81.7%),其中袢利尿剂使用占90%以上。
袢利尿剂
袢利尿剂是急性心力衰竭利尿剂治疗的基石药物,广泛应用于90%以上的心衰患者。
袢利尿剂可抑制Henle袢升支的Na-K-2Cl协同转运蛋白,具有最强的利尿作用,可促进钠和氯的排泄,排钾的作用小于噻嗪类利尿剂。
袢利尿剂的蛋白结合率较高(>90%),需要通过数个有机阴离子转运蛋白分泌到近曲小管。因此,充足的剂量及血浆浓度是至关重要的。
由于心衰患者的肾灌注通常是减少的,从而导致袢利尿剂的分泌减少。此外,血桨蛋白降低也可导致袢利尿剂的分泌减少。
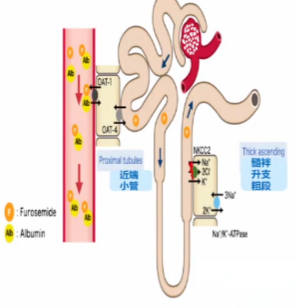
一项纳入6项研究的荟萃分析结果显示,尽管显示出显著的异质性,但表明与速尿相比,托拉塞米有改善功能状态和死亡率的趋势。
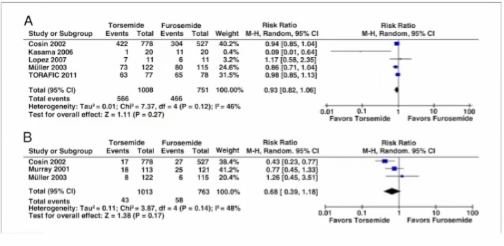
虽然一些小型研究显示,托拉塞米比呋塞米的利尿效果更好,但没有大型随机研究比较不同袢利尿剂之间的差异。
噻嗪类利尿剂
1、从理论上讲,它们可以部分克服长期使用袢利尿剂所导致的远端肾小管对钠的亲和力降低。
2、噻嗪样利尿剂的使用存在很大的地域差异,例如:美托拉宗是美国最常用的噻嗪样利尿剂。不同的药物具有类似的NCC阻断作用,但它们在半衰期和利尿效果方面有所不同。
3、与袢利尿剂相比,美托拉宗和氯噻酮的胃肠道吸收缓慢(达峰时间约8小时),且半衰周期较长。因此,应在静脉袢利尿剂前数小时口服低剂量的噻嗪样利尿剂,因为它们可能需要很长时间切才能达到药物稳态。
4、但氯噻嗪的半衰期较短,故可在给予袢利尿剂的同时口服氯噻嗪。
5、噻嗪类和噻嗪样利尿剂包括一大类阻断肾脏远曲小管钠-氯共转运体(sodium-chloride co-transporter.NCC)的药物。
(1)在健康人中,噻嗪类利尿剂的最大利尿作用是有限的,单药治疗的最大利尿反应为袢利尿剂的30-40%。
(2)在急性心力衰竭中使用噻嗪类药物的基本原理是基于发现在(长时间)袢利尿剂给药的情况下,远端肾单位钠的嗜钠性增加。
(3)噻嗪类利尿剂也与血浆蛋白结合,因此需要有足够的肾血流分布到肾小管中。
(4)噻嗪类利尿剂可引起显著的低钾血症,因为在钠离子排出的同时,也有2-3个钾离子被同时排出。这种丢钾效应在高醛固酮状态(例如心力衰竭)尤其明显。
(5)噻嗪类利尿剂在肾小球滤过率降低(GFR<30mL/min)的心衰患者中仍然有效。但是目前尚无应用噻嗪类利尿剂治疗心衰的大型随机对照临床试验。
醛固酮受体阻滞剂MRA
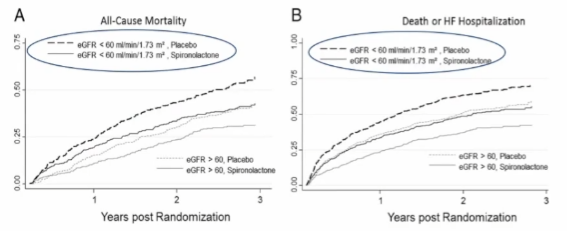
RALES研究纳入LVEF<35%、血清肌酐≤221μmol/l的心衰患者1658例,随机分为螺内酯组和安慰剂组,探讨基线肾功能和肾功能恶化对螺内酯治疗心衰疗效的影响,研究结果表明:螺内酯能够降低eGFR<60mL/min/1.73㎡心衰患者的全因死亡率和死亡/心衰再住院复合事件发生率;接受螺内酯治疗的患者高钾风险总体比接受安慰剂的患者更大,其中WRF患者高钾血症的总体风险最高。
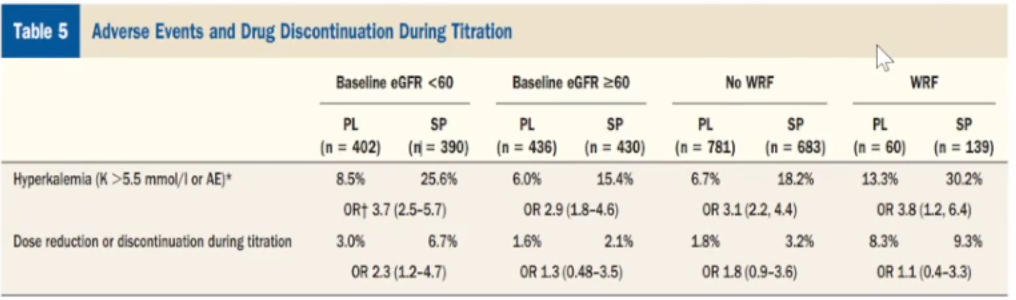

非奈利酮:新一代高选择性非甾体MRA
目前获批应用于中国慢性肾病人群中。
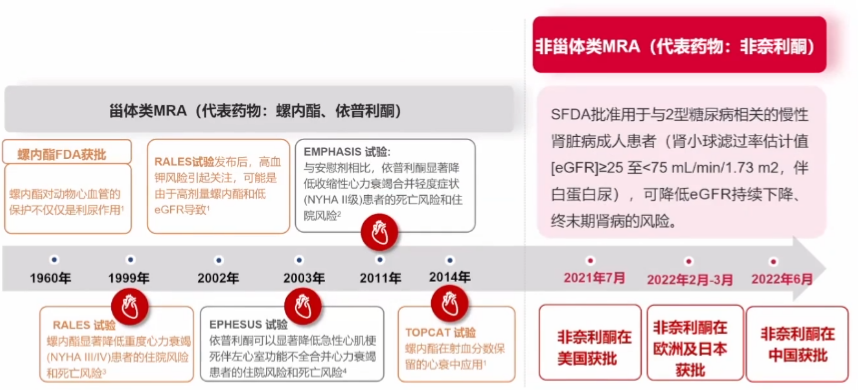
一项非奈利酮治疗心衰的2次研究结论证实,非奈利酮降低eGFR、BNP和proBNP的水平与螺内酯相当。
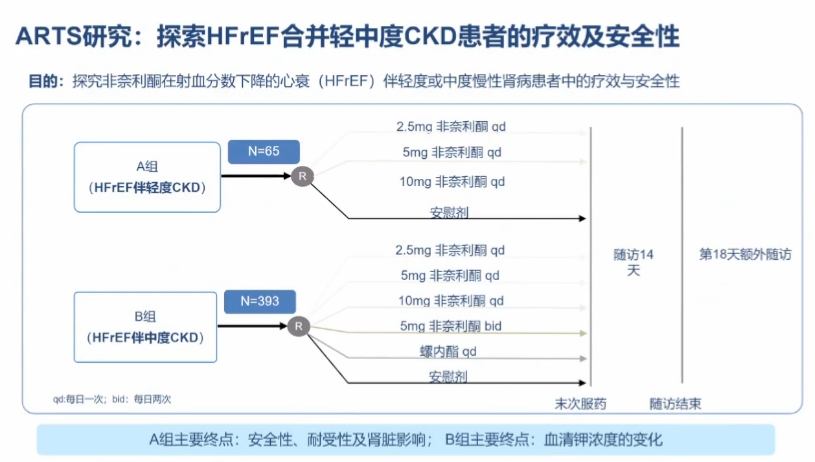

乙酰唑胺
乙酰唑胺是碳酸酐酶(CA)抑制剂于20世纪30年代末发现。CA抑制剂可阻断肾小管腔膜和近端小管细胞内部的CA。乙酰唑胺可逆性拮抗CA,使近端小管中的碳酸氢盐重吸收减少,但增加酸中毒风险;由于近端小管Na+/H+交换、Na+重吸收减少,更多Na+被输送至肾单位远端;远端小管中的钠重吸收促进K+分泌到小管腔中,引起低钾血症;而HCO3-、Na+和K+尿排泄增加会导致尿量增加。
研究显示,乙酰唑胺联合袢利尿剂可减轻代偿性HF患者的充血。
其它潜在治疗药物——阿米洛利
阿米洛利可抑制远端肾小管上皮钠通道(ENAC),研究表明抑制ENAC可有效降低充盈压,从而可缓解充血。此外,ENAC与糖尿病患者口服噻唑烷二酮类药物介导的容量超负荷有关,阿米洛利可以抑制这一作用。
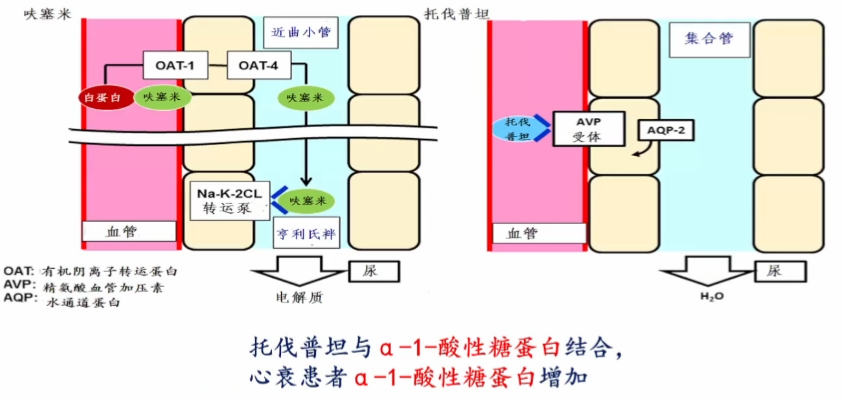
托伐普坦作用不依赖于白蛋白水平
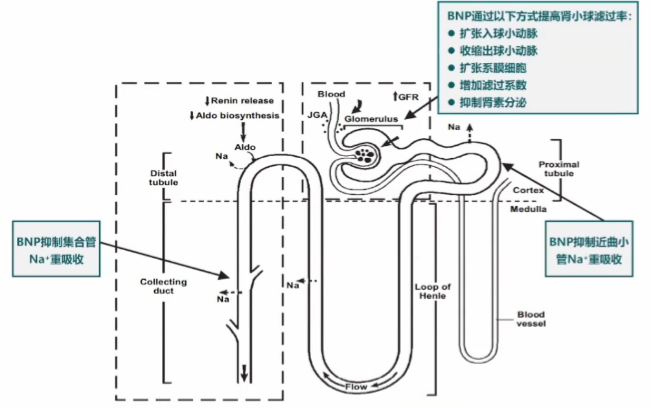
脑钠肽
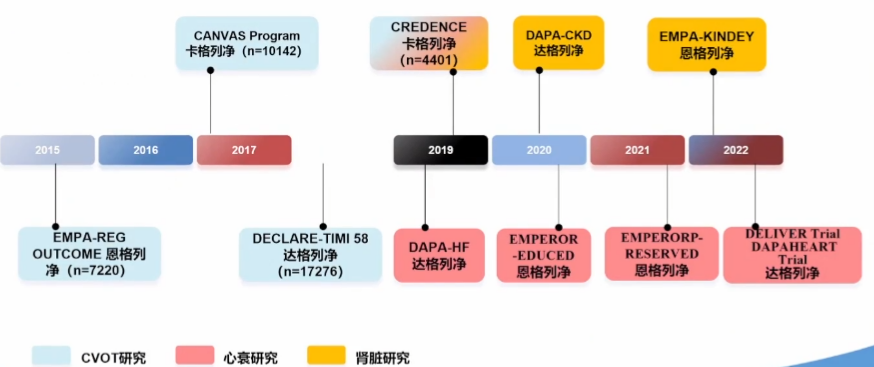
SGLT-2抑制剂心肾保护
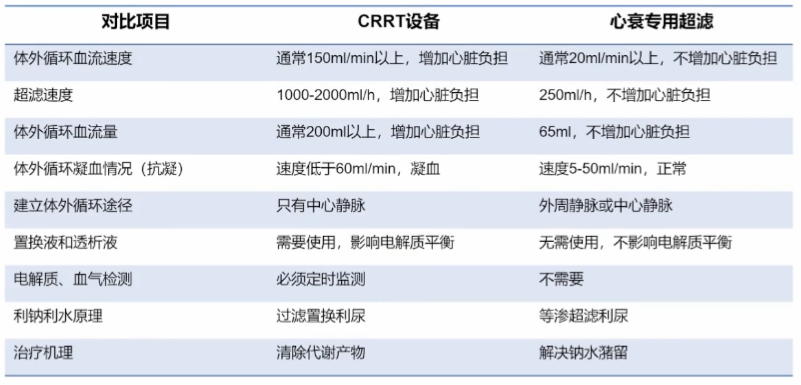
容量管理的非药物治疗
2021ESC指南对于超滤的治疗推荐
对于晚期心力衰竭患者的难治性容量超负荷,对利尿剂治疗无反应时,可考虑超滤治疗(Ⅱb,C)。

对难治性容量超负荷和终末期肾功能衰竭患者应考虑肾脏替代治疗(Ⅱa,C)。



