【PHILIPS每日一例】Mondini畸形伴脑脊液耳漏2例
时间:2022-10-16 12:03:08 热度:37.1℃ 作者:网络
Mondini畸形是先天性内耳发育畸形中的一种常见类型,主要影响耳蜗,表现为内耳的骨迷路与膜迷路发育不全,常可累及前庭水管、半规管和耳蜗。在发达国家中10%-20%的聋儿为先天性原因,而Mondini畸形占先天性内耳聋的55%。本文报道2例Mondini畸形患者,2例患者均伴有脑脊液耳漏,并有数次误诊经历。
1 资料与方法
1.1 临床资料
病例1,患者男,16岁,发热、头痛伴喷射状呕吐3 d,就诊于我院神经内科,患者曾出现反复咳嗽、发热、严重头痛症状,均为感冒后出现,门诊诊断为“上呼吸道感染”经抗感染治疗后好转。
入院后查体:神志淡漠,颈抵抗,kernig征阳性,Brudzinski征阳性,共济运动不配合。
行头颅MRI示:脑实质未见异常;左侧中耳乳突炎、左上颌窦、蝶窦炎,详细询问病史,患者诉左耳自幼听力差,幼时曾出现左耳溢液、鼻流清涕症状,无耳鸣及眩晕,无耳痛,无鼻塞,建议其行颞骨高分辨率CT扫描示:左中耳内听小骨基本正常,左侧耳蜗呈单囊状,左内听道与前庭相通,双侧上颌窦、筛窦内见密度增高影(图1)。
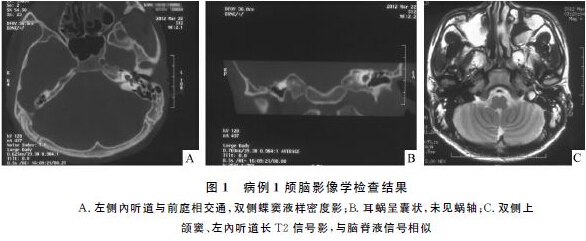
行抗感染治疗待发热、头痛症状好转后转入耳鼻喉头颈外科,专科检查:左外耳道通畅,鼓膜完整但浑浊,紧张部内陷,标志不清,乳突区无红肿及压痛;右耳无异常。纯音测听:右耳正常,左耳全聋。鼓室导抗图:左侧B型,右侧A型。
诊断:Mondini畸形伴脑脊液耳漏。
病例2,患者男,16岁,反复左耳流溢液1年余,加重1月。1年前因发热、剧烈头痛伴呕吐就诊于神经内科诊断为“化脓性脑膜炎”,行抗感染治疗后好转,之后症状反复发作,多经治疗后缓解。
1月前感冒后左耳开始流黄绿色液体,左耳痛剧烈,伴头痛,无耳鸣、眩晕、面部运动障碍,自行滴耳治疗后无效。
专科检查:左外耳道充满黄绿色脓液,清理后见左鼓膜紧张部穿孔,有波动性脓液溢出,乳突区无红肿,轻压痛;右耳无异常。纯音测听示:右耳正常,左耳全聋。鼓室导抗图:左侧B型,右侧A型。
颞骨CT示:左侧听骨链结构可见,左鼓室及乳突气房密度增高,半规管与前庭融合,左耳蜗仅见底回发育,外形增大,左内听道增宽,与前庭相通;右耳结构正常(图2)。
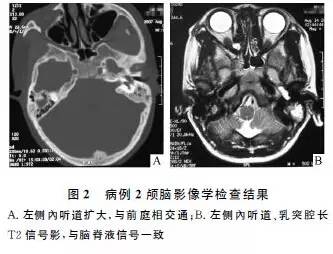
头颅MRI示:脑实质未见异常;左中耳及乳突腔内呈不均匀长T1长T2信号影,耳蜗呈类圆形长T2信号影,内耳道较右侧增宽;右耳未见异常。
诊断:Mondini畸形伴脑脊液耳漏。
1.2 手术方法
2例患者术前检查均无手术禁忌证,控制感染后于全麻下行鼓室探查修补术。手术选择耳后切口,取筋膜数块备用,分离外耳道皮瓣达鼓环后挑起鼓环进入鼓室,即见脑脊液大量涌出。磨除部分耳道后上壁骨质,暴露镫骨及圆窗区,见脑脊液漏的前庭窗,移除砧骨及镫骨,脑脊液大量涌出,把准备好的筋膜填入前庭,使其在卵圆窗处形成嵌顿,封闭卵圆窗,用纤维蛋白胶加固,并行双侧压颈试验确认无脑脊液流出,外耳道填塞,缝合骨膜、皮下组织和皮肤。术后抗生素治疗7 d,抽出耳内纱条,拆线出院。
2 结果
2例患者皆一次手术修补成功,术后无眩晕、面部运动障碍等并发症发生。随访至今无脑脊液耳漏或脑膜炎复发。
3 讨论
Mondini畸形以耳蜗畸形为特征。有学者认为Mondini畸形的耳蜗发育停止在妊娠的第7-8周,在耳蜗发育过程中耳蜗仅呈1周、1.5周或2周,亦有骨迷路发育正常而膜迷路异常的情况,如患者因出现反复性细菌性脑膜脑炎就诊时,尤其是儿童,应考虑Mondini畸形伴脑脊液耳漏的可能性。
3.1 Mondini畸形伴脑脊液耳漏的临床特征
Mondini畸形患者主要表现为患耳重度听力障碍或全聋,听性脑干反应不能引出,前庭功能障碍则出现眩晕、半规管麻痹症状。有些患儿在出生时即无听力,有些则于1-2岁时才出现听力损失,不少患者在成年期仍存在残余听力。因此,尤其是单侧畸形的患者,往往因对侧听力正常而忽略就诊。一般当出现反复的脑膜炎症状时,患者才引起注意。
Mondini畸形伴脑脊液耳漏多以“脑膜炎”症状为主,有时以其为首发症状,同时还可伴有耳闷塞感、耳溢液,合并感染表现为中耳乳突炎,脑脊液经漏口顺咽鼓管流入前鼻孔表现为清涕,如发生逆行性感染可出现反复的呼吸道症状。漏出的脑脊液集聚于鼓室,电耳镜检查时鼓室内可见液平,声导抗图呈B型,易误诊为分泌性中耳炎,临床上很多病例在行鼓膜置管术或鼓膜切开术时才发现脑脊液耳漏。鼓膜穿孔形成耳漏伴反复感染应与慢性化脓性中耳炎相鉴别。
本组病例1因出现脑膜炎症状而忽视了患者左耳自幼听力差的病史,发生多次中枢感染症状而未进一步明确病因,导致患者反复发病。病例2因耳聋、耳溢液曾在外院误诊为“耳源性脑膜炎”。因此,正确的诊断是直接决定治疗的有效性,反复发作的脑膜炎患者应考虑先天性内耳发育畸形伴脑脊液耳漏的可能,应详细的询问病史,若有漏出液体可进行葡萄糖测定,判断是否为脑脊液。颞骨高分辨率CT、MRI检查等影像学检查可显示中耳、内耳的形态,确定漏口位置,对明确病因尤为重要。
3.2 Mondini畸形伴脑脊液耳漏的影像学特征
Mondini畸形在影像学常表现为耳蜗底周已发育,但第二周及顶周发育不全,耳蜗偏小或呈空囊状;耳蜗导管、前庭导管可合并畸形,蜗偏小或呈空囊状半规管亦可缺如或大小不一及两窗畸形等,脑脊液耳漏时乳突腔内见积液影像。影像学检查的目的在于确定内耳畸形的种类和排除中耳畸形,找出漏口位置,指导临床医师采取适当的处理方法。
高分辨率CT颞骨平扫时应仔细观察内听道、耳蜗水管和乳突气房等部位,确定漏口的位置、形态、大小,周围软组织及硬化的骨质边缘。MRI在长TR序列上脑脊液与骨质、空气有明显的信号差异,即使在无活动性脑脊液耳漏的情况下也可判断出漏口的位置。利用水成像技术及三维立体成像可清晰直观显示内耳形态,优势明显。
本组2例Mondini畸形均出现脑脊液耳漏,在颞骨薄层CT上可显示内听道、耳蜗和前庭的基本形态,为确诊畸形和找出漏口位置提供了可靠的依据。
3.3 Mondini畸形伴脑脊液耳漏的治疗
Mondini畸形患者有残余听力者可佩带助听器改善听力,极重度听觉障碍者可以行人工耳蜗植入术。Mondini畸形伴脑脊液耳漏的患者更要严密观察病情,及时手术修补漏口,防止颅内感染。术者应根据病人情况、医疗条件、缺损部位和术者经验等条件选择适当的方法修补,包括经中颅窝入路、经乳突入路和经耳内入路。修补填塞材料有自体组织(颞肌筋膜、软骨、脂肪等)、羟基磷灰石水泥、明胶海绵和纤维蛋白胶等。
Galbarriatu等人指出经耳后乳突进路行鼓室探查术,自体组织和人工材料相结合的多层封闭技术,被认为是手术效果最好的方法。手术在全麻或局麻下进行,术中应仔细检查镫骨底板是否有穿孔或缺损,探查卵圆窗、圆窗及其附近区域,判断脑脊液的来源,然后切除镫骨,暴露前庭池,尽快把预先准备的填塞材料塞入其中,使之能充满整个前庭池并在卵圆窗口处形成嵌顿,必要时可在填塞材料上涂抹纤维蛋白胶,再轻压一小软骨片,以加强封闭效果,使封闭的组织不易因较高的脑脊液的压力而脱出,填塞完成后以压颈试验验证有无脑脊液溢出。
本组2例患者术中均见镫骨底板均菲薄且中央有瘘孔。多数学者认为镫骨底板骨质在脑脊液的搏动中逐渐吸收而形成瘘孔,其次镫骨本身也可能存在先天性发育不良,在颅内压的长期作用下最终形成了瘘孔。术前严格的影像学评估,术后防治颅压升高、颅内感染及面瘫等并发症,是手术成功的重要保障。


